A rosszindulatú vesedaganatok 70-75%-át képező hypernephroid carcinomák tüneteket általában csak bizonyos méret elérése után okoznak, ekkor az esetek 15-20%-ában a vesevénákban, ritkábban a vena cava inferiorban is, tumorthrombus jelenik meg. A thrombus kiterjedése a rendelkezésre álló diagnosztikus eszközökkel műtét előtt pontosan meghatározható. A műtét a tumoros vese radikális, perirenalis zsírszövettel és nyirokcsomókkal együtt történő eltávolításából áll. Együlésben, cavotomiából a tumorthrombus is eltávolításra kerül. Infrarenalis occlusio esetében a cava leköthető és suprarenalisan PTFE pótlás végzendő. Pitvarba terjedő thrombus median sternotomiából, cardiopulmonalis bypass védelmében távolítható el.
Szerzők a Semmelweis Egyetem Ér- és Szívsebészeti Klinikáján 2000. január 1. és 2006. október 1. között műtétre került 12 vena cava thrombectomián is átesett vesetumoros beteg adatait ismertetik. Felhívják a figyelmet a preoperatív diagnosztika és a műtéti előkészítés fontosságára, leírják az intézetükben alkalmazott műtéti technikát, továbbá kiemelik a multidiszciplináris postoperativ kezelés valamint az onkológiai gondozás és utánkövetés jelentőségét.
Érbetegségek: 2007/1. 26-29. oldal
KULCSSZAVAK
vesedaganat, vena cava, tumorthrombus
Bevezetés
A vesedaganatok legnagyobb részét (70-75%) rosszindulatú hámeredetű daganatok (Grawitz-tumor, hypernephroid carcinoma, vesesejtes rák) képezik. Fejlődésük mindig a parenchymán belül kezdődik, leginkább valamelyik vesepólus területén. Fontos jellemzőjük, hogy gyakran a v. renalisba, illetve az üregrendszerbe törnek be. Tumorthrombus a vesevénákban az esetek 15-20%-ában, a vena cava inferiorban 4-15%-ában található. Minél nagyobb a tumor, annál valószínűbb, hogy vénás thrombus is megjelenik. A tumorthrombus lényegesen gyakrabban társul jobb oldali vesedaganatokhoz.
A vesedaganatok legjellemzőbb tünete az esetek 50- 60%-ában a hirtelen jelentkező, fájdalmatlan vérvizelés. Tömeges vérzéskor a véralvadék elzárhatja az uretert, így heves, vesetáji görcsös fájdalom jelentkezik, ez az oldaliságot is jelzi. Fájdalom az esetek 20-25%-ához társul, tompa jellegű és állandó. Neuralgiás jellegű fájdalom is jelentkezhet, ilyenkor a vesetumor rendszerint már inoperabilis. A vese alsó pólusán fejlődő daganatok rendszerint már korai stádiumban tapinthatóak. Nem gyakori, de fontos tünet a láz, amely nagyfokú szövetszétesést jelez. Egyéb tünet lehet a bal oldali varicokele, magas vérnyomás, előrehaladott esetben a cachexia, májfunkciós zavarok. A vena cava thrombosisa gyakran tünetmentes és csak a képalkotó vizsgálatok során fedezik fel. Máskor a különböző vénaszakaszok obstrukciójának megfelelően fellépő típusos klinikai tüneteket észleljük.
A vesedaganatok diagnosztikájában és differenciáldiagnosztikájában, a lokális terjedés és a távoli áttétek felismerésében a non-invazív képalkotó eljárások játszanak vezető szerepet: röntgenfelvétel, urographia, ultrahang vizsgálat, CT, MR, CTA, MRA, scintigraphia. Szükség esetén az invazív diagnosztikai beavatkozások: DS angiographia, alsó, felső cavographia, biopsziák pontos diagnózist biztosítanak.
A műtét tervezéséhez feltétlenül szükséges a vena cava thrombosis kiterjedésének pontos ismerete. Az esetek mintegy 50%-ában a thrombus a v.renalisok beömlése alatti cava inferiorra lokalizálódik (I. szint). Mintegy 40%-ban a thrombus a vena cava inferior suprarenalis szakaszának infrahepaticus részén (II. szint), vagy retrohepaticus részén (III. szint) található. A tumorthrombus mintegy 10%-ban a jobb pitvarba is beterjed (IV. szint).
A vena cava thrombosist is okozó vesetumorok egy része alkalmas csak műtéti resectióra. Környezetét nem infiltráló tumor, jó általános állapot, távoli áttétek, és a súlyosabb társbetegségek hiánya teszi elvégezhetővé az igen nagy műtéti megterhelést jelentő beavatkozást. Kezelés nélkül e betegcsoport túlélése 1 év alatt van.
A műtéti megoldást befolyásolja a tumor típusa és kiterjedése, a vena cava érintettségének szintje, a cava obstrukció foka és a vénás kollaterális hálózat fejlettsége. A műtéti behatolás lehet median laparotomia (I. szint), jobb oldali thoraco-laparotomia, vagy kétoldali subcostalis metszés (II-III. szint), vagy cardiopulmonalis bypass szükségessége esetén az előbbiek kombinációja median sternotomiával (IV. szint).
A műtét a tumoros vese radikális, perirenalis zsírszövettel és nyirokcsomókkal együtt történő eltávolításából áll. A tumorthrombus szerencsés esetben cavotomiából egyszerűen kivehető, ugyanebből a feltárásból az ellenoldali v. renalisba terjedő thrombus is eltávolítható. Magasra terjedő thrombus esetében (IV. szint) sternotomiából cardiopulmonalis bypass beállítása és a jobb pitvar megnyitása válhat szükségessé.
Thrombectomia után általában vénás rekonstrukcióra nincs szükség, a beteg tartós postoperativ anticoagulálása azonban feltétlenül szükséges lesz. Amennyiben a tumor a cava falát is infiltrálja és annak resectiója szükséges, foltplastica vagy segmentalis cava pótlás jön szóba gyűrűvel erősített PTFE grafttal.
Infrarenalis vena cava occlusio esetén (I. szint) a betegek általában jól tolerálják a cava resectióját rekonstrukció nélkül. A suprarenalis szakasz (II-III. szint) rekonstrukciója nélkül a betegek mintegy 50%-ánál átmeneti, vagy tartós renalis diszfunkció alakul ki, ezért ennek a szakasznak a lehetőség szerinti helyreállítása javasolt. Több szerző sikeres műtétről számol be, ahol a vena cava suprarenalis szakaszának resectióját és major májresectiót végeztek egy ülésben.
Radikális nephrectomián és vena cava tumorthombus eltávolításán átesett betegek operatív mortalitása 2,7% és 13% között van. A leggyakoribb postoperatív szövődmények között található a myocardialis ischaemia, pulmonalis szövődmények, pitvari ritmuszavarok, veseelégtelenség és a vérzés, ezek aránya 10-31%. A leggyakoribb postoperatív halálok a tüdőembolia. A rövid, nagy átmérőjű cava pótló graftok nyitvamaradási rátája igen jó.
A radikális vesetumor eltávolítás és cava thrombectomia utáni 5 éves túlélés 50%, távoli áttétek hiányában a 68%-ot is eléri. A túlélési arányt jelentősen befolyásolja a távoli áttétek jelenléte (5 éves: 0-8%), a környéki nyirokcsomók érintettsége (5 éves: 17%). Az irodalom szerint a tumorthrombus jelenléte vagy hiánya a túlélésre közvetlenül nincs befolyással, bár a műtéti megterhelést jelentősen növeli. Inkomplett resectio esetén a túlélési eredmények igen rosszak.
Betegek és adatok
A Semmelweis Egyetem Ér- és Szívsebészeti Klinikáján 2000. január 1. és 2006. október 1. között összesen 18 beteget operáltunk vesedaganat miatt, közülük 12-nél vena cava propagatio miatt vénás rekonstrukció is történt. Intézetünk profiljából adódóan csak olyan vesetumoros betegek kerülnek nálunk műtétre, akiknél a műtét előtti kivizsgálás során nagyérre történő terjedés, és emiatt érsebészeti beavatkozás szükségessége is valószínűsíthető. (1. ábra)
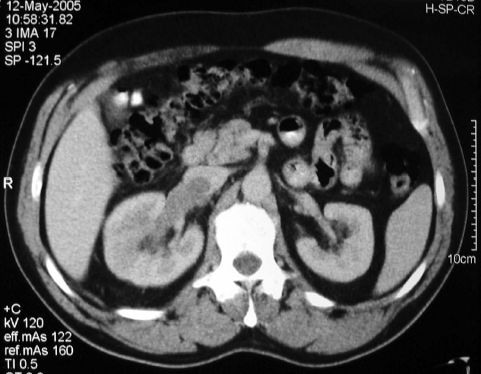
1. ábra. Jobb oldali, vena cavaba törő vesetumorról készült CT felvétel.
A 12 vena cava műtéten átesett beteg átlagéletkora 56 (22-71) év volt, közülük 8 férfi, 4 nő, a jobb és bal oldali tumorok aránya 10:2. Három betegnél haematuria, 2 betegnél pulmonalis embolisatio, 4 esetben hasi fájdalom, a többi betegnél alsó végtagi oedema, lázas állapot miatt történt a kivizsgálás, egy betegnél pedig egyéb vizsgálat kapcsán mellékleletként fedezték fel a vesetumort. A preoperatív CT vizsgálat pontosan leírta a tumorthrombus jelenlétét, egy betegnél a preoperatív ECHO-n jól látszott a jobb pitvarba lógó thrombus. A műtét előtt már találtak környéki nyirokcsomó propagatiot 2 betegnél, és leírtak távoli (csigolya, tüdő, máj) metastasist 4 esetben. A tumorthrombus kiterjedése szerint 7 beteg tartozott a II. csoportba (suprarenalisan terjedő thrombus), 4 a III. csoportba (retrohepaticusan is terjedő thrombus), 1 pedig a IV. csoportba (pitvarba lógó thrombus).
A műtéti behatolás minden esetben median laparotomia volt, 2 betegnél végeztünk median sternotomiát, majd cardiopulmonalis bypass védelemben thrombectomiát a jobb pitvarból, illetve akutan pulmonalis embolectomiát. Radikális nephrectomia és nyirokcsomó blokkdissectio mellett cava thrombectomia történt 10 esetben (ebből egy betegnél a jobb pitvarból is cardiopulmonalis bypass védelemben), a vena cava inferior ligaturájára 2 betegnél került sor. A máj mobilizálására egy alkalommal sem volt szükség. Egy alkalommal észleltünk intraoperatív pulmonalis embolisatiót, amelyet azonnali thoracotomia és pulmonalis embolectomia követett. Egy beteget vesztettünk el közvetlenül műtét után, ez a beteg már igen súlyos állapotban, Budd-Chiari syndroma tüneteivel került műtőasztalra. Az átlagos postoperativ ápolási idő 8 nap volt.
A betegek postoperatív onkológiai kezelése onkológiai centrumban történt. Histologiailag a tumorok többsége hypernephroid carcinomának bizonyult. Az átlagos túlélési idő a 12 vena cava műtéten is átesett beteg esetében 10 (0- 29) hónap volt.
Megbeszélés
A vena cava thrombosist is okozó vesetumorok esetében az egyetlen kezelési lehetőséget a műtét jelenti. Amennyiben a műtét idején metastasis még nem jelent meg, az kuratívnak, míg távoli áttétek esetén palliatív megoldásnak tekinthető. Ez utóbbit immunterápia követheti. Cava thrombus megjelenésekor a tumor rendszerint már jelentős méretű, tüneteket okoz és gyakran metastatisal. A preoperatív diagnosztika pontos képet ad a cava thrombosis kiterjedéséről, az occlusio mértékéről, így a műtét jól tervezhető. Tekintettel az embolia magas kockázatára, ilyen műtétet szívsebészeti készenlétben érdemes végezni, mint ezt egyik esetünk is bizonyítja. Az irodalmi ajánlásokkal szemben gyakorlatunkban a median laparotomiát preferáljuk, mert ebből a metszésből a műtét szükség esetén bármely irányban kiterjeszthető. A cavotomia után pozitív nyomású lélegeztetés mellett még a magasra terjedő thrombus is csekély kockázattal retrograd úton, Fogarty katéterrel, vagy nagyobb occlusios ballonnal eltávolítható, megkímélve ezzel a beteget a thoracolaparotomia, illetve a máj mobilizálása által okozott műtéti traumától. Pitvarig érő thrombus esetében sternotomia végzendő. Ebben az esetben is megkísérelhető a katéteres embolectomia még a pitvar megnyitása előtt, és amikor a thrombus csúcsa megindult lefelé, a szabad lument azonnal lefogjuk a további embolisatio megelőzésére. Egyébként cardiopulmonalis bypass védelmében direkt thrombectomia szükséges.
Ha a vena cava lumenét a thrombus elzárja és az nem távolítható el, vagy a vénafal sérült, infrarenalisan a cava általában gond nélkül leköthető. Suprarenalisan a vénás elfolyás biztosítására lehetőség szerint rekonstrukció, foltplastica, de leginkább gyűrűs PTFE interpositio végzendő. Ez a véna méretéből adódóan technikai problémát általában nem jelent.
A műtétet követően csak preventív dózisú heparin szükséges, hiszen különösen nagy a vérzés veszélye a tumor eltávolítása után visszamaradt hatalmas sebfelületből.
A sebgyógyulást követő utókezelést, és kiegészítő terápiát onkológus kollégák végzik, a betegek utánkövetése velük közösen történik.
Következtetések
A műtét időpontjában a cava thrombosist is okozó vesetumorok általában már jelentős méretűek voltak, lokális és távoli metastasisokat adtak, ez meghatározta a túlélést is. A környéki szerveket, ereket komprimáló hatalmas terime eltávolítása a panaszok jelentős csökkenését hozhatja magával. A preoperativ diagnosztika, a műtéti előkészítés, a műtét, a postoperatív kezelés, a késői gondozás és utánkövetés több disciplina közös munkája, csak így tudjuk e súlyos, életet közvetlenül veszélyeztető betegségben szenvedőket sikerrel gyógyítani, vagy legalább életminőségüket javítani.
Irodalom
- Bower T.C., Stanson A.: Diagnosis and management of tumors of the inferior vena cava. Chapter 152 in Rutherford: Vascular Surgery 5th Ed., Saunders p.2077. (2000).
- Castelli P., Caronno R., Piffaretti G., Tozzi M., Lomazzi C., Dionigi G., Boni L., Dionigi R.: Surgical treatment of malignant involvement of the inferior vena cava. Int Seminars Surg. Oncol 3: 19. (2006).
- Ciancio G., Soloway M.: Resection of the abdominal inferior vena cava for complicated renal cell carcinoma with tumor thrombus. BJU Int. 96: 815. (2005).
- Kim H.L., Zisman A., Han K.R., Figlin R.A., Belldegrun A.S.: Prognostic significance of venous thrombus in renal cell carcinoma. Are renal vein and inferior vena cava involvement different? J. Urol. 171(2): 588. (2004).
- Okada Y., Kumadu K., Terachi T., Nishimura K., Tomoyoshi T., Yoshida O.: Long-term follow-up of patients with tumor thrombi from renal cell carcinoma and total replacement of the inferior vena cava using a PTFE tubular graft. J. Urol. 155(2): 444. (1996).
- Parekh D.J., Cookson M.S., Chapman W., Harrell F., Wells N., Chang S.S., Smith J.A.: Renal cell carcinoma with renal vein and inferior vena caval involvement: clinicopathological features, surgical techniques and outcomes. J. Urol. 173(6): 1897 (2005).
- Steahler G., Brkovic D.: The role of radical surgery for renal cell carcinoma with extension into the vena cava. J. Urol. 163(6): 1671. (2000).
- Vaidya A., Ciancio G., Soloway M.: Surgical techniques for treating a renal neoplasm invading the inferior vena cava. J. Urol. 169(2): 435. (2003).
Dr. Szabó Attila
Ér- és Szívsebészeti Klinika
1122 Budapest, Városmajor u. 68.
Érbetegségek: 2007/1. 26-29. oldal


