Az iliocavalis segment rekonstrukciója az egyik legnagyobb kihívás az érsebészetben. Különösen fontos a rekonstrukció akkor, ha vese vagy mellékvese neoplazmáról van szó, és a tumor-trombus benyúlik a véna eava ipferiorba. Ezekben az esetekben a vénákra kiterjesztett műtéttel a beteg életminősége javulhat, és az életét is meghosszabbíthatjuk. Tumorban végzett véna cava inferior pótlásával kevés tapasztalatunk van, és a követési idő is alig éri el az egy évet, hiszen nagy invazivitású, rosszindulatú tumorokról van szó. A rekonstrukciót kizárólag a betegek egy bizonyos csoportján lehet elvégezni. A veria iliaca tumoros obstrukciójában a trombectómia és a vénás tágítás megfelelő stent alkalmazásával kisebb műtéti kockázatot jelent, és ez is javítja a beteg életminőségét. A cross-over-bypass akkor indikált, ha a primer tumor vagy annak metasztázisa egyoldali iliaca elzáródást okoz perifériás mikrocirkulációs zavarokkal, azaz phlegmasia coerulea dolenssel. Az autológ cross-pubic-bipass az érintett oldali véna iliaca externa antepozíciójával vagy az ellenkező, egészséges oldali véna femoralis superficialisából vett grafttal, hasznos alternatívát kínál a klasszikus "Palma-műtéttel" vagy a PTFE cross- over-bypassal szemben. Az autológ cross-pubic-bypass előnyei: a nagy graft átmérő, az alacsony fertőzési rizikó és a kompetens véna billentyűk transzplantációja.
Érbetegségek: 1998/4. 137-142. oldal
KULCSSZAVAK
vena cava inferior, vena iliaca, véna rekonstrukció, tumor sebészet, véna bypass
Bevezetés
A sebészet történetében hosszú időn keresztül a vena cava inferiorba (VCI) vagy a vena iliacákba történő beavatkozás kizárólag a lekötésre, a resectióra, illetve az oldalvarratokra korlátozódott. Az érsebészet, valamint az aneszteziológia fejlődése, továbbá egy új érprotézis bevezetése (PTFE) a vénás rendszer iliocavalis szegmentjének sikeres rekonstrukciójában ugrásszerű javuláshoz vezetett. Az esetek csekély száma, a malignus tumor miatti kétséges kimenetel és az alloplasztikus véna graftok felügyelt alkalmazása magyarázza a még mindig ellentmondó álláspontokat az indikáció és a műtéti technikák területén. A vese carcinomák 4-12%-ában tumoros infiltráció van a vena renalison vagy a caván. Ezekben az esetekben korábban lokális inoperabilitásról beszéltünk, és a betegek többsége egy éven belül meghalt. Közben számos megfigyelés bebizonyította, hogy a VCI-ba, illetve a vena renalisba való beterjedés rendszerint csak a vénákra korlátozódik. A tumor teljes eltávolítása a legtöbb esetben részleges cavotomiával elérhető anélkül, hogy az operáció elhúzódása a letalitást növelné, így az életkilátások jelentősen javíthatók. Még abban az esetben is, amikor a VCI-t tumor massza tölti ki, és a cava en bloc szegment resectiója és alloplasztikus anyaggal való helyettesítése szükséges. Ez a beavatkozás jelentősen megnöveli az életkilátásokat, és javítja az életminőséget. Azon betegek többségének, akik kevésbé invazív retroperitoneális tumor miatti infrarenalis cava occlusióban szenvednek, a műtét végleges gyógyulást hozhat. A vena iliacák egyik oldali tumoros elzáródása esetén, ami miatt áramláscsökkenés következik be, szóba jöhet a "Palma-műtét" vagy a suprapubicus alloplasztikus, illetve az autológ cross-over- bypass. A tágítás és az intraluminális stent behelyezés további alternatívákat jelent az iliocavalis segment tumoros elzáródásának, illetve szűkületének recanalizációjában. Jelen tanulmány bemutatja a primer vagy secunder tumor miatti vena iliaca, illetve VCI elzáródások sebészeti megoldásában szerzett tapasztalatainkat.
Anyagok és módszerek
1982 és 1994 között összsen 32 onkológiai beteg esetében (21 férfi és 11 nő, átlagéletkor: 86,8 év) 34 beavatkozás történt vénás kompressziót vagy elzáródást okozó tumor miatt. Az iliocavalis segment vizsgálatára minden esetben phlebographiát végeztünk. Ha a VCI teljesen el volt záródva, akkor retrográd cavographia történt, a cava occlusio felső határának meghatározására. Szelektív renalis arteriographia és CT-vizsgálat szintén hasznos lehet. A posztoperatív értékeléseket 6 és 12 hónap után végeztük el, ami phlebographiából és color duplex sonographiából állt, ezzel határoztuk meg az átjárhatóság mértékét. Posztoperatív anticoagulatióra 3-6 hónapon át alacsony molekulasúlyú heparinnal került sor. Cumarin származékokat szándékosan nem adtunk a posztoperatív időszakban, mert az onkológiai betegek esetében nagy a vérzés rizikója.
A VCI infrarenalis szakaszának rekonstrukciója
Az infrarenalis vena cava rekonstrukciója indikált, ha
- 1. a VCI kompresszióját malignus vagy benignus tumor akozza, akár van trombózis, akár nincs,
- 2. en bloc resectio kapcsán, kiterjesztett onkológiai műtét során.
A cava rekonstrukció kontraindikált, ha
- a vena iliacákon súlyos post- thrombotikus elváltozás van.
- a vena iliacák nem átjárhatók.
Abszolút indikált a cava rekonstrukció, ha bármilyen típusú tumor okozta a vénás kompressziót, és a konzervatív terápia ellenére súlyos vénás elégtelenség alakult ki, amely vagy phlegmasia coerula dolenst vagy a perifériás mik- rocirkuláció elégtelenségét okozta, amely distalis vénás gangrénával fenyeget.
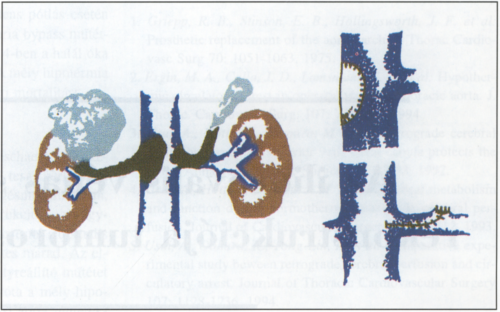
1. ábra.
Az inferior vena cava rekonstrukciója vese és mellékvese tumor esetén.
Kilenc esetben a VCI infrarenalis szakaszát stenotizáló tumor és az ugyanott jelenlévő trombózis miatt operáltuk (1. ábra). Három esetben a VCI folytonosságát sikerült megtartanunk, miután exstirpáltuk a tumort, trombectómiát és foltplasztikát végeztünk. Három betegben a rekonstrukciót szintetikus graft (gyűrűs PTFE) interpozíciójával végeztük. Egyik betegünknél hatalmas tumort találtunk, amely komprimálta a jobb uretert, ezért az ureternek ezt a szakaszát resecálni kellett. Az allograftok miatt megnövekedett fertőzésveszély csökkentése céljából, a cava pótlására a vena femoralis superficialis graftként történi? felhasználását határoztuk el. Két esetben a vena iliaca oszlásában elhelyezkedő tumor kompressziója miatt a VCI-ban fibrózis alakult ki, és ez a cava trombózisához vezetett. A rekonstrukciót egy esetben iliocavalis PTFE bypasszal végeztük. Egy másik esetben az iliocavalis bypasszhoz a vena femoralis superficialist használtuk (2. ábra).
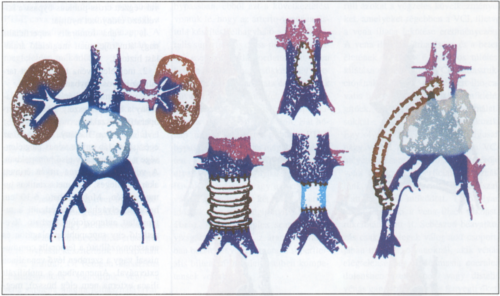
2. ábra.
Az inferior vena cava rekonstrukciója a tumor occlusiója esetén, a./ Patch plasztika, b./ PTFE (gyűrűs) graft interpozíciója. c./ Superf icialis femoralis véna graft interpozíciója. d./ Iliocavalis bypass.
A vena iliaca rekonstrukciója
Sebészi beavatkozást a vena iliacán csak a betegek egy kiválasztott csoportjában végeztünk, abban az esetben, ha egyik oldalon elzáródás vagy szűkület volt primer vagy secunder neo- plasma miatt. A rekonstrukció azoknál a betegeknél minden esetben indikált, ahol műtét alatt a vena iliaca transsectiója szükséges a malignus elváltozás kezelésének érdekében. Indikált továbbá, ha szűkület vagy elzáródás áll fenn és a kiáramlási pálya elváltozásai a mikrocirkulációt veszélyeztetik, ez ugyanis phlegmasia coerulea dolenst vagy súlyos vénás elégtelenséget okoz, amely vénás gangrénával fenyeget. Phlebographiát és vénás nyomásmérést célszerű végezni. 21 iliaca revascularisatiót végeztünk tumor kompresszió miatt 19 betegen. A vena iliaca revascularisatiójához három műtéti megoldás közül választhattunk:
- a tumort exstirpáltuk, és autológ vagy alloplasztikus interpozíciós grafttal rekonstruáltuk,
- a thrombust eltávolítottuk, a vénát feltágítottuk és stentet helyeztünk be a véna átjárhatóságának fenntartására,
- cross-over technikával saját vagy alloplasztikus graftot ültettünk be.
A tumor exstirpációja során végzett vena resectio, majd direkt rekonstrukció graft interpozícióval rendszerint lehetetlen, mert nagy a retrombózis veszélye.
Az elfolyási akadály miatt bekövetkező véna dilatáció általában intravascularis stent behelyezésének szükségességére utal annak érdekében, hogy a véna folytonosságát megtartsuk. Hét esetben mi Gianturco stentet használtunk (3. ábra).
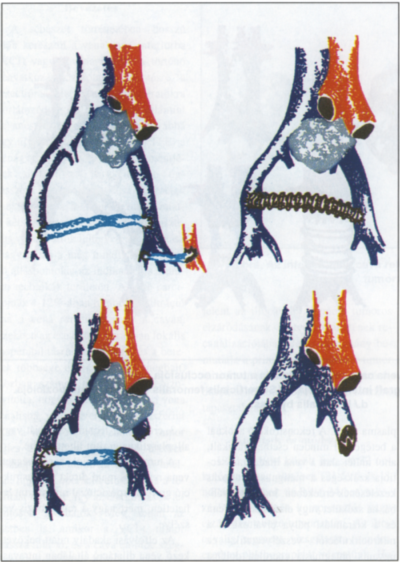
3. ábra.
Műtéti eljárások az iliacalis vénák occlusiója vagy stenosisa esetén, a./ Cross-over bypass saphena magnával, b./ cross-over bypass protézissel, c./ cross-over bypass v. iliaca és v. femoralls superficialis felhasználásával, d./ tágítás és stent beültetés.
A perifériáról történő' dilatáció öt esetben nem volt kivitelezhető, ezért az iliacák tumorról történő közvetlen felszabadítására retroperitoneális megközelítésre volt szükségünk. Amennyiben a véna dilatációja egyáltalán nem volt lehetséges, cross-pubicus-bypasst használtunk. Ezen operáció elvégzéséhez négy módszer ismeretes:
- cross-pubicus-bypass a vena sa- phena magna felhasználásával,
- 2. cross-pubicus-bypass protézis grafttal,
- 3. autológ iliofemoralis cross-pubi-cus-bypass,
- 4. cross-pubicus-bypass az ellenkezd oldali vena femoralis superficialis felhasználásával.
Sok esetben a klasszikus ..PaIma- műtét" nem éri el a kívánt eredményt a megfeleld vénás elfolyás fenntartására, mert a saphena magnának kicsi az átmérője. A cross-over-bypass esetében a kívülről megerősített (ring) PTFE protézis nagyobb áramlást biztosít, ezért manapság előnyben részesítik a klasszikus "Palma-műtéttel" szemben. Három betegünkben a ring PTFE graft mellé arterio-venosus fistulát is készítettünk. Az autológ iliofemoralis bypass hasonlóan jó áramlást tart fenn, de gyakran előfordul, hogy a vena iliaca externa nem elég hosszú egy ellenoldali femoralis vagy iliacalis anasz- tomózishoz. Az ellenoldali mélyvénával végzett cross-pubicus-bypass a következő előnyöket nyújtja:
- a vena femoralis superficialis nagy átmérője miatt megfelelő áramlást biztosít,
- megfelelő véna billentyűket tartalmaz helyes irányban,
- 3. még ismételt eljárás esetén is alacsony a fertőzésveszély a korai posztoperatív időszakban.
E technika hátránya viszont az egészséges láb enyhe vénás elégtelensége a posztoperatív első hónapokban. A vena iliaca externa ritkán érintett akár elsődleges, akár metasztatikus tumor esetén. Mobilizálható 6-10 cm hosszan, elvágható közvetlenül a tumor alatt, antepozícióba hozható, átvezethető egy suprapubicus alagúton és anasztomozálható a femoralis communissal vagy a szemben lévő vena iliaca externával. Amennyiben a mobilizált iliaca externa nem elég hosszú, megnyújthatjuk egy szabad szegment grafttal, amit az ellenkező oldali vena femoralis superficialisból veszünk (3. ábra).
A vena femoralis superficialist ezen különleges használat során egyik végén a vena femoralis profundával való összeömlésénél átvágtuk, majd distal felé a kívánt hosszban kivettük. Az autológ cross-over-bypass, amely a femorális vénát és az iliacát használta, nagy vénás áramlást és az autológ graftok minden egyéb előnyét nyújtotta. A véna billentyűk működőképesek maradtak, mert a femoralis superficialist nem fordított graftként használtuk.
Eredmények
A juxtarenalis vena cava rekonstrukciója
Ez a rekonstrukció mind a négy beteg esetében sikeres volt. A műtétet követő 12 hónapban minden vena cava átjárható volt, nem volt tumor embólia, cava trombózis vagy lokális recidiva.
Az infrarenalis vena cava rekonstrukciója
A kilenc rekonstruált infrarenalis vena cava közül egy iliocavalis PTFE bypass korán elzáródott és egy másik PTFE cava interpozíciő trombotizált a tumor resectiója után hat hónappal. A többi rekonstrukció egy év után is megfelelően működött.
A vena iliaca rekonstrukciója
Számításba véve a tumorok előrehaladott állapotát, az általunk beültetett hét Gianturco stent megfelelően működött (3. ábra). Egy év elteltével egy stent kivételével az összes átjárható volt. Eddig egyetlen betegnél sem alakult ki posztoperatív vénás elégtelenség.
Összesen 14 cross-over-bypass készült 12 olyan betegen, akiknek a tumor occlusiót vagy stenosist okozott a vena iliacán. Három esetben cross-pubicus bypasst készítettünk interponált PTFE grafttal. Öt betegen klasszikus "Palma-műtétet" hajtottunk végre a vena saphena magna felhasználásával. Két esetben a saphena magna átmérője kicsi volt, emiatt a posztoperatív első, illetve harmadik napon retrombózis lépett föl, súlyos vénás elégtelenséggel és a perifériás mikrocirkuláció veszélyeztetettségével. A szintetikus bypass lehetőségét elvetettük a localis haematóma és a magas fertőzési kockázat miatt. Azért, hogy a fenyegetett végtagot megmentsük, az ellenoldali vena femoralis superíicialissal készítettünk egy cross-pubicus-bypasst. Ilyen bypasst összesen három esetben készítettünk. További három alkalommal a cross-pubicus-bypasshoz az érintett oldali vena iliaca externát használtuk. Mivel az iliaca externa hossza nem bizonyult elegendőnek a mobilizálás után, ezért az ellenkező oldali vena femoralis superficialisből vett segmenttel megtoldottuk azt.
A bypassok átjárhatóságának fenntartása érdekében, az első négy betegnél, akiknél mélyvénákat használtunk, arterio-venosus fistulát is készítettünk. A biztató eredmények alapján nem folytattuk tovább az arterio-venosus fistula készítését az utolsó két betegen. Náluk sem következett be occlusio a bypassban, ebből azt a következtetést vontuk le, hogy az arterio-venosus fistula készítése elhagyható a vena femoralis superficialis cross-pubicus-bypassok esetében. A láb oedemája minden betegnél rohamosan csökkent. Egy beteg áttéteket adó prostata és hólyagrák következtében a műtétet követő 25. napon meghalt. A cross-over-saphena-bypass azonban átjárható volt. Hat hónap múlva egy cross-pubicus PTFE bypass és két saphena magnával készített áthidalás elzáródott. Az összes olyan cross-pubicus-bypass, amelyet a láb mélyvénájával vagy a vena iliacá- val készítettünk, a két éves kontroll időszak alatt mindvégig nyitva volt (3. ábra). A color duplex scan kontroll vizsgálatok szerint az áramlási irányban beültetett vena femoralis superficialis billentyűi minden esetben kompetensek voltak.
Megbeszélés
Még néhány évvel ezelőtt is - a ma- lignus tumorok rossz prognózisa és a sok sikertelen beavatkozás miatt - nagyon ritkán végezték a VCI rekonstrukcióját. A diagnosztika (CT, MRI), az anaesztézia és a sebészeti technikák fejlődése új perspektívákat nyitott (1, 2, 3, 5, 7, 12, 14, 15).
Benignus vagy korai stádiumban lévő, alacsony invazivitású malignus tumorok esetében a curatív sebészet ma már szóba jön. Vese- vagy mellékvese tumoroknál, amelyek a VCI juxtarena- lis szakaszára korlátozódnak, a radikális műtét elvégezhető (5, 7, 14, 16, 17).
Olyan retroperitonealis tumorok esetében, amelyek komprimálják vagy beszűrik a VCI-t, sokkal radikálisabb sebészeti megközelítés lehetséges, ha az eret a tumorral együtt en bloc resecáljuk. A radikális műtét különösen fontos, mert ezek a tumorok rendszerint a kemoterápiára és az irradiációra nem reagálnak (6, 18). Annak ellenére, hogy az ideális graftot még nem találták ki, jó eredmények érhetők el autológ és PTFE protézissel is. Az in- terpozíciós graftok behelyezése elkerüli azokat a végzetes következményeket, amelyeket régebben a VCI, illetve a vena iliaca lekötése eredményezett. A vena iliaca átjárhatósága és a beteg életének legalább 6 hónapos túlélési kilátása előfeltétele a VCI rekonstrukciójának. A PTFE-vel végzett ilio-ca- valis bypassok eredményei nem kielégítőek, a saját mélyvénák használata sokkal ígéretesebbnek mutatkozik. Egy olyan esetben, amikor túlságosan nagy volt a fertőzés veszélye, a VCI helyettesítésére egy 10 mm átmérőjű vena femoralis superficialist használtunk. Az egy éves követési időszak alatt a bypass működött. Több olyan beteg volt, aki a vena iliaca rekonstrukcióján esett át. Sebészeti beavatkozás csak a betegek válogatott csoportjában indikált, olyanoknál, akik vénás elégtelenségben, phlegmasia coerulea dolensben szenvednek, vagy distalis vénás gangréna veszélye fenyegti őket. A vena iliaca occlusiója esetén a revascularisatio trombectomiával, tágítással és stent behelyezéssel is elérhető. Néhány esetben az iliocavalis vénák retroperitonealis direkt felszabadítása szükséges. Eredményeink 89%-os egy éves átjárhatóságot mutatnak. Amennyiben az endovascularis eljárások, például a tágítás vagy a stent behelyezés lokális vagy technikai okok miatt nem kivitelezhetők, az unilateralis vena iliaca occlusióban szenvedő betegek számára a cross-over-bypass az elsődlegesen szóba jövő lehetőség. A klasszikus "Palma" cross-over-bypass gyakran nem ad kielégítő eredményt a saphena magna kis átmérője miatt. A mi tanulmányunkban csak a bypassok 60%-a volt átjárható, mert két bypass 30 napon belüli korai occlusiója következett be. A gyűrűs PTFE bypassok 1 éven belül 66%-os átjárhatósági eredményt adtak. A cross-pubicus-bypassok, amennyiben az érintett oldal iliaca externáját vagy az egészséges oldal vena femoralis superficiali- sát használtuk, különösen értékes alternatívát jelentettek abban az esetben, ha a fertőzésveszély nagy volt. Az autológ graftok nagy átmérőjére tekintettel az arterio-venosus fistula készítése nélkülözhető. Az autograftok további előnye a kompetens véna billyentyűk megtartása. Mélyvénákkal készített cross-pubicus-bypassokról eddig még nem jelent meg publikáció. Eredményeink ígéretesek, az egy éves átjárhatósági arány 100%. Végül szeretnénk kihangsúlyozni, hogy onkológiai betegek esetében az átjárhatósági tényező csak egy szempont, hiszen a betegek élettartama gyakran limitált, és ez nem teszi lehetővé a szokásos nyomon követési idő betartását. Éppen ezért nincs megfelelő, összehasonlításra alkalmas tapasztalat a szakirodalomban. Saját betegeink csekély száma nem tesz lehetővé statisztikai kiértékelést. Ennek ellenére az említett palliációs megoldásokkal szerzett kitűnő tapasztalatok felhatalmaznak minket arra, hogy a leírt sebészeti eljárásokat, betegeink érdekében. alkalmazzuk.
Irodalom
- Kieffer, E.. Bahnini, A.. Koskas. F.: Nonthrombotic disease of the inferior vena cava. Surgical managment of 24 patients. In: Venous Disorders, Bergan J. I, Yao, J. (ecls.). W. B. Saunders, Philadelphia (1991.) pp. 501-516.
- Alemany. J,. Montag. H.: Die Verwendung der Vena femoralis superficialis hei femorocruralen Rekonstruktionen: Methodik-Indikation-Ergebnisse. Der crurale Gefassverschluss A. Zehle. Zuckschwerdt Verlag (1990.)
- Alemany, J., Montag, H. Göitz. H., Wozniak, G.: Die tiefen Beinvenen als Gefassersatz hei femorocruralen Rekonstruktionen: Indikation, Früh- und Spiitergebnis.se. Angio Archív. Bd.. 21: 98-101. (1991.)
- Dale. W. A.. Harris. S" Terry. R. B.: Polytetrafluoroethylene reconstruction of the inferior vena cava. Surgery, 95: 625-630 (1984.)
- Katz. N. M.. Spence. I. J" Wallace, R. B.: Reconstruction of the inferior vena cava with a polytetrafluoroethylene tűbe graft after resection for hypernephroma of the right kidney. J. Thorac. Cardio- vasc. Surg. 87: 791-769. (1984.)
- Vollmar. J.. Loeprecht. H., Hutschenreiter. S.: Rekonstruktive Eingriffe am Venensystem. Der Chirurg, 49: 296-302. (1978.)
- Okada, Y.. Kumada. K.. Habuch. T.. Nishimura. K.. Yoshida, O.: Total replacement of the suprarenal inferior vena cava with an expanded polytetrafluoroethylene tűbe graft in 2 patients with tumor thrombi from renal cell carcinoma. J. Urol. 141: 111-114. (1989.)
- Okadamme. K.. Muto. Y.. Equchi, H. el al.: Venous reconstruction for iliofemoral venous occlusion facilitated by temporary arteriovenous shunt: Long-therm results in nine patients. Arch. Surg. 124: 957-960. (1989.)
- Clowes, A. W.: Rxtraanatomical bypass of the iliac vein obstruction. Use of a synlhetic (expanded PTFE) graft. Arch. Surg. 115: 767-769. (1980.)
- Gruss. J. D.. Bartels, D.. Vargas-Montano, H.: Rekonstruktion des utiilateralen Beckenvenenverschlusses. Langen- becks Arch. Chir. (suppl.) 2: 181-186. (1988.)
- Kistner. R. L.: Autogenous iliofemoral bypass. In: Atlas of Venous Surgery, Bergan, .1. .1., Kistner. R. L. (eds.). W. B. Saunders, Philadelphia, pp. 187- 190. (1992.)
- Palma. C. E.. Esperon, R.: Vein transplants and grafts in the surgical treatment of poslphlebitic syndrome. J. Cardiovasc. Surg. 1: 94-107. (1960.)
- Bollinger. A.: Funktionelle Angiologie. Thieme Verlag, pp. 213-220. (1979.)
- Gloviczki, P., Pairolero, P. C" Cherry, K. S. et al: Reconstruction of the vena cava and its primary tributaries: A pre- liminary report. J. Vasc. Surg. 1 1: 373- 381. (1990.)
- Schulman, M. L, Bathey. M. R.. Yatco. R.. Pillan. G.: An 11-year experience with deep leg veins as femoropoliteal bypass grafts. Arch. Surg. 121: 1010- 1015. (1986.)
- Sogani. P. C" Herr. H. N., Bains, M. S. et al.: Renal cell carcinoma extending into inferior vena cava. J. Urol. 60: 130-133. (1983.)
- Vekemans. K. M.. Schroder. F. H.: Prosthetic replacement of the inferior vena cava in renal cell carcinoma. Surg. Eur. Urol. 19(3): 262-266. (1991.)
- 18. Pleasants. J. H.: Obstruction of the inferior vena cava with a report of 18 ca- ses. John Hopkins Hosp. 16: 363 (1911.)
Prof. dr. Jose Alemany
Osterfelder str. 157.
D-46242 Bottrop, Deutschland
Érbetegségek: 1998/4. 137-142. oldal


