A gyermekkori érbetegségek korai felismerése és kezelése megelőzheti a progressziót, a felnőttkorra már súlyossá váló érrendszeri "népbetegségek" kialakulását. A szerző megkísérli áttekinteni és csoportosítani a gyermekekben előforduló érbetegségek különböző formáit, és egyben kezelésükhöz irányelveket adni. A csoportosítás Ratschow klasszikus felosztását követi, kiegészítve a csecsemő- és gyermekkori sajátos beteg ségformákkal. Az angioneuropathiák, angio organo pathiák és angiolopathiák kiegészültek az érfejlődési rendellenességek és érdaganatok csoportjával. Természetesen az egyes kórképekkel szakspecialisták foglalkoznak és közlemények, könyvek jelennek meg azokról, alapos elemzésekkel. Célunk: az angiológia mint tudományág elfogadtatása a gyermekgyógyá szatban.
Érbetegségek: 2013/1. - 13-19. oldal
KULCSSZAVAK
érbetegségek, gyermekkor, angiológia, gyermekangiológia.
Bevezetés
Kevés olyan irodalmi forrásanyaggal találkozunk, amiből ismeretet szerezhetnénk a gyermekkori érbetegségekről. Ez meglepő, mivel az érmalformációkkal foglalkozó nemzetközi társaság (ISSVA) adatai szerint a gyermekek közel egyharmadában észlelhető valamilyen ér "abnormalitás" és közöttük sok a súlyos elváltozás. Pontosabban a kórosnak tekinthető érfejlődési rendellenességek gyakorisága minden más fejlődési rendellenességet megelőz: 1,2% (15), a szívfejlődési rendellenességek gyakorisága 0,88%, a nyitott gerinc 0,2%. Haemangiomákkal az újszülöttek 1,1% - 2,6%-ában találkozunk, az első 4 élethétben gyakoriságuk 12%-ra növekszik (12). Hypertonia a gyermekek 1 - 5%-ánál fordul elő (10). Az orvostudomány szakirányú fejlődése megköveteli a gyermekkorban kezdődő és a felnőttkorra már súlyossá váló érbetegségek korai felismerését és kezelését.
A gyermekkori érbetegségek összefogására, csoportos - ítására csak az utóbbi évtizedekben történtek kísérletek. Az első ilyen próbálkozás C.M. Papendieck (11) nevéhez fűződik, majd J. A. O’Neill (9) összefoglaló munkája ad támpontot a "gyermekangiológia" megteremtésére. Mindketten az érfajták szerint vizsgálják, – többnyire az érfejlődési rendellenességeket és azok következményeit. Hazánkban az első összefoglaló munka egy könyv fejezeteként jelent meg "Érbetegségek gyermekkorban" címen (16), majd a Magyar Angiológiai és Érsebészeti Társaság (MAÉT) irányelveiben, az Angiológiai Útmutatóban (19).
A gyermekkori érbetegségek csoportosítása
Az érbetegségek jelen csoportosítása Ratschow könyvében leírt (13) klasszikus felosztás alapján történt. Ez a könyv az 1960-70-es években az angiológusok bibliája volt. Jól látható, hogy az utóbbi évtizedekben megismert gyermekkori éranomáliák, érbetegségek jól beilleszthetők ezen felosztásba.
Érfejlődési rendellenességek
Definíció
Az erek fejlődési hibáit (angiodysplasia, vascularis malformáció) az embrionális életben lezajló szervfejlődés zavarának tartjuk.
Etiológia
A magzati élet 5-10. hetében (az érfejlődés időszakában) jelentkező dysontogenetikus hatásokra jöhetnek létre.
Ezek a hatások lehetnek (20):
- genetikai hibák,
- külső tényezők,
- haemodynamikai effektusok.
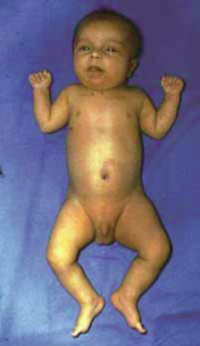
1. ábra.
Klippel-Ténaunay syndroma (naevus, varicositas, végtag hypertrophia) oka: v. femoralis superficialis aplasia.
Klasszifikáció
- Artériás-,
- Vénás-,
- Lymphatikus-,
- Arterio-venosus- és
- Kombinált érmalformációk.
Mindezek lehetnek:
- trunkuláris,
- extratrunkuláris formák,
- lehetnek továbbá low flow (vénás, lymphatikus) és high flow (arteriás , arteriovenosus) malformációk (2, 6, 20).
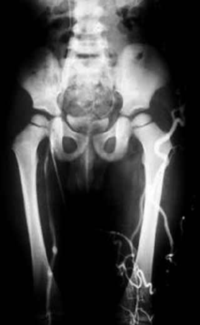
2. ábra.
V. femoralis aplasia phlebographiás képe.
Tünettan
Az artéria szűkülete (coarctatio), tágulata (aneurysma) az általa táplált szövetek, szervek hypoxiás tüneteiben nyilvánul meg. A kisartériák, kapillárisok malformációja a naevus flammeus.
A vénatörzsek aplasiájának, hypoplasiájának, ectasiá - jának jellegzetes tünete a naevus, varicositas, hypo- vagy hypertrophia (Klippel-Trénaunay szindróma) (1, 2 ábra). A kisvénák infiltrativ ill. lokalizált fejlődési hibái a szövetek, szervek vénás tágulatai, üregei (phlebangio - matosisa, phlebangiomája) (3. ábra).
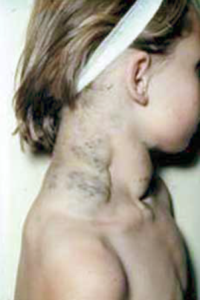
3. ábra.
Infiltráló vénás malformáció a nyakon.
A nyirokutak aplasiája, hypoplasiája, ectasiája lymphoedemában nyilvánul meg. A nyirokérágak malformációja az u.n. lymphangiomát, lymphangiomatosist - a nyirokágak cystás tágulatait mutatja (4. ábra).
Az arterio-venosus shuntökre jellemző a naevus, varicositas, hypertrophia -hangsurranás (zörej) megjelenése (Parkes-Weber szindróma) (5. ábra).

4/a-b. ábra.
Lymphangioma és műtét utáni állapot.
Kezelésük
A trunkuláris malformációkat korai életkorban konzervatív, kompressziós kezelésekkel, 5-6 éves kor után korrekciós, rekonstrukciós műtétekkel, endovascularis beavatkozásokkal gyógyíthatjuk. Az extratrunkuláris, infiltráló malformációkban az embolosclerotizáció különböző formáit, ill. sebészi eltávolítást alkalmazhatunk (17, 18).
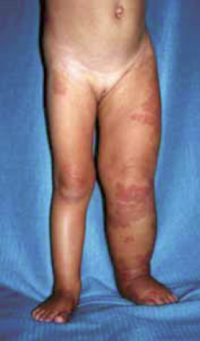
5. ábra.
Parkes-Weber syndroma (nevus, varicositas, végtag hypertrophia + AV mikro - kommunikációk).
Értumorok
Definíció
Az értumorok lényegében az endothelburjánzás különböző fokozatai és formái.
Csoportosítás
Jóindulatú érdaganat:
- haemangioma,
Rosszindulatúak:
- haemangiopericytoma,
- malignus haemangioendothelioma (angiosarcoma),
- postmastectomiás lymphangiosarcoma (Stewart-Treves szindroma),
- kronikus idiopathicus lymphoedemával kapcsolatos lymphangiosarcoma,
- Kaposi-sarcoma (multiplex idiopathicus haemorrhagiás sarcoma).
A haemangioma a csecsemőkor leggyakoribb daganata (14). Születés után jelenik meg, 5-6 hónapos korig növekszik (progrediáló stádium), majd lassan, évek alatt visszahúzódik (involutiv fázis) (6. ábra).
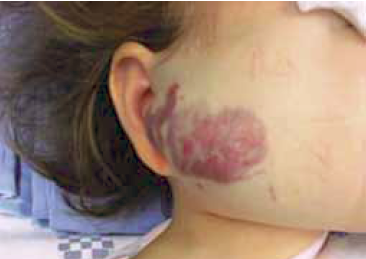
6. ábra.
Haemangioma faciei.
Kezelés
A haemangioma megjelenésekor - a növekedése leállítására – cryotherapia, a regresszió elősegítésére lézerkezelés javasolt. Gyors progresszió esetén 6 hónapos kor alatt Cortison kezelés, az utóbbi időben Propanolol alkalmazása lehet eredményes. A többi értumor a gyermekkorban ritkán fordul elő, kezelésük a felnőttkorban alkalmazott módon történik.
Angioneuropathiák. Vasospasticus érbetegségek.
Definíció
Jelentős ér tónus változásokkal járó állapotok.
Formái
- Raynaud Syndroma (RS): az ujjak ereinek stimulált reverzibilis epizódjai (érgörcs, ill. dilatáció) vezetnek a Raynaud phenoménhoz (RP). Ha az RP alapbetegséggel társul, akkor secunder RP-ről vagy secunder RS-ről beszélünk.
Kezelés: gyermekeknél a biofeedbackkel kezdjük a kezelést. Ennek sikertelensége esetén kisózisú Nifedipine (0,2- 0,3 mg/kg/die) javasolt, 3 vagy 4 részletben elosztva. Egyszerű eseek ben 1%-os Nitroglycerin krémet teszünk az ujjvégekre, 2-3-szor naponta. Súlyos esetekben sympathectomia lehet eredményes. Végül Prostacyclin infúzió javallt súlyos, gangrénával járó esetekben.
- Reflex Sympathicus (neurovascularis) Dystrophia Syndroma (RSD).
Jellemző a súlyos és folyamatos fájdalom az egyik végtagban, a vasomotor instabilitás tüneteivel. Átlagéletkor 12 év.
Ok: a psychológiai faktorok, melyek tisztán és nagy számban jelentkeznek a szindróma etiológiájában.
Kezelés: a psychológiai faktorok, a stress kizárása. Intenzív fizikális kezelési program, magába foglalva a hydroterápiát is (9).
Angioorganopathiák
Definíció
Az érfal veleszületett vagy szerzett degenerációja, az értörzsek obstructioja.
Formái
- Hyperergiás érbetegségek.Vasculitisek. A vasculitis az érfal gyulladása. Az érfal illetve az azt faló sejtek elleni sejtes reakcióról van szó. Az u.n. szisztémás autoimmun kórképekben (kötőszöveti betegségekben), a vasculitis jelenléte hozzátartozik a betegséghez. Az antiphospholipid syndromát az egyik legfontosabb és több kötőszöveti betegségben megtalálható antiphospholipid (APL) antitestek jelenléte igazolja. Szignifikáns korreláció van ezen antitestek jelenléte és a klinikai jelenségek, recurráló arteritis, vénás thrombosis, thrombocytopenia és recurráló "fetal loss" között.
Kezelésükben az alapbetegség gyógyítása a döntő.
- Arteriopathiák.
A arteriopathiák incidenciája gyermekkorban isme ret - len, mivel tünetei többnyire a felnőttkorban jelentkeznek. A betegek legtöbbjében az artériák szűkületei-tágulatai okozzák a tüneteket (1).
Csoportosítás:
- Cerebrovascularis léziók: intracraniális (moyamoya betegség) és extracraniális (congenitalis és szerzet).
- "Midaorta syndroma": a thoracalis és hasi aorta congenitalis ill. szerzett coarctatioja.
- Kötőszöveti rendellenességek: Marfan betegség és Ehler-Danlos syndroma.
- Miscellaneus (különféle) arteriopathiák: Kawasaki betegség és a visceralis arteria aneurysmák (7, 8. ábra) (21).
- Renovascularis hypertonia.
Hypertonia a gyermekek 1-5%-ánál fordul elő.
Oka: lehet veleszületett és szerzett, magában foglalva az endokrin, a neurológiai, az anyagcserével kapcsolatos, a renális, a fertőző, valamint a vasculáris rendellenességeket. Legáltalánosabbak a renovasculáris okok. A 0-5 éves korcsoportban potenciálisan sebészileg korrigálható a hypertonia esetek 78%-a, a 6-10 éves korcsoportban a 44%, a 11-15 éves korban 17%, a 16-20 éveseknél 22% (10).
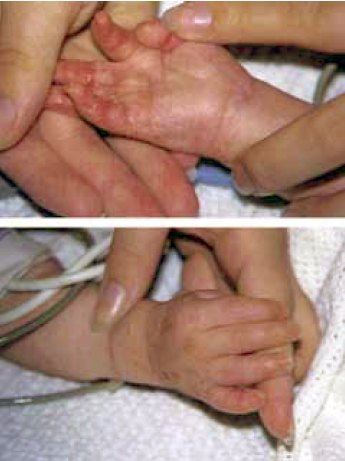
7. ábra.
Kawasaki syndroma bőrtünetei: a kezek duzzadtak, bőrük hámlik.
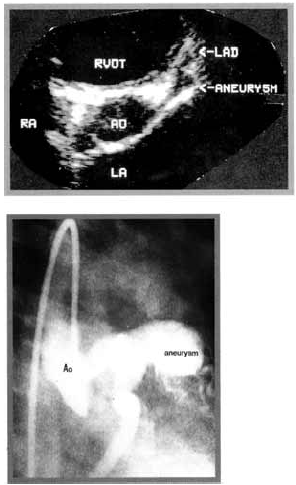
8. ábra.
Kawasaki syndromában szenvedő gyermek coronariáján zsákszerű aneurysma.
A renovascularis hypertonia okai:
- Congenitálisak : arteria hypoplasia vagy occlusio, neurofibromatosis, Williams syndroma.
- Szerzettek: fibromuscularis hypoplasia, subisthmicus coarctatio, Takayasu arteriitis, Kawasaki betegség, arteria renalis trauma vagy thrombosis, anastomosis stenosis (pl. transplantáció, stb.).
Kezelése: angioplastica vagy reconstructios műtétek.
- Portalis hypertonia.
Ok: a májvénák átáramlási zavara.
Formái:A vénák elzáródási helye lehet praehepatikus, intra- és post - hepatikus. Gyermekeknél a portalis hypertoniák 80-85%-a praehepatikus. A portalis véna thrombosisa mellett okozhatja a véna atresiája, stenosisa, cavernosus malformációja. A posthepatikus portalis hypertonia gyakori a távolkeleti országokban, s az egyik gyakori ok a cava inferior membrános elzáródása a vena hepatica betorkolása felett ("cava membran disease") (9-10. ábra) (18).
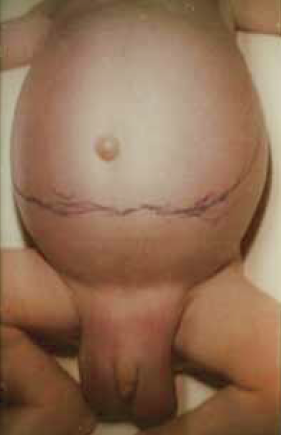
9. ábra.
Budd-Chiari syndroma: májnagyobbodás, icterus, ascites.
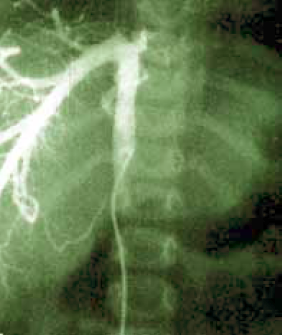
10. ábra.
Budd-Chiari syndroma. Cavographia: v. cava inferior membranosus elzáródása a v. heptica betorkolása felett.
Kezelés: a vérzés megelőzése, az oesophagus varixok sclerotizáló kezelése, portosystemás shuntműtétek, májtransplantatio - főleg az intrahepaticus elzáródásnál.
- Akut és krónikus thrombosis.
Mélyvenás thrombosis és thromboemboliás megbetegedés csecsemő- és gyermekkorban viszonylag ritkán fordul elő. Az előfordulásukra jellemző életkor szerinti megoszlás három halmozódást mutat: leggyakoribb újszülött, majd a kisded korban (3-5 évesek) majd a serdülőkorban (12-16 évesek) lesz ismét gyakoribb. Újszülött korban: 5-10/100 000 születés.
Ok: Ennek kutatásában és a kezelésben feltétlenül figyelembe kell venni a korcsoportokat.
A koraszülöttek haemostasisának labilitása játszik szerepet a vérzékenységben és a thrombosis hajlamban. Véralvadási rendszerük rendkívül alacsony szinten regulált, és a máj éretlensége miatt termelési rezervkapacitással nem rendelkeznek.
Az érett újszülöttek haemostasisa eltér az idősebbekétől. Jellemző a vérlemezke aggregáció és a release reakció tökéletlensége, a kontakt és a K-vitamin dependens alvadási faktorok, valamint a véralvadási rendszer inhibitorainak alacsony vérszintje és a vér fokozott fibrinolyticus aktivitása. Az eltérések kompenzatorikus jellege miatt, az érett újszülöttek születéskor nem vérzékenyek, sőt thrombosisra hajlamosak.
A thrombosist kiváltó okok:
- koraszülötteknél és csecsemőkorban: hypoxia, respiratoricus distress, polyglobulia, keringési elégtelenség, lehülés, congenitalis nephrosis, a DIC, az anya diabetese, toxémiája, hypertoniája, sepsis.Továbbiakban a thrombofilia, a köldökerek, a periferiás arteriák és vénák katéterezése és tartós kanülálása.
- kisded és serdülőkorban a lupus antikoaguláns/ antiphospholipid, különféle tumorok és az akut lymphoid leukaemia. Serdülőkorban a gyakori sérülések játszhatnak szerepet.
A diagnosisban a klinikai jelek a legfontosabbak. A duplex UH vizsgálat a thrombus korai detektálására és az utánkövetésre alkalmas. Az angiográfiát a thrombus jelenlétének és pontos kiterjedésének meghatározására használjuk.
Kezelés: korcsoportonként más-és más, az alábbiak szerint:
- Heparinkezelés újszülöttkorban csak nagyobb erek thrombosisa vagy DIC eseteiben alkalmazandó. A heparinizálást mindig friss fagyasztott plazmával (FFP) kell kombinálni. Az FFP dózisa: 10-20ml/kg, cseppinfúzióban. A heparin dózisa: koraszülötteknél 25 IE/kg bolus telítés és 15 IE/kg/h fenntartó adagolás. A 28-36 hét között született koraszülötteknél 50 IE/kg bolus telítő és 20 IE/kg/h fenntartó, míg érett újszülött esetén 100 IE/kg bolus telítő és 25 IE/kg/h fenntartó kezelés szükséges. Heparin hatástalansága esetén célszerű antitrombin defektusra gondolni.
- A kis molekulsúlyú heparinok (LMWH) koraszülött-, újszülött- és fiatal csecsemőkorban is adhatók. Újszülött, fiatal csecsemőkorban lezajlott thromboembolia után, másodlagos profilaxis céljából, első helyen LMWH javasolt. Az LMWH kezelés és -profilaxis dózisa: 12 hónapos kor alatt a terápiás dózis 170 antiXa NE/kg 12 óránként, a profilaktikus dózis 75 anti-Xa NE/kg 12 óránként. 12 hó-18 év korcsoportban a terápiás dózis 110 anti-Xa NE/kg 12 óránként, a profilaktikus dózis 55 anti-Xa NE/kg 12 óránként.
- Orális antikoaguláns kezelés csak 2-3 éves kor után javasolt. A gyógyszer (Cumarinok) adását a heparinkezelés 1-2. napján - már bizonyított heparinhatás mellett - lehet elkezdeni 0,05-0,1 mg/ kg dózissal. Elérendő cél az INR 2,0-3,0 között tartása.
- A szisztémás thrombolysis nem elsőnek választandó módszer. Többnyire csak 2-3 éves kor után használjuk és csak súlyos szervthrombosisok esetén. A Streptase dózisa: 4000E/kg 15 perc alatt, ezután 10 000 E/kg 4 óra alatt, majd 100 000 E/kg 8 óra alatt. Ez utóbbi mennyiség a szükségletnek megfelelően többször megismételhető.
- A thrombectomiát súlyos következményekkel (anuria, gangréna, stb.) járó teljes elzáródás esetén - 6 napon belül - az elzárt ér műtéti feltárásával végezzük.
- Gyermeksebészeti thrombózis profilaxis a thrombofilia kombinált, illetve önmagában is súlyosnak számító genetikai rizikóval járó eseteiben feltétlenül indokolt. Javasolt továbbá a tartós, hetekig tartó immobilizációval járó gyermeksebészeti műtétek vagy traumák esetén.
- Az antikoaguláns kezelés időtartama: különböző etiológiájú gyermekkori thromboembóliás esetekben a kezelést addig folytatjuk, amíg az alapbetegségben fennálló kockázat és annak következményei nagyobbak, mint a kezelés valószínűsíthető szövődményei (3, 5, 7, 8).
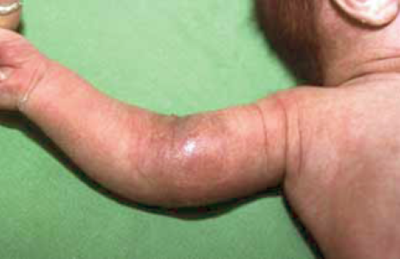
11. ábra.
A.brachialis traumás aneurysma
- Congenitális és szerzett aneurysmák.
Az arteriás aneurysma az artéria falának veleszületett vagy szerzett tágulata. Formája lehet saccularis vagy fusiformis.
Az oka lehet primer (congenitalis), vagy secunder (13):
I. Congenitalis,
II. Szerzett.
- Media degeneráció: Ehler-Danlos syndroma, Marfan syndroma, sclerotis tuberosa.
- Arteriitis: Kawasaki betegség, Takayasu betegség, óriássejtes arteriitis, polyarteriitis nodosa (4).
- Arteria dysplasia: fibromuscularis dysplasia (a vese - arterián).
- Arteria fertőződés: általános ill. helyi fertőzés kapcsán (staphylococcus aureus).
- Arteria sérülése, trauma: pseudoaneurysmák (11. ábra).
A congenitalis aneurysmák legtöbbjét 5 éves kornál fiatalabbakon észleljük, rendszerint a hasi aortán vagy annak ágain, és nem a végtagokon. Általában izoláltan jelentkezik, ritka a multiplex elváltozás. Hisztológiailag: az ectasia falának alkotásában az érfal mindhárom rétege részt vesz, gyulladásos tünet nincs.
Kezelésükben a műtét akkor indokolt, ha a visceralis aneurysma átmérője nagyobb, mint 2 cm és nagyobbodást észlelünk. Az elfogadott kezelés a resectio, az arteria rekonstrukciójával. Ha lehetséges, előtérbe kell helyezni az autogen szövettel történő rekonstrukciót.
A media degeneráció következményeként kialakuló aneurysmákat sebészileg csak ritkán sikerül gyógyitani. A jövőben az endovascularis ellátás hozhat jobb eredményt. Az arteritis következményeként kialakuló értágulat esetén a sebészi vagy intervenciós radiológiai kezelés csak eredménytelen gyógyszeres terápia esetén indokolt.
A fibromuscularis dysplasia okozta aneurysma, - amely rendszerint a renalis arteriákra korlátozódik, - sebészileg korrigálható, erre az interpositios graftok alkalmazása került előtérbe.
A septicus és sérüléses aneurysmák sebészi ellátása az aneurysma sebészet általános szabályai szerint történik (12. ábra) (17).
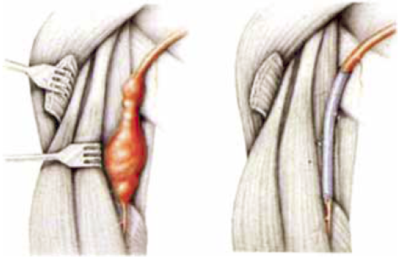
12. ábra.
A. brachialis aneurysma műtéte.
Angiolopathiák
Definíció
Az angiolopathiák érdilatációval járó érbetegségek.
Formái
- Livedo reticularis.
Pontszerű vagy háló zatos kékes-piros elszíne ző dés a bőrön. A kapil lárisok és a venulák dilatatioja okozza a tüneteket. Egyes szisztémás kötőszöveti betegségeknek korai jele lehet.
Kezelésük: Pentoxifilin (Trental).
- Cutis marmorata teleangiectatica congenita (13. ábra).
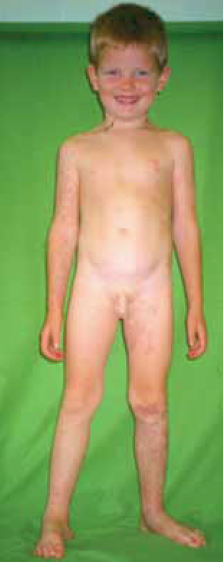
13. ábra.
Cutis marmorata teleangiectatica congenita. Dilatált reticularis vénák és capillárisok a bőrön.
Serpinginosus, hálózatos, kékes-piros pettyes elváltozás a bőrön. A rendellenességre jellemzőek a dilatált reticularis venák és kapilláris erek.
Kezelés: nincs specifikus kezelése. A végtagokon eredményesen alkal mazhatunk kézi masszázst és éjszakai bandage kezeléseket.
- Erythermalgia (Erythromelalgia).
Paroxizmális égő fájdalom, vörösség, bizsergés, viszketés, melegség egy vagy több végtagon. "Burning food syndroma" is elfogadható elnevezés.
Kezelés: hideg fürdők, non-steroid gyulladásgátlók, antiserotonin anyagok.
- Auriculotemporalis szindróma.
A hyperhidrosis és egy- vagy kétoldali kipirulás jellemzi az arc bőrén, az auriculotemporalis ideg szétoszlásánál. A parotistájék infekciója vagy sérülésekor jelentkező cholinerg hatások okozhatják.
Kezelés: kellemetlen esetekben beta-adrenerg receptor blokkolókat alkalmaznak, carvedilolt (Carvol). Az atropin vagy antihisztaminok eredménytelenek, hasonlóan a dorsalis sympathectomiához.
Irodalom
- Akagi, T et al: Outcomes of coronary artery aneurysm after Kawasaki disease. J. Pediatr. 1992, 121:689.
- Belov St.: Anatomopathological classification of congenital vascular defects. Semin. Vasc. Surg.1993, 6:219-224
- Goldschmidt, B.: Újszülöttkori haemostasis és zavarai. Ed. Medicina, Budapest, 1987.
- Ishida, G et al : Coronary artery involvement in Kawasaki syndrome in Manhattan, New York, risk factors and role of aspirin. Pediatrics 1987, 80:828
- Leaker M.T. et al: Thrombolytic therapy in pediatric patient. Thromb.Haemat. 1995, 73:948
- Malan E., Puglionisi A.: Congenital angiodysplasias of the extremities. J.Cardiovasc. Surg. 1965, 6:255-345
- Massicotta, P. et al.: Low molecular weight heparin in pediatric patients with thrombotic disease. J. Pediatr. 1996,128:313-318
- Maureen, A. et al.: Pediatric thromboembolism and stroke protocols. B.C.Becker Inc.,Hamilton, London, 1997
- O’Neill, J. A. Jr.: Pediatric Angiology. Semin.Ped.Surg. 1994,3:39-50.
- O’Neill, J. A. Jr.: Renovascular hypertension. Semin. Ped. Surg. 1994, 3:114-123
- Papendieck, C.M.: Atlas Color –Pediatric Angiology. Ed.: Medica Panamericana, Bueros Aires, 1992
- Pratt, A.G.: Birthmarks in infants. Arch.Dermatol.Syph. 1967,67:302
- Ratschow, M.: Angiology. Ed.: Georg Thieme. Verlag, Stuttgart, 1959.
- Tasnádi G.: Haemangioma - a csecsemőkor leggyakoribb daganata. Gyermekgyógyászat 1985, 36:237-249
- Tasnádi G.: Epidemiology and etiology of congenital vascular malformations. Semin.Vasc.Surg. 1993, 6:200- 203
- Tasnádi G.: Érfejlődési rendellenességek.Érbetegségek gyermekkorban . Szerk.: Meskó É. Vascular Medicina, Therapia Kiadó, 2004:221-235.
- Tasnádi G.: Az érfejlődési rendellenességek klinikai és műtéttani megjelenési formái és kezelésük. Szerk: Acsády Gy., Nemes A.: Az érbetegségek klinikai és műtéttani atlasza. Medicina, Budapest, 2005, 259-284. old.
- Tasnádi G.: Treatment of Vascular Malformations in Newborns and Infants. Szerk: Mattassi,R., Loose D. et al.: Hemangiomas and Vascular Malformations, Springer Verlag Italia, 2009, 251-272. old.
- Tasnádi G.: Érbetegségek gyermekkorban, Szerk.: Nemes A. Angiologiai Útmutató, Magyar Angiológiai és Érsebészeti Társaság irányelvei. Medition Kiadó, 2009, 145-150. old.
- Vikkula, M., Boon LM., Mulliken J.B.: Molecular genetics of vascular Malformations. Matrix. Biol. 2001, 20:327-335.
- Taylor S, Raffles A: Gyermekkgyógyászati képes atlasz. Springer, Budapest, 1998.
dr. Tasnádi Géza
Heim Pál Gyermekkórház, Budapest
Ez az e-mail-cím a szpemrobotok elleni védelem alatt áll. Megtekintéséhez engedélyeznie kell a JavaScript használatát.
Érbetegségek: 2013/1. - 13-19. oldal


