 A szerzők egy 73 éves nőbeteg nem gyógyuló lábszár-fekélyének esetét ismertetik. Féléves kezelés után jelentkezett osztályukon, ahol malignus perifériás ideghüvely tumort diagnosztizáltak. A gyorsan növekedő daganat telekobalt besugárzása után, a fekély alapjából előtörő tumorszövet klinikailag ugyan regrediált, de fél évvel később, a kismedencében nyirokcsomó áttétek jelentkeztek, amelyek bal oldali uréter kompressziót és uroszepszist okoztak. Ezt követően alsó, majd felső végtagi artériás trombózisok alakultak ki, amelyek műtéti eltávolítása után a beteg elhunyt. A szerzők az esettel kapcsolatban felhívják a figyelmet "nem gyógyuló", illetve atípusos lábszárfekélyek esetén az esetlegesen előforduló daganat lehetőségére, ezért a szövettani vizsgálat elvégzésének fontosságára.
A szerzők egy 73 éves nőbeteg nem gyógyuló lábszár-fekélyének esetét ismertetik. Féléves kezelés után jelentkezett osztályukon, ahol malignus perifériás ideghüvely tumort diagnosztizáltak. A gyorsan növekedő daganat telekobalt besugárzása után, a fekély alapjából előtörő tumorszövet klinikailag ugyan regrediált, de fél évvel később, a kismedencében nyirokcsomó áttétek jelentkeztek, amelyek bal oldali uréter kompressziót és uroszepszist okoztak. Ezt követően alsó, majd felső végtagi artériás trombózisok alakultak ki, amelyek műtéti eltávolítása után a beteg elhunyt. A szerzők az esettel kapcsolatban felhívják a figyelmet "nem gyógyuló", illetve atípusos lábszárfekélyek esetén az esetlegesen előforduló daganat lehetőségére, ezért a szövettani vizsgálat elvégzésének fontosságára.
Érbetegségek: 2005/1. 13-17. oldal
KULCSSZAVAK
Ulcus cruris, malignus perifériás ideghüvely tumor, kórszövettani vizsgálat, differenciáldiagnosztika
Bevezetés
Lábszárfekély miatt gyakran angiológushoz, érsebészhez küldik a beteget, indokolt ezért az erekkel foglalkozó szakemberek részére is a nem gyógyuló ulcus pontos differenciáldiagnosztikai ismerete. A malignus fekély kialakulásának két útja lehet, az egyik a krónikusan, évek óta fennálló seb-alap malignizálódása, a másik a meglévő daganat kifekélyesedése (1, 15).
A nagyon ritkán előforduló daganatok leggyakrabban spinocellularis carcinomák (így Marjolin-ulcus), amelyek mérete tág határok között váltakozik, jellemző, hogy szélük a bőr szintje fölé emelkedik. Áttétet gyakrabban lymphogen, ritkábban haematogen úton adnak. A basal sejtes rák ritkább, széle kevésbé emelkedik ki, mint az előzőé, és semimalignus (áttétképződése irodalmi ritkaság, a helyi recidíva gyakori). Esetenként beszámolnak a rosszabb indulatú, pigment foltként induló melanoma malignumról, angiosarcomáról, malignus lymphoma előfordulásáról is. A pigmentáció rendszeres lelet a krónikus vénás elégtelenség során, ezért nehézséget okozhat a kórisme felállítása (14). A továbbiakban egy nagyon ritka daganattípust mutatunk be, amely banális trauma után keletkezett ulcus kapcsán került észlelésre.
Esetismertetés
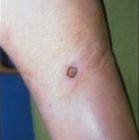
A 73 éves nőbeteg 1999 szeptemberében, fél évvel banális sérülését követően fellépett, konzervatív kezelésre nem reagáló fekély progressziója miatt jelentkezett osztályunkon felvételre. Ekkor a bal lábszár középső harmad, mediális oldalán egy éles határú, 28x39 mm átmérőjű fekélyt észleltünk. Az ulcus alapjának proximális zugából, a bőrnívót meghaladó, exofitikusan burjánzó, kisalmányi, egyenetlen felszínű, szürkés-sárgás színű, halhússzerű, vérzékeny terime emelkedett ki (1. ábra). Ezen kívül a bal comb felső harmadában mediálisan ökölnyi, szubkután, mobilis, tömött, fájdalmatlan terime volt észlelhető. Az alsó végtagi perifériás pulzus tapintható volt mindkét oldalon.
A beteg anamnéziséból tudjuk, hogy fiatal kora óta alsó végtagi varikozitása volt. Endometrium carcinoma miatt, 1976-ban uterus exstirpáció történt. Ezenkívül magas vérnyomást és néhány éve tartó ízületi panaszokat említett. Gyógyszert rendszeresen nem szed, csak alkalomszerűen Brinaldixot és Diclofenacot. Gyógyszerérzékenységről nem tud. A bal lábszár lágyrész UH a terimének megfelelően in-homogén gócot talált, de a bal lábszár kétirányú röntgen felvétele a csontokon kóros strukturális eltérést nem mutatott. A mellkas felvétel életkornak megfelelő röntgenképet írt le.
|
|
|
(A nőgyógyászati konzílium atrófiás hüvelyfalat, adhéziós környezetben szabad hüvelycsonkot talált. Laboratóriumi eredmények: vérkép, vérsüllyedés, vércukor, ionok, májfunkciós értékek kóros eltérést nem mutattak, de a koleszterin, triglicerid értékek mérsékelten emelkedettek voltak. A vizelet általános vizsgálata normális eredménnyel járt, de az üledékben zsúfolt fvs-ek voltak láthatók. Vizelet uricult.: E. coli > 10,5.)
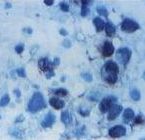
A fekély kezelését végző sebészeti ambulancia 1999 augusztusában két alkalommal végzett a sebből nekrektómiát, amelynek során kórszövettani vizsgálat is történt. A minta különböző festési eljárásokkal feldolgozott szövettani metszeteiben sejtdús, fibrotikus és nekrotikus területek váltakozását, valamint perivaszkulárisan palisszád elrendeződésben középagy, orsó alakú, monomorf, helyenként kis kerek sejteket láthattunk. A világos citoplazmában apró prominens nukleolusszal, kerek egynemű mag, nagy nagyítású látóterenként 1-2 mitózis. A strómában több területen Berlini-kék festéssel pozitív reakciót mutató hemosziderin lerakódás volt megfigyelhető (2. ábra). Az immunhisztokémiai vizsgálatok kifejezett S-100 pozitív reakciót mutattak (3. ábra), a többi negatív eredményű volt (I. táblázat). Az atípusos, nem hám eredetű tumor felvetette a melanoma malignum lehetőségét, amelyet a Masson-Fontana, HMB-45, Melan-A reakciók és az elektronmikroszkópos vizsgálat nem támasztott alá. A konzíliárusi szövettani vizsgálat malignus schwannomát állapított meg.
Alkalmazott kezelés: a sebészeti és onkológiai konzíliummal egyetértésben, a tumor nagyságára és gyors növekedésére tekintettel besugárzás volt. A lábszáron lévő daganatra 40 Gy, a subinguinális területre 56 Gy összdózisú telekobalt besugárzás történt. A subinguinális terime sebészi eltávolításra került, s szövettanilag metasztatikus nyirokcsomónak bizonyult.
|
|
|
|
Kórlefolyás
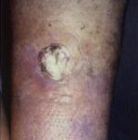
A beteg 2000 februárjában bal oldali pyonephros kialakulása miatt lázas, szeptikus állapotban urológiai osztályunkra került felvételre. Uréterkatéterrel dupla J-splint felhelyezését követően a vizelet elvezetése megoldódott, a húgy infekcióra célzott antibiotikum kezelést kapott. Az elvégzett kismedencei CT bal oldali külső kompressziót okozó, megnagyobbodott nyirokcsomót igazolt. A korábban be-sugárzott tumor helyén másfél centiméter átmérőjű, felületes, sárgás lepedékkel fedett ulcus volt látható (4. ábra). Egy hónappal később a betegnél hirtelen kialakult, mindkét oldali alsó végtagi verőér elzáródás miatt kórházi sebészeti osztályán embolektómia történt. A posztoperatív időszakban kardio-respiratorikus elégtelenség tünetei között elhunyt. Kórboncolás nem történt.
Megbeszélés
A rosszul gyógyuló lábszárfekélyek hátterében a különböző felmérések eltérő gyakoriságban találtak vénás, artériás, diabeteses stb. eredetet, míg több ritka kórokot az egyéb kategóriába sorolnak (1, 5). Steed és munkatársai (13) 683 betegüket az alábbi módon osztályozták: leggyakoribb a vénás keringési elégtelenség, mintegy 41%-ban; az esetek egyharmadában diabeteses neuropátia, illetve közel 20%-ában artériás inszufficiencia áll fenn. A fennmaradó kóreseteket a következő reumatológiai és dermatológiai betegségek alkotják: limphoedema, neuropátia, "atrophie blanche", necrobiosis lipoidica, ionizáló sugárzás, fagyás, Berger-kór (IgA nephropátia), pyoderma gangrenosum, kryoglobulinaemia stb. Tumorok és balesetből származó fekélyek igen kis arányban, kevesebb, mint 1%-ban fordulnak elő.
Hisztológiailag igazolható a krónikus alsó végtagi fekélyben - basalioma és spinalioma mellett - esetenként melanoma malignum, malignus limfoma és angiosarcoma (8, 11).
A Schwann-sejtekből kiinduló sarcomát az irodalom neurofibrosarcoma, malignus schwannoma, malignus perifériás ideghüvely tumor (malignant peripheral nerve sheath tumor = MPNST) néven ismeri. A daganat 2-29%-ban neurofibromatózishoz (a Recklinghausen-betegség I. típusához) társultan a fiatalabb felnőttkorban, enyhe férfi dominanciával jelentkezik (4, 12).
A tumor normál populációban sporadikusan, középkorúakon, mérsékelten női dominanciával, mintegy 1:100.000 gyakorisággal fordul elő (4, 16). Bármelyik perifériás ideg hüvelyéból kialakulhat, általában azonban a végtagok hajlító felszínén, a fej és a nyak területén, a mély kötőszövetben jelentkezik. Jóllehet a felszínesen kialakult tumorok szoliterek, 2-4 cm nagyságban, a mélyebben elhelyezkedők azonban nagyobbak is lehetnek, idegfonatokat, belső szerveket és csontokat is érinthetnek (16). Beszámoltak besugárzást követően jelentkezett malignus schwannomáról is (3, 12). A daganatokat fájdalom, paresztézia kísérheti, de általában nem okoznak panaszt (3). A kezelés során a sebészi eltávolítás a legeredményesebb, amit sugárterápiával lehet kiegészíteni (4). A műtét után a helyi recidíva gyakori. A prognózis általában rossz, legfontosabb prognosztikai faktorok: a tumor nagysága, az elhelyezkedés (fej, nyak, középvonaliság), a neurofibromatózis jelenléte, a sebészi rezekabilitás (4, 12, 16).
Szövettanilag négy formát különböztetünk meg: mesenchimális, a glanduláris, az epiteloid, illetve a neuroepiteliómaszerű elemek túlsúlya alapján (10). A bőrt, subkutiszt is érintő folyamat epiteloid típusú, szövettanilag jellegzetesek az orsó alakú, poligonális, kötegekben, fészkekben elrendeződött sejtek, acidofil citoplazma, hiperkromáziás magok prominens nukleolusszal. Az immunhisztokémiai vizsgálatok kifejezett S-100 pozitivitást (9), az esetek több mint felében CD57 reakciót mutatnak (10). Differenciáldiagnosztikai szempontból legfontosabb a neorotróp melanoma malignum kizárása (9, 10).
Az általunk bemutatott malignus schwannomának megfelelő daganatot krónikus lábszárfekélyben nem közöltek. Esetünk - eltérően az irodalmi adatok többségétől - sugárkezelésre jól reagált (fekély kisebbedése és tumorszövet lokális regressziója) (3). Ugyancsak eltér a publikált esetekben közölt kórlefolyástól a limfogén metasztázisok megjelenése is.
Ritkán előforduló kóresetünk felhívja a figyelmet a nem gyógyuló lábszárfekélyek hátterében alkalmanként megbúvó malignomákra és a kórszövettani vizsgálat fontosságára. Ennek igénye felmerül, ha a fekély hátterében nem találunk vérkeringési eltérést, szokatlan a megjelenése, burjánzó szövettöbblet jelenik meg - rendszerint a peremén -, továbbá nem reagál az adekvát kezelésre (2, 6, 7). Vagyis, ha bármely okból gyanú ébred a sebben malignus folyamat lehetőségére, akkor szövettani vizsgálatot kell végezni.
Köszönetnyilvánítás
Köszönettel tartozunk dr. Sápi Zoltánnak, a budapesti Szent János Kórház főorvosának a konzíliárusi vizsgálat elvégzéséért.
Irodalom
- Baló M., Bagó A., Juhász Zs.: A különböző aetiológiájú lábszárfekélyek recidiváinak gyakoriságát befolyásoló tényezők. Érbetegségek, 8: 119-127 (2001).
- Bihari 1.: Visszérbetegség és kezelése. Á+B Kiadó, Budapest, 2004.
- Coady, M. S. E.: Cutaneous malignant peripheral nerve sheath tumor (MPNST) of the hand: a review of current literature. J. Hand Surgery. 4: 478-481 (1993)
- Dncatham, B. S. és mtsai.: Malignant peripheral nerve sheath tumors. Cancer, 57: 2006-2021 (1986).
- Hunyadi J., Bihari I., Kunnyár Á., Landi A., Markovics Gy., Sápy M.: Nem vénás fekélyek az alsó végtagon. Érbetegségek, 11: 15-22 (2004).
- Hunyadi J., Bihari I., Nagy I., Török Zs., Hamar P.: Króni¬kus sebek kezelése a gyógyulás különböző fázisaiban. Érbetegségek, 1 I: 57-65 (2004).
- Hunpadi J., Bihari I., Landi A., Cervenák L., Rugonfalvy Kiss Sz.: Krónikus vénás elégtelenség és ulcus cruris. Érbetegségek, 11: 123-133 (2004).
- Hunpadi J., Bihari I., Landi A., Cervenák L., Rugonfalvy Kiss Sz.: Krónikus vénás elégtelenség és ulcus cruris. Érbetegségek, 11: 123-133 (2004).
- Misago és mtsai.: Malignant peripheral nerve sheath tumors of the skin: a superficial frem of this tumors. J. Cutan. Pathol., 23: 182-188 (1996).
- Reed, R. J., Argenyi, Zs.: Tumors of neutral tissue. In Lever's histopathology of the skin. (Eds.: Elder, D., Elenitsas, R., Jaworsky, Chr., Johnson, B., Jr. Lippincott-Raven: 983-991 (1997).
- Riess, Ch.: Neoplastisches ulcus cruris. Hautarzt., 9: 592-593 (1989).
- Sordillo, P. P. és mtsai.: Malignant schwannoma-clinical characteristics, survival and response to therapy. Cancer, 10: 2503-2559 (1981).
- Steed, D. L. és mtsai.: Organisation and development of a university multidisciplinary wound care clinic. Surgery 4: 775-779 (1993).
- Tibbs, D. J., Sabiston, D. C., Davies, M. G., Mortimer, P. S., Scurr, J. H.: Varicose veins, venous disorders and lymphatic problem in the lower limb. Oxford University Press, Oxford, 1997.
- Várkonyi V.: A lábszárfekély differenciáldiagnosztikája. Érbetegségek 1: 37-40 (1994).
- Wanebo, J. E. és mtsai: Malignant peripheral nerve cheats tumors. Cancer, 4: 1247-1253 (1993).
Érbetegségek: 2005/1. 13-17. oldal