A szerző az ulcus cruris differenciál diagnosztikai szempontjait foglalja össze. Kiemelten foglalkozik a perifériás verőeres obliteratív folyamathoz kapcsolódó fekély jellemzőivel, továbbá a kevert vénás-artériás keringési zavar együttes kóroki szerepével. Felhívja a figyelmet a lábszárakon fekély képében jelentkező ulcerálódott bőrtumorokra is.
Érbetegségek: 1994/1. - 37-40. oldal
KULCSSZAVAK
ulcus cruris, differenciál diagnosztika, ulcerálódott bőrtumorok
A krónikus vénás elégtelenség klinikai tüneteinek sokféleségéből következik, hogy az orvostudomány különböző területein működő orvosok nap mint nap szembekerülnek olyan problémákkal, amelyek az alsó végtag vénás rendszerével állnak összefüggésben. Amikor egy lábszár fekélyes beteg a rendelőben jelentkezik, rövid időn belül megszületik a diagnózis. A vizsgáló orvosok nagy része, rátekintve a beteg végtagra, rendszerint annak is csak a disztális részére, a súlyos bőrelváltozások láttán gondolkodás nélkül kimondják a poszttrombotikus szindróma diagnózisát, ezzel gyakran megakadályozva az adekvát gyógyítást.
Ulcus Cruris Venosum
Az ulcus cruris venosum ritkábban jön létre primér varicositás talaján, mint mélyvénás a trombózist követően, de korántsem olyan ritkán, mint ahogy ez az orvosi köztudatban elterjedt. A különböző irodalmi adatok alapján bizonyított, hogy a lábszárfekélyek hátterében 85-90%-ban a krónikus vénás elégtelenség, s ezen belül is 15-30%-ban elhanyagolt primér varicositás és 55-75%-ban poszttrombotikus szindróma áll [1, 2, 3, 4].
Klüken [6] megfogalmazása szerint "Az ulcus cruris nem más, mint egy polietiológiás, etiopatogenetikailag sokoldalú tünet, amelyhez hasonló az orvostudományban alig van". Ebből következik, hogy minden esetben az összes differenciáldiagnosztikai lehetőséget fontolóra kell venni, hiszen ennek birtokában dönthetünk a terápiát, és ezzel együtt a beteg sorsát illetően. Klüken [6] vizsgálataiban rámutatott arra, hogy a fekélyes folyamatok hátterében több mint 70 betegség húzódhat meg. A lábszárfekélyes betegeknél a sokoldalú patogenetikai faktor figyelmen kívül hagyása magában rejti az inadekvát kezelés veszélyét. Ugyanakkor a vénás lábszárfekélyek etiopatogenezise sem egységes, és az sem vitatható, hogy egy betegnél egyszerre kettő vagy több ok is jelen lehet [7, 8, 9].
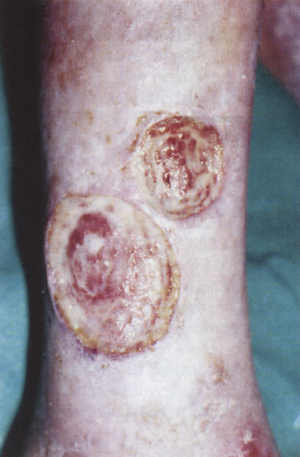
1. ábra
Verőeres fekély
A klinikai gyakorlatban a lábszárfekélyes beteg észlelésekor eldönthető, hogy
1. Vénás keringési zavar következménye-e a szöveti károsodás?
Ehhez szükséges a beteg egyéni és családi anamnézisének ismerete, a rizikó- és realizációs faktorok feltárása, majd az igen alapos klinikai vizsgálat, kiegészítve a mindenütt és mindenkor elvégezhető funkcionális próbákkal. (Trendelenburg-, Schwartz-, Hackenbruch-, Perthes-Mahorner-Ochsner-próba). A krónikus vénás insufficienciában szenvedő betegek szubjektív panaszai:
a/ nehézláb érzés, b/ hosszabb ülés vagy állás után oedema keletkezik a boka körül, amely nyugalomban, éjszakai pihenésre kezdetben maradéktalanul eltűnik, c/ feszülés, d/ éjszakai vádli görcs, e/ tágult vénák égő fájdalma, f/ bőrviszketés, g/ nyugtalan, fáradékony végtagok. Mindezek a panaszok fokozódnak hosszan tartó ülésre vagy állásra, melegben és menstruációra.
A krónikus vénás insufficiencia talaján keletkező fekély jellemzői:
a/ típusos lokalizáció - a bel- és kiilboka tájéka, b/ fájdalom főleg a fekély területére, illetve közvetlen környékére lokalizálódik, c/ A sebalap kifejezetten váladékozó, d/ körülötte insufficiens perforansok mutathatók ki, e/ a lágyrészek különböző mértékű trofikus károsodása a fekély körüli területen is megfigyelhető (induratio, pigmentatio, mikróbás ekzema, atrophia).
2. Artéria elzáródás áll-e a háttérben?
A lábszárfekélyes beteg vizsgálata során alapvető fontosságú a verőeres rendszer állapotának megítélése. Az ulcus crurisszal és/vagy a vénás betegségekkel foglalkozó közlemények adatai azt bizonyítják, hogy napjainkban a verőeres obliteratív megbetegedések száma emelkedik [10., 2., 11., 12., 13., 14., 15].
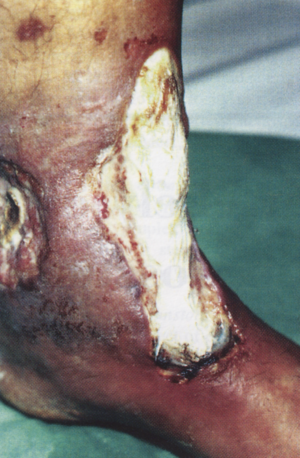
2. ábra
Kevert vénás-artériás fekély
A perifériás artériás elzáródás kezdeti stádiumában, amikor a beteg még gyakorlatilag panaszmentes és nincs claudicatio intermittens, a különböző realizációs faktorok (trauma, gyulladásos folyamat, pl. erysipelas, gombás infekció) hatására keletkező fekély jellegzetes klinikai képe felhívhatja a figyelmet arra, hogy a betegnél verőeres folyamatot kell keresni.
Mi a jellemzője az artériás fekélyeknek?
a/ gyorsan, gyakran egy éjszaka alatt alakul ki, b/ nagy fájdalommal jár, c/ alapján vagy szélén fekete nek- rózis észlelhető, d/ gyakran maga az ín, illetve a csont képezi a seb alapját, e/ perifériás pulzusok nem, vagy alig tapinthatók (1. ábra).
Tisztázandó, hogy a fekély hátterében nem áll-e vénás és artériás kevert keringési zavar?
A kombinált etiológiájú fekély felismerésében segítenek a kórelőzmény adatai: korábban a fekély gyorsabban hámosodott, de jelenleg stagnál, a fájdalom fokozódott, a váladékozás csökkent. Támpontot nyújt a sebalapon, vagy annak egy kis részén megjelenő nekrózis, a perifériás erek palpációja, a Doppler vizsgálat és a Ratschow próba (2. ábra).
Az I. táblázatban a vénás és artériás fekélyek jellemzőit foglaltuk össze.
Ha nem is túl gyakran, de észlelünk olyan fekélyes betegeket, akiknél sem a vénás, sem a nagy artériás rendszer megbetegedése nem igazolható, ezzel szemben az anamnézisükben régóta fennálló diabetes és/vagy hypertonia szerepel.
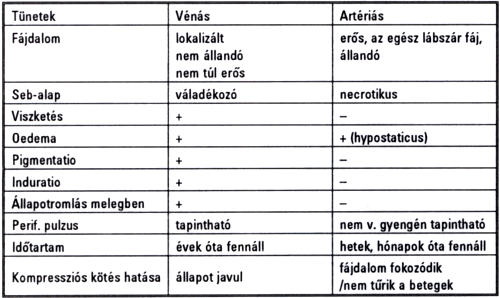
I. táblázat
A vénás ésartériás fekély tünetei
A diabeteses érbetegségeknek két csoportja van:
a) Macroangiopathia diabetica: az érbetegségek és a lábszárfekély keletkezése analógiába hozható az artériás elzáródásnál leírtakkal.
b) Microangiopathia diabetica: specifikus sajátosságokkal rendelkezik. A patogenetikai történés középpontjában az arteriolák, capillárisok és vénulák állnak. A felhalmozódó glykoprotein következtében a basalmembran megvastagszik, a permeabilitás fokozódik elsősorban a fehérjék számára. A microangiopathia csak egyes szerveket támad meg, és ennek gyakoriságát az határozza meg, hogy milyen köny- nyen tudjuk azt kimutatni. Legköny- nyebben a szem és a vese-capillárisok érintettsége fedezhető fel. Ha egy évtizedek óta fennálló cukorbetegnél szemfenéki és renális eltérés mutatható ki, feltételezhető, hogy a microangiopathia nemcsak ezeket a szerveket támadta meg, hanem a folyamat már generalizálódott, tehát a bőr kisereit is érintette. A mikro- és macroangiopathia kb. minden 10. cukorbetegnél der- matológiai problémát okoz [15], A fekély keletkezéséhez itt is realizációs faktorok jelenléte szükséges [6, 16] (3. ábra).
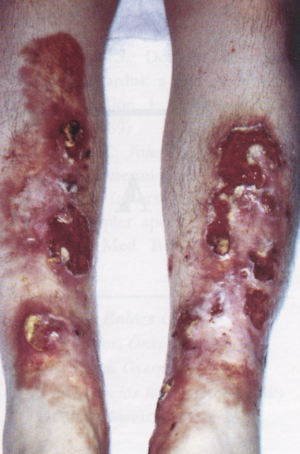
3. ábra
Ulcerálódott necrobiosis lipoidica diabeticorum
Kevésbé ismertek talán az ún. hypertoniás fekély jellemzői. A Martorell által leírt tüneteket foglalja össze a II. táblázat, ezek jelentik a diagnosztikus kritériumokat is [8].
Számos bőrgyógyászati megbetegedés (pl. ulcus cruris rheumaticum, dermatitis ulcerosa, vasculitisek) ulcero- sus tünetek formájában nyilvánulnak meg, ezek rendszerint jól körülhatároltak, és így diagnosztikus nehézséget általában nem okoznak [6, 7, 8], A leggyakrabban félreismert, és egyben a legritkábban előforduló fekélyek a vérképzőrendszer betegségeihez kapcsolódnak (pl. essentialis thrombocythaemia, beta-Thalassaemia) [6, 17, 18].

II. táblázat
Az ulcus crusis hipertonicum Martorell tünetei
Ismert, hogy krónikus ulcerációk, heggel járó borfolyamatok, nem gyógyuló, váladékozó fisztulák malignusan átalakulhatnak. Mivel a lábszárfekély huzamos ideig fennáll, ezért a rosszindulatú elfajulást sem hagyhatjuk számításon kívül. De a folyamat fordítva is végbemehet, azaz malignus tumor is jelentkezhet ulcus cruris képében (4., 5. ábra). A fekély klinikai képének megváltozása és a terápia rezisztencia a típusos vénás anamnézis ellenére, a hisztológiai vizsgálat elvégzését indokolja [6., 19., 20., 21., 22., 23., 24., 25].
A lábszárfekélyes betegekkel foglalkozó orvosnak nagy körültekintéssel kell eljárnia az első diagnózis megállapításakor, nem szabad elfelejtenie, hogy a diagnózis kiegészülhet - verőeres érintettség, szekunder lymphoede- ma -, illetőleg módosulhat (malignus elfajulás és/vagy primer ulcerálódott bőrtumor).
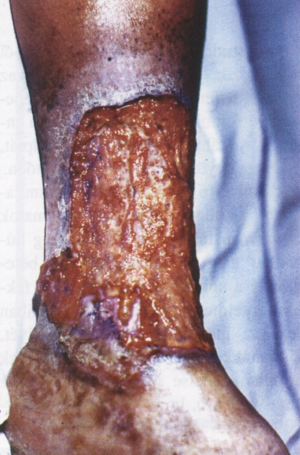
4. ábra
Kifekélyesedettbasalioma
"A specialistának, mielőtt saját speciális diagnózisát felállítja, minden más lehetőségre is gondolnia kell" - állapította meg Ellenbrock [26].
A lábszárfekélyes betegek ellátásához hozzátartozik az egyidejűleg fennálló belgyógyászati betegségek terápiája is. A cardialis elégtelenség, magas vérnyomás, a diabetes, a vérszegénység és a mozgásszervi betegségek kedvezőtlen hatása a krónikus vénás insuf- ficiára nem igényel különösebb részletezést.
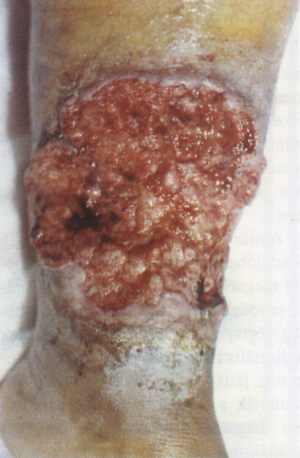
5. ábra
Kifekélyesedettspinalioma
A dermatophlebologiai betegellátás nem nélkülözheti a társszakmákkal való szoros együttműködést. A határterületek diagnosztikus és terápiás ismereteinek minél jobb elsajátítása a derma- tophlebologiára specializálódott orvost képessé teszi arra, hogy nem betegségeket - jelen esetben lábszárfekélyt -, hanem beteget kezeljen és gondozzon!
Die Geschichte des Ulcus Cruris "crux medicorum" ist vor allem die Geschichte einer Verkettung von Irrtümern der phlebologischen Behandlungen. (A lábszárfekélynek, mint "crux medicorum"-nak a története mindenekelőtt a phebológiai kezelésekből adódó tévedések láncolatának története.) Gl. Bassi, 1983. Kleines phlebo- logisches Brevier.
Irodalom
- Kappert, A.: Lehrbuch und Atlas der Angiologie. Verlag Hans Huber, Bern-Stuttgart-Wien, 330-331. (1970)
- Nemes A.: A vénák betegségei és kezelésük. Medicina Könyvkiadó, Budapest. (1986)
- Radó Gy.: A phlebológiai gondozás tapasztalatai. Derm. Vener. Haladása, 21: 104-149. (1982)
- Sigg, K.: Varizen, Ulcus cruris und Thrombose. Springer-Verlag, Berlin- Heidelberg-New York. (1976)
- Várkonyi V.: Az Ulcus cruris venosum biológiai és szociális rizikófaktorai. Kandidátusi értekezés. (1989)
- Klüken, N.: Etiologie und pathogenese des Ulcus cruris. Ergebnisse der Angiologie 17: 166-214. (1978)
- Schneider, W.: Differentialdiagnose von Hautveránderungen für den Angiologen. Phlebol. u. Proktol. 9: 1-11. (1980)
- Schneider, W.: Die differentialdiagnose der trophischen Hautveránderungen bei chronischer Veneninsuffizienz. Phlebol. u. Proktol. 8. 6-16, (1979)
- Schultz-Ehrenburg, U.: Aktuelle Be- handlungsrichtlinien und Differentiel-diagnostik des Ulcus cruris venosum. Der Hautartz, 36. 212-217. (1985)
- Brunner, H.: Ulcus cruris und seine Differentialdiagnose. Schweiz. Run- schau Med. (PRAXIS), 71: 1644- 1647. (1982)
- Klüken, N., Rosenheimer, R.: Ulcus cruris venosum und Lebensalter unter Berücksichtigung der arteriellen Beteiligung. Der Hautartz 34: (Suppl. 6.) 125-127. (1983)
- Mörl, H.: Periphere Arteriosklerose. Frühdiagnose. Wiener. Med. Wsch. 15: 364-368. (1985)
- Schultz-Ehrenburg, U., Wiendorf, N.: Problemsituation Ulcus mixtum. SWISS MED. 6: 41-44. (1984)
- Widmer, L. K" Cikes, M" Kolb, P., Ludin, H., Elke, M" Schmitt, H. E.: Zur Haufigkeit des Gliedmassenarterien verschlusses bei 1865 berufstatigen Mánnern. Schweiz. Med. Wsch. 97: 102-105. (1967)
- Wuppennann, Th.: Durchblutungsstörungen der Beinarterien als Differentialdiagnose bei Venenkrankhei- ten. Phlebol. u. Proktol. 16: 6-7.
- Schatz, H.: Periphere Durchblutungsstörungen bei diabetischer Angi- opathie. Phlebol. u. Proktol. 11: 159- 161. (1982)
- Kauffmann, R., Landes, E.: Beinulcera bei essentieller Thrombocythámie. Der Hautartz 35: 259-262. (1984)
- Kinateder, J.: Ulcus cruris bei beta-Thalassamie. Der Hautartzt 31: 273- 275. (1980)
- Ackroyd, J. S., Young, A. E.: Leg ulcers do not heal. Br. Med. Journal 285: 207-208. (1985)
- Keilig, W., Keilig W.: Zwei Basaliome an den Unterschenkeln einer 60 jahriger Frau - eines davon unter dem Bild eines Ulcus cruris. Der Hautarzt 35: 546-549. (1984)
- Várkonyi, V., Répay, I., Somlai, B.: A lábszárfekélyt utánzó primer basalioma esetek. Bőrgyógy. Vener. Szle. 59: 263-267. (1983)
- Várkonyi, V.: Exulzerierendes Basaliom unter dem klinischen Bild eines Ulcus cruris. Der Hautarzt, 39: 56. (1988)
- Zaun, H.: Basaliome unter dem Bild eines Unterschenkelgeschwürs. Akt. Dermotol. 4: 201-202. (1978)
- Morvay, M., Dobozy A.: Metastatizáló basal sejtes carcinoma. Bőrgyógy. Vener. Szle., 66: 153-156. (1990)
- Bodrogközy, Cs., Podányi, B.: Lábszárfekély talaján kialakult Carcinoma basocellulare. Bőrgyógy. Vener. Szle., 68: 221-225. (1992)
- Ellerbrock, U.: Differentialdiagnose in der Phlebologie. Phlebol. u. Proktol. 4: 253-257. (1974)
Dr. Várkonyi Viktória
Országos Bőr- és Nemikórtani Intézet
1085 Budapest, Mária utca 41.
Érbetegségek: 1944/1. - 37-40. oldal


