Van-e különbség a hagyományos- és a lézeres visszérműtét utáni ultrahang leletben?
Az utóbbi 10 évben egyre több rövid és középtávú endovénás műtéti eredmény került közlésre. Amint az várható volt, a leletek a kevésbé invazív endovénás műtétek után is mutatnak recidiv refluxot. Az endovénás műtétek (pl. lézer-műtét) utáni recidiv reflux formák, a hagyományos varicectomiát követő recidiváktól bizonyos mértékben különböznek. A különbségek a VSM abláció és oldalág kezelés új formájára adott reakciókban vannak. A hagyományos varicectomia kiterjedtebb traumát és haematoma képződést okoz. A lézer és más eszközök által közvetített hőhatás más szöveti reakciót és gyógyulási folyamatot vált ki. Az UH leletekből levont klinikai következtetés félrevezető lehet, a recidiv reflux és a recidiv varicositás ugyanis nem feltétlen jár kéz-a-kézben
Érbetegségek: 2011/3. - 67-73. oldal
Van-e különbség a hagyományos- és a lézeres visszérműtét utáni ultrahang leletben?
Bevezetés
Az utóbbi 10 évben egyre több rövid és középtávú endovénás műtéti eredmény kerül közlésre (1, 2, 3, 4, 5). Adatok gyűltek össze mind a lézer, mind a rádiófrekvenciás műtétek után. Mindkét kezelési mód azonos hatásfokot mutat (6). Amint az várható volt, a leletek a kevésbé invazív endovénás műtétek után is mutatnak recidiv refluxot (1, 7).
Az elmúlt evtizedekben a klasszikus visszérműtét utáni refluxot kiterjedten vizsgálták, a kutatók leírták a SFJ (sapheno-femoralis junkció) lekötés és stripping utáni reflux formákat (8, 9, 10). A hangsúlyt elsősorban a lágyéki, valamint a perforans recidivákra és a technikai hibákra helyezték. A vénás funkciót szintén értékelték (9).
A vénás reflux és a varicositás megjelenésének időbelisége hasonló a klasszikus varicectomia és az endovénás beavatkozás során, azonban a reflux formák némileg különböznek (5). Feltételezzük, hogy a recidiva formák különbözősége a beavatkozással kapcsolatos eltérő szövetsérülések következménye. A rendelkezésre álló közép és hosszabb távú endovénás eredmények alapján, a klasszikus sebészi és az endovénás eredmények összehasonlítása most már lehetséges. Jelen tanulmányunk célja a két, különböző típusú beavatkozás utáni recidiv reflux formákat anatomiai helyek szerint elemezni.
Saját endovénás tapasztalatunk az utóbbi 5 évben 980 és 1470 nm-es lézerrel végzett, összesen 1500, elsősorban VSM (véna saphena magna) műtétekből származik. A standard kezelés, a lágyék és a lábszár felső része közötti VSM szakasz ligatura nélküli laser obliterációjából, és a varicosus vénák horgolótűs eltávolításából áll. Tradícionális műtéteket, válogatott esetekben a 10 évvel ezelőtti nagyszámú varicectomiánkhoz hasonlóan, ma is végzünk. Ez SFJ ligaturából és a lágyéktól kiinduló, közvetlen a térd alatt végződő inverziós strippingből, valamint phlebectomiából áll. Adataink egy része két, nem publikált, de több nemzetközi konferencián előadott tanulmányunkból származik (15, 16).
1. ábra.
Crossectomia utáni lágyéki recidiva.
Lágyéki recidiva
a. Sebészi varicectomia utáni lágyéki recidiva
A sebészi beavatkozás után hónapokkal vagy évekkel bekövetkezett lágyéki recidiva a phlebológia kedvelt vitatémája (9,10). Jellemzően többszörös recidiva lép fel a műtött végtagon. A recidivák új véna képződés (neovascularizáció) és a megmaradt vénák kitágulása miatt következnek be. A SFJ ligatura traumáját okoljuk a felületes vénákat a v. femoralissal összekötő neovascularizáció kiváltásáért. Számos feltételezhető okot, mint a haematoma képződést, kiterjedt sebészi traumát, az endothelium VSM ligatura utáni sebfelszínre kerülését Créton publikálta (10, 11). Hibás sebészi technika, pl. amikor nem a megfelelő ér került lekötésre, felelős lehet a kiújulások egy részéért (1. ábra).
Relatíve bonyolult műtéti módszereket fejlesztettek ki a saphena csonk befedésére, ezáltal a neovascularizáció okozta lágyéki recidiva megelőzésére. Az anatómiai fedőréteg pártolói a fascia cribriformis alkalmazása mellett érvelnek (17). Mások szintetikus anyagot, szilikont vagy PTFE foltot használnak (18, 19). Sokan a másodlagos VSM ágak kiterjedt ligaturájában hisznek (19, 20). Az új technikai lehetőségek megjelenése óta a lágyéktáji sebészi ellátás még hangsúlyosabb lett, amelyet most már csak kevesen, de változatlanul vitatható hatásfokkal végeznek. A legújabb irányzatok a lágyéktáji complex sebészi ellátástól eltérítenek minket, ami egy jelentős változás. Az új ajánlások az endovénás hőabláció eredményein és az alapos UH vizsgálat során talált reflux formákon alapulnak. A kiterjedt SFJ lekötés hozzáadott értéke az endovénás hőablációval összevetve kérdésessé válik (13, 22). A junkció magas lekötése azokban a tradicionális stripping esetekben, amikor a terminalis és subterminalis billentyűk kompetensek, fölösleges (10). Az ilyen, kompetens billentyűket tartalmazó esetek akár a varicositások 30-40%-ában is előfordulhatnak (23, 24).
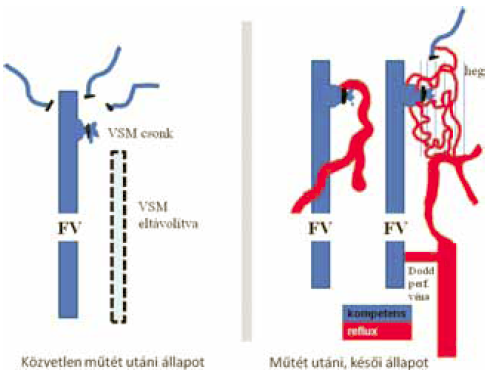
2. ábra.
A sapheno-femoralis junkció lézer-műtét után.
b. Lágyéki recidiva endovénás lézer-műtét után
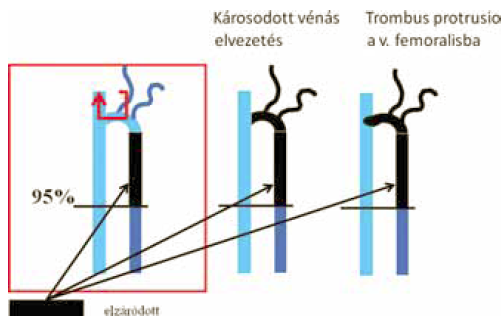
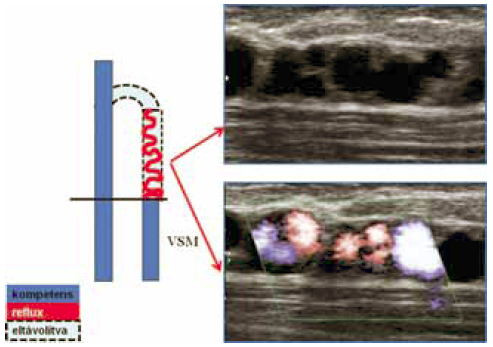
Az endovénás lézer-műtét többnyire a junkció ligaturája nélkü történik (13,22). Megfelelően végzett endovénás lézer-műtét esetén rövid saphena csonk marad a junkcióban, amelyik a hasi oldalágak vérét a femoralis vénába drenálja, és tartósan nyitva marad (1, 2, 25). Ezen oldalágak elzárása vagy lekötése akadályozott vénás elvezetést, ezáltal a recidiva valószínübb megjelenését okozza (8). Ezen túlmenően a VSM teljes hosszában, a beömlési billentyűig terjedő elzárása a femoralis vénába propagáló thrombus veszélyét rejti magában (2. ábra) (26).
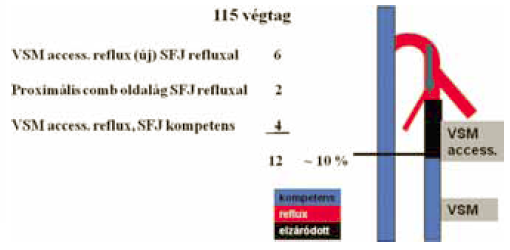
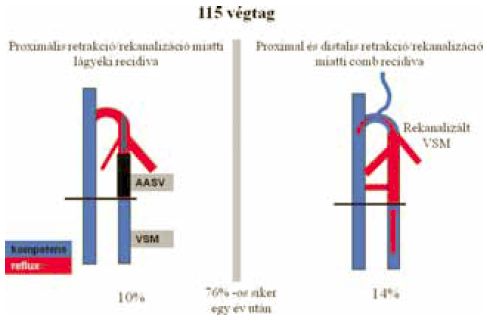
A lézer-műtét utáni recidiv reflux mechanizmusa ebben az esetben a thrombus retrakciója ill. recanalizáció következtében lép fel, nem neovascularizáció miatt (5). Amint a sapheno-femoralis junkcióból a thrombus retrahálódik, a rekanalizált szegmentben a VSM anterior accessoria, vagy valamely nagyobb oldalág felé vezetődő reflux jelenhet meg (1). Általában elfogadott, hogy az 5 cm-t elérő vagy meghaladó rekanalizáció sikertelen műtétet jelent. Egy év során elvégzett 115 endovascularis műtétünkből 12 esetben észleltük ezt (3. ábra)(16). Recidiv varicositas azonban egyben sem lépett fel!
3. ábra.
Lágyéki recidiva lézer-műtét után.
VSM recidiva a lágyékon kívül
a. VSM recidiva a combon, klasszikus varicectomia után
Maradvány, VSM szerű saphena törzs, saphena duplikáció esetén fordulhat elő, amikor csak az egyik ér strippingje történt meg. A bent maradt véna anatómiai pozíciója, vagyis a saphena compartmenten belüli, vagy kívüli elhelyezkedése informál az anatómiai megítélésről.
4. ábra.
Hagyományos műtét utáni VSM törzs recidiva a combon.
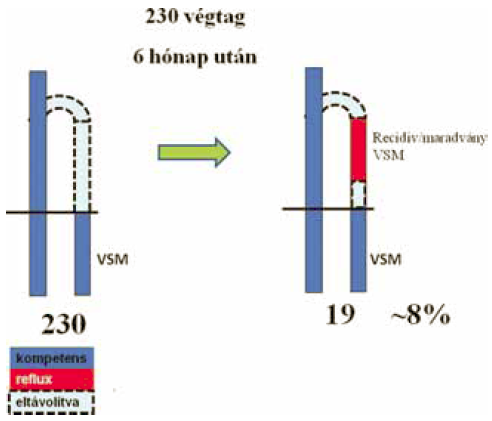
Esetenként ezekben a duplikátumokban csak a műtét után hónapokkal, vagy évekkel, a betegség progressziója kapcsán jelenik meg a reflux. Saját 230 végtagra kiterjedő, 6 hónapos követésünk során 8 %-ban találtunk visszamaradt comb vénát (27). Amikor az ultrahang a korai műtét utáni időszakban intact, visszamaradt, elégtelen VSM-t ír le, az elégtelenül elvégzet műtétre utal, - vagyis, nem a megfelelő véna lett kistrippelve (4. ábra).
5. ábra.
Stripping csatorna rekanalizáció (neovascularizáció).
A stripping csatornájában észlelhető varicositas egy jól ismert, de ritka jelenség (28, 29). A stripping helyén fellépő haematoma szervülése, recanalizációja és új véna kialakulása vezet ismételt áramlás és reflux megjelenéséhez. A újonnan kialakult VSM rendszerint kanyargós, billentyű nélküli és a recidiv varicositáshoz kapcsolódik, tehát a neovascularizáció ismérveit mutatja. Jellemzően a stripping csatornának csak egy szegmentumában alakulnak ki ezek a varixok, amelyek az ultrahang irányított sclerotherapia kitűnő célpontjai (5. ábra).
6. ábra.
Lézer-műtét utáni VSM rekanalizáció a combon.
b. Lézer-műtét utáni VSM rekanalizáció
A lézer-műtét utáni korai kiújulás ritka. A közvetlen műtét utáni sikergyakoriság a legtöbb szerző szerint 100%-os (30). Eredményes esetekben a 6-12 hónapos VSM törzs egy fibrózus köteggé alakul, amelyet UH vizsgálattal nem is látunk (32). Idővel rekanalizálódik az ér, ami általában részleges, és különböző gyakoriságban lép fel. Myers tanulmányában a 4 éves primaer occluziós ráta 76 %, amelyet másodlagos kezeléssel 97 %-ra sikerült emelni (1). Saját anyagunkban a 2 éves elzáródási ráta 76%-os volt (16).
Mint korábban arról szó volt, a rekanalizáció rendszerint proximal felöl distal felé következik be, amely a VSM accessoriákban, továbbá a combon lévő saphena oldalágakban okoz recidiv refluxot. A VSM-ben distal felől proximális irányba haladó és segmentális recanalizáció is előfordulhat (6. ábra).
7. ábra.
Lézer-műtét utáni VSM rekanalizáció a combon.
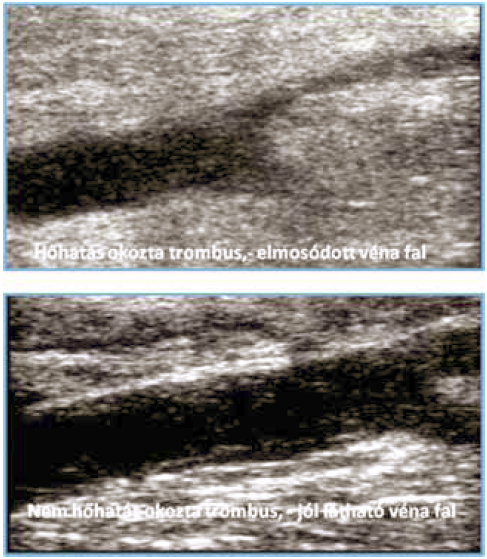
A rekanalizáció legvalószínübb oka a lézer-műtét során elégtelenül vagy egyenetlenül leadott hőenergia (30, 31). A nagyméretű VSM esetén nagyobb a lehetőség erre. Amikor a véna fal hőkárosodása foltos, a hőkárosodástól mentes trombusokat tartalmazó szakaszok könnyen rekanalizálódnak és a reflux ismét megjelenik. Az érintetlen falstruktúrában megőrzött endothelium a fibrinolízist és ezáltal a rekanalizációt határozottan elősegíti (7. ábra) (33). Amennyiben 6 hónappal a lézer-műtét után, thrombussal kitöltött VSM UH képét látjuk, a késői rekanalizáció kockázatával számolhatunk. Az a fajta sebészi hiba, amely a műtét tárgyát képező véna eltévesztéséből adódik, lézer-műtét során, a folyamatos UH ellenőrzés miatt kevésbé valószínű. Az lézer-műtét tárgyát képező véna és további, combon elhelyezkedő vénák UH vizsgálata, a műtét előtti és utáni rutin részét képezik.
8. ábra.
Végtagok száma, ahol elégtelen perf. vénák jelentek meg.
Perforáns vénák
Közvetlenül stripping- és lézer-műtét után ritkán találunk elégtelen perforans vénákat (15). Mindkét csoportban azonban 6 hónap után folyamatos megjelenésüket publikálták (15, 16). A beavatkozás után 1 évvel és azt követően az elégtelen perforans vénák növekvő számát írták le, amely a betegség progressziójára utal. Ez lehet az egyik magyarázat arra, hogy a vénás funkció miért nem javul egyes esetekben (8. ábra) (9). Elégtelen comb perforáns vénákat mindkét fajta beavatkozás után, jellemzően a megmaradt vagy rekanalizálódott VSM szakaszokkal összeköttetésben láthatunk (9. ábra). Lábszár perforáns véna refluxok bármilyen anatómiai elhelyezkedésben, és a distalis VSM szakasztól függetlenül, jelenhetnek meg.
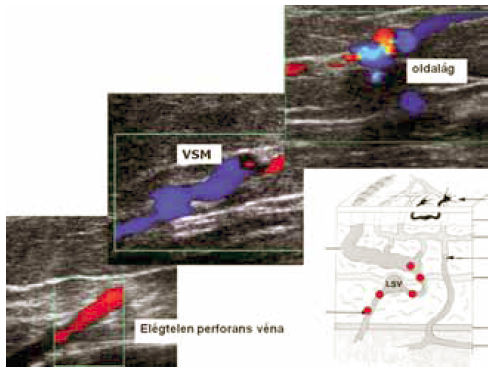
9. ábra.
VSM recanalizáció a comb-perforans helyén.
Bent hagyott perifériás VSM szakasz
a. Műtét utáni reflux a VSM distalis szakaszában
A VSM inverziós strippingje, a lágyék és a lábszár felső része közötti szakaszon, a lábszárban egy érintetlen VSM szakaszt hagy vissza. Számos esetben ebben a véna szakaszban reflux van. Korábbi 230 esetünk 6 hónapos utánvizsgálata során 36 %-ban találtunk refluxot, szemben a műtét előtti 60 %-al (10. ábra) (27).
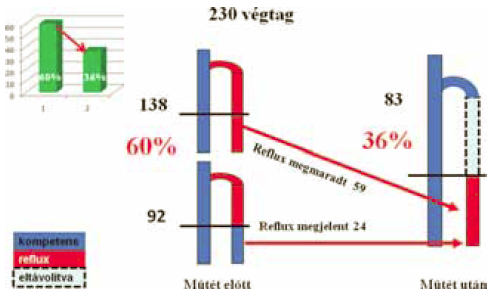
10. ábra.
Reflux a bent hagyott lábszár szakaszban, VSM comb szakasz stripping után.
b. Lézer-műtét utáni reflux a VSM distalis szakaszában
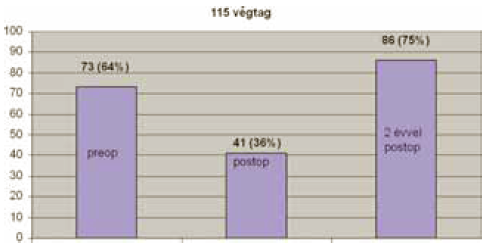
Lézer-műtét után ugyanúgy átjárható marad a VSM disztális szakasza, mint stripping után. Annak ellenére, hogy a műtét során a proximális, refluxos folyadék oszlop gravitációs hatását kiküszöböljük, a bent hagyott disztális szakaszban a reflux normalizálódási hajlamot nem mutat. Mások is azt találták, hogy lézer-műtét után csaknem 50 %-ban a VSM perifériás szakaszában reflux marad vissza (33). Saját, lézer-műtét utáni, 115 végtagra kiterjedő, 1 éves utánvizsgálatunk 61 %-os arányban talált refluxot (11. ábra) (16). Néhány szerző az elégtelen, perifériás VSM szakasz scleroterápiáját vagy lézer-műtétét javasolja (35).
Ezen leletek klinikai jelentőségét még nem mérték fel. A rendelkezésre álló kevés adat alapján nehéz a bent maradt refluxos VSM szakasz, recidiv varicositasok megjelenésében játszott szerepére következtetni.
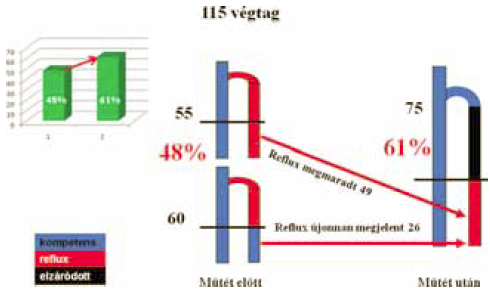
11. ábra.
VSM lábszár szakasz reflux, a comb szakasz lézer-műtéte után.
Új reflux helyek
Úgy tűnik nem számít milyen kezelési módot választunk, hagyományos vagy lézer-műtétet, a betegek többségében a visszérbetegség progressziója folytatódik. A progresszió következtében reflux fejlődhet ki, részben új elégtelen perforans vénákban, de akár a strippelt vagy lézerezett VSM törzzsel párhuzamosan is. Az érintett vénák leggyakrabban a VSM accessoriák, proximális VSM oldalágak, vagy a saphena compartmenten kívüli VSM ágak (12. ábra). Idővel az addig kompetens parva törzs, de akár a mélyvéna rendszer egyes szakaszai is elégtelenné válhatnak (13. ábra).
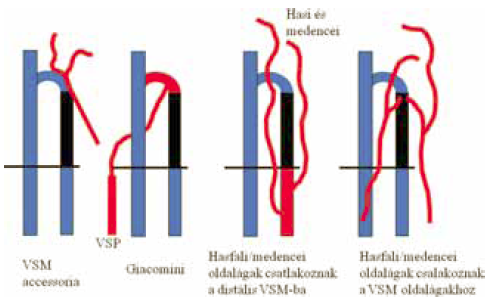
12. ábra.
Néhány új reflux út lézer-műtét után

13. ábra.
Új reflux források a betegség progressziója miatt.
A lézer-műtét utáni késői kiújulások aránya jelenleg még nem ismert. Az endovénás módszerek és azok kombinációja sebészi vagy scleroterápiás beavatkozásokkal, a standardizációt és kiértékelést nehezíti.
Összefoglalva, az endovénás műtétek (pl. lézer-műtét) utáni recidiv reflux formák a hagyományos varicectomiát követő recidiváktól bizonyos mértékben különböznek. A különbségek a VSM abláció és oldalág kezelés új formájára adott reakciókban vannak. A hagyományos varicectomia kiterjedtebb traumát és haematoma képződést okoz. A lézer és más eszközök által közvetített hőhatás más szöveti reakciót és gyógyulási folyamatot vált ki. Az UH leletekből levont klinikai következtetés félrevezető lehet, a recidiv reflux és a recidiv varicositás ugyanis, nem feltétlen jár kéz-a-kézben.
Irodalom
- Myers KA, Jolley D. Outcome of endovascular laser therapy for saphenous reflux and varicose veins: medium-term results assessed by ultrasound surveillance. Eur J Vasc Endovasc Surg. 2009; 37:239-45.
- Theivacumar NS, Dellagrammaticas D, Beale RJ, Mavor Al, Gough MJ. Fate and clinical significance of saphenofemoral junction tributaries following endovenous laser ablation of great saphenous vein. Br J Surg 2007;94:722-5.
- Kabnick LS. Outcome of different endovenous laser wavelengths for great saphenous vein ablation. J Vasc Surg 2006; 43:88-93.
- Merchant RF, DePalma RG, Kabnick SL. Endovascular obliteration of saphenous reflux: A multicenter study. J Vasc Surg 2002;35:1190-6.
- Pichot O, Kabnick LS, Creton D, Merchant RF, Schuller-Petroviae S, Chandler JG. Duplex ultrasound scan findings two years after great saphenous vein radiofrequency endovenous obliteration. J Vasc Surg 2004;39:189-95.
- Almeida JI , Kaufmann J, Gockeritz O, Chopre P, Evans MT et al. Radiofrequency Endovenous ClosureFAST versus Laser ablation for the treatment of great saphenous reflux: A multicenter, single blinded, randomized study (RECOVERY Study). J Vasc Interv Radiol 2009; 20:752-9.
- Gloviczki P. Is there a common theme for endovenous thermal ablation failure. WEITH Symposium Proceedings New York, Nov 2010.
- Labropoulos N, Touloupakis E, Giannoukas AD, et al, Recurrent varicose veins: investigation of the pattern and extent of reflux with color flow duplex scanning. Surgery, 1996; 119:406-409.
- van Rij AM, Jiang P, Solomon C, Christie RA, Hill GB. Recurrence after varicose vein surgery: A prospective long-term clinical study with duplex ultrasound scanning and air plethysmography. J Vasc Surg. 2003;38:935-43.
- Creton D. Neovascularisation. What is the surgeon's responsibility? Phlebology 2008; 37:134-141.
- Creton D, Neovascularizáció. Érbetegségek 2008; 15:51- 57.
- Theivacumar NS, Darwood R, Gough MJ, Neovascularisation and recurrence 2 years after varicose vein treatment for sapheno-femoral and great saphenous vein reflux: A comparison of Surgery and Endovenous Laser Ablation. Eur J Vasc Endovasc Surg 2009; 38: 203-207.
- Diselhoff BCVM, der Kinderen DJ, Kelder JC, Moll FL. Randomized clinical trial comparing endovenous laser ablation of the great saphenous vein with and without ligation of the saphenofemoral junction: 2-year results. Eur J Vasc Endovasc Surg 2008; 36:713-718.
- Rasmussen LH, Bjoern L, Lawaetz M, Lawaetz B, Blemings A, Eklof B, Randomised clinical trial comparing endovenous laser ablation with stripping of the great saphenous vein: Clinical outcome and recurrence after 2 years. Eur J Vasc Endovasc Surg 2010; 39:630-635.
- Somjen GM, Paige J, Schimmer W, Last GC and Chue WL. Endovenous laser obliteration of the great saphenous vein. Does it eliminate saphenofemoral reflux? 9th International Congress of Phlebology, Bologna, April 2008.
- Somjen GM. The fate of the below knee segment of the great saphenous vein including perforating veins after endovenous laser treatment. 13th Annual Scientific Meeting & Workshops. The Australian College of Phlebology, Auckland, New Zealand, Feb, 2010
- Glass GM. Prevention of the sapheno-femoral and sapheno-popliteal recurrence of varicose veins by forming a partition to contain neovascularisation. Phlebology 1998; 13:3-9.
- De Maeseneer MG, Giulani DR, Van Schil PE, De Hert SG. Can interposition of a silicone implant after sapheno-femoral ligation prevent recurrent varicose veins? Eur J Vasc Endovasc Surg 2002;24: 445-449.
- Earnshaw JJ, Davies B, Harradine K, Heather BP. Preliminary results of PTFE patch saphenoplasty to prevent neovascularisation leading to recurrent varicose veins. Phlebology 1998; 13:10-13
- Spitz GA, Braxton JM, Bergan JJ. Outpatient varicose vein surgery with transilluminated powered phlebectomy. Vascular Surgery 2000;34:547-55
- Bergan JJ and Ballard Jl. Correction of superficial reflux. In: P Gloviczki and JJ Bergan, Editors, Atlas of endoscopic perforator vein surgery, Springer-Verlag, London (1998), pp. 98-103.
- Chandler JG, Pichot O, Sessa C, Schuller-Petrovi CS, Osse FJ, Bergan JJ. Defining the role of extended saphenofemoral ligation: a prospective comparative study, J Vasc Surg 2000;32:941-53.
- Abu-Own A, Scurr JH, Coleridge Smith PD. Saphenous vein reflux without incompetence at the saphenofemoral junction. Br J Surg. 1994; 81: 1452-4.
- Somjen GM, Donlan J, Hurse J, Bartholomew J, Johnston AH, Royle JP: Venous reflux at the saphenofemoral junction. Phlebology; 1995; 10:132-135.
- Theivacumar NS, Dellagrammaticas D, Beale RJ, Mavor Al, Gough MJ. Fate and clinical significance of saphenofemoral junction tributaries following endovenous laser ablation of great saphenous vein. Br J Surg 2007;94:722-5
- Mozes G, Kalra M, Carmo M, Swenson L, Gloviczki P. Extension of saphenous thrombus into femoral vein: a potential complication of new endovenous techniques. J Vasc Surg 2005;41: 130-35.
- Somjen GM. Venous reflux six months after long saphenous vein surgery – a duplex scan study. 13th Annual Congress of the American College of Phlebology. Nov 1999, Scottsdale, Arizona
- Murashinge A, Smith C, Kianifard B, Price BA, Holdstock JM, Whitely MS. Strip tract revascularisation after stripping of the great saphenous vein. Br J Surg 2007; 94:840-843.
- Mitchel G, Rosser S, Edwards PR, Dimitri S, de Cossart L. Vascularisation of the haematoma tract following long saphenous vein stripping: a new cause of recurrent varicose veins. Phlebology 2003; 18:48
- Proebstle TM, Endovenous laser (EVL) for saphenous vein ablation in: Bergan JJ, editor. The vein book. San Diego, Calif: Elsevier Academic Press; 2007. p. 267-273.
- Bihari I: Lézeres visszérműtét újabb tapasztalatai. Érbetegségek, 17: 17-21. (2010)
- Corcos L, Dini S, Peruzzi G, Pontello D, Dini M, De Anna D. Duplex ultrasound changes in the great saphenous vein after endosaphenous laser occlusion with 808-nm wavelength. J Vasc Surg 2008;48:1262-71.
- Killewich LA, Macko RF, Cox K, Franklin DR, Benjamin ME, Lilly MP, Flinn WR. Regression of proximal deep venous thrombosis is associated with fibrinlytic enhancement. J Vasc Surg 1997; 26: 861-868.
- Theivacumar NS, Darwood RJ, Dellegrammaticas D, Mavor AID and Gough MJ. The clinical significance of below-knee great saphenous vein reflux following endovenous laser ablation of above-knee great saphenous vein. Phlebology 2009;24:17-20.
- Timperman PE. Endovenous laser treatment of incompetent below-knee great saphenous veins. J Vasc Interv Radiol 2007;18:1495-9.
Sömjén G. M.
Melbourne, Australia
Ez az e-mail-cím a szpemrobotok elleni védelem alatt áll. Megtekintéséhez engedélyeznie kell a JavaScript használatát.
Érbetegségek: 2011/3. - 67-73. oldal


