Szerzők prospektív vizsgálatukban a DE OEC III. sz. Belgyógyászati Klinikáján angiográfiával átvizsgált 160 alsóvégtagi obliteratív érbeteg klinikai adatait és kórtörténetét tekintették át. Az átlagos követési idő 42 hónap volt, melynek során a rizikófaktorok feltérképezésén túl, a fő cél azok kapcsolatának elemzése volt. Az anamnézis, illetve a követés során bekövetkezett cerebro- és cardiovascularis események, valamint a nem invazív módon meghatározható boka-kar index prediktív értékét vizsgálták. Az utánkövetés során bekövetkező újabb vascularis esemény szempontjából a hypertonia, a korábbi cerebrovascularis esemény, valamint a statin kezelés elmaradása volt kockázati tényező, míg a vascularis esemény fatális kimenetelét tekintve a fennálló diabetes mellitus jelentett magasabb rizikót. Eredményeikkel a vascularis halálozás tekintetében nagy rizikójú csoportra, a perifériás artériás érbetegekre irányítják a figyelmet. Hangsúlyozzák a nem invazív módon vizsgálható boka-kar index prediktív értékét, és az idejében történő felismerés fontosságát, lehetőséget adva ezáltal, az érintett betegek idejében történő rizikócsökkentésére és kezelésre.
Érbetegségek: 2010/3. - 27-32. oldal
KULCSSZAVAK
perifériás artériás érbetegség, boka-kar index, rizikófaktor.
Bevezetés
A perifériás obliteratív artériás betegséget jellemző nemzetközi epidemiológiai adatok igen heterogének (1, 2). A betegség prevalenciája napjainkban 3-10 % között van, mely a 70 éveseknél idősebbek között mintegy 15-20 %-ra emelkedik (3, 4, 5). A claudicatio intermittens, bár fő tünete a PAD-nak (peripheral arterial disease - perifériás artériás érbetegség), nem minden esetben jósolja meg annak jelenlétét, vagy hiányát. A negyven évesek között előfordulása mintegy 3%, mely a hatvan évesek körében megduplázódik. Ugyanakkor, valójában jelentősen nagyobb a betegég szempontjából érintettek száma, hiszen, a szimptómás-aszimptómás betegek arányát tekintve elmondható, hogy minden szimptómás betegre 3-4 tünetmentes érbeteg jut (5). Ez, a tünetmentes betegek javára szóló jelentős aránytalanság hívja fel a figyelmet a perifériás érbetegség aluldiagnosztizált voltára, valamint az aszimptómás PAD felmérésére legszélesebb körben alkalmazott nem invazív módon vizsgálható boka-kar index (ABI - ankle brachial index) jelentőségére, melynek 0,9-nél kisebb nyugalmi értéke szignifikáns artériás szűkületre utal (6).
Az arteriosclerosis obliterans, a coronariasclerosis valamint a carotis rendszer stenosisa, illetve occlusioja, igen gyakran társult formában jelenik meg, azaz a betegség multilokuláris, amit számos multicentrikus vizsgálat igazolt, illetve foglalkozott a kialakulásához és progressziójához vezető hagyományos rizikófaktorokon túl további hajlamosító tényezők feltérképezésével, valamint a leghatékonyabb kezelési mód keresésével (7). A perifériás érbetegek esetén jelentősen emelkedett a cardialis és a cerebralis mortalitás és morbiditás egyaránt (8, 9, 10, 11, 12, 13, 14).
Hazánkban a mai napig igen hiányosak a betegség epidemiológiájára vonatkozó adatok. Áttekintve a szakirodalmat, továbbra sem létezik egységes adatbázis, mely nem meglepő egy olyan szerteágazó betegcsoport esetében, mint az artériás kórképek. Ahhoz, hogy egy részletes, utánkövetést is magába foglaló epidemiológiai felmérés korrekt adatokkal szolgálhasson, hosszú évek, akár évtizedek is szükségesek. Azonban ez idő alatt számos körülmény, mint a vizsgált populáció szociális szerkezete és korösszetétele jelentősen megváltozhat, valamint a diagnosztikai lehetőségek is korszerűsödnek. Magyarországon elsőként 1992-ben indult ilyen irányú felmérés az Angiológiai Bizottság szervezésében, melynek célja a betegség tekintetében a lakosság nagy arányú érintettségének ismertetésén túl az érbeteg-ellátás rendszerének újragondolása, az ellátás szervezettebbé és összefogottabbá tétele is volt (2). A korábbi kezdeményezéshez hasonlóan, prospektív vizsgálatunkkal, az általunk gondozott perifériás érbetegek kórtörténetét áttekintve, illetve állapotukat követve egy szemléletes képet kívántunk bemutatni a betegség jellemző adatait illetően a Hajdú-Bihar megyei viszonyok tekintetében, némileg kiegészítve ezzel, a még mindig igen hiányos hazai adatbázist.
Betegek, módszerek
Munkánk során a DE OEC III. sz. Belgyógyászati Klinikáján angiográfiával átvizsgált alsóvégtagi obliteratív érbetegek klinikai adatait elemeztük prospektív módon. A tanulmány átlagos követési ideje 42 hónap volt, mely során 160 perifériás artériás érbeteg (120 férfi, 40 nő) teljes kórtörténetét tekintettük át. A beválasztási kritérium angiográfiával igazolt perifériás érbetegség megléte, illetve az volt, hogy a beteg vállalta, az időszakos kontroll vizsgálatokon való részvételt. 2004. januártól - 2005. júliusig, azaz 18 hónapos időtartam alatt diagnosztikus DSA-n (digitális substractios angiographia) átesett perifériás alsóvégtagi érbetegeket választottunk be, és a követésüket 2008. szeptemberben zártuk le. A betegek egy részét 2004. januártól követtük, másik részét csak 2005. júniustól, így az átlagos követési idő 42 hónap, azaz 3,5 év volt.
Az atherosclerosis ismert rizikófaktorai közül a dohányzás, hyperfibrinogenaemia, hypercholesterinaemia, hypertrigliceridaemia, hyperhomocysteinaemia, az emelkedett CRP szintjének arányát vizsgáltuk, emellett a társuló rizikóbetegségek, úgy, mint a diabetes mellitus vagy a hypertonia jelenlétére is kiterjedt az epidemiológiai felmérés.
Emellett fontosnak tartottuk annak elemzését is, hogy az obliteratív érbetegség miatt átvizsgált betegek mekkora hányadánál került újonnan felismerésre az atherosclerosis egyéb klinikai manifesztációjaként, cerebrovascularis vagy cardiovascularis érintettség. Valamint a betegek utánkövetése során mekkora hányadnál következett be vascularis esemény, továbbá az alkalmazott kezelés a betegség progresszióját mennyiben befolyásolhatja. A betegek anamnézisét áttekintve társuló cerebrovascularis betegségnek tekintettük az orvosi dokumentumokkal igazolt korábbi stroke-ot (ischaemiás vagy haemorrhagias), TIA-t (transitoricus ischaemias attack), illetve intima sclerosist, vagy a carotis rendszerben UH-al igazolt plakkot (szignifikáns, vagy nem szignifikáns is lehetett), azonban a 42 hónapos átlagos utánkövetés során bekövetkezett TIA, vagy ischaemiás stroke cerebrovascularis eseménynek számított. A társuló cardiovascularis betegség az anamnézisben szereplő dokumentált angina pectoris, myocardialis infarktus, ischaemiás szívbetegség, coronaria angioplastica, vagy koszorúér bypass műtét volt, míg az utánkövetés alatt bekövetkezett cardiovascularis eseménynek az instabil angina miatti intézeti obszervációt és a kialakult myocardialis infarktust tekintettük. A betegcsoport bontásának első szempontja így az volt, hogy milyen vascularis (cerebro-/cardio-) érintettség-betegség szerepel az anamnézisben, míg a másik bontási szempont az volt, hogy az utánkövetés alatt kinél következett be vascularis esemény, illetve az ezt elszenvedők között milyen volt a fatális kimenetel aránya. A vizsgálat kiemelt célja volt az epidemiológiai adatok jellemzésén túl, a rizikófaktorok kapcsolatának elemzése a betegek anamnézisében talált, illetve a követés során bekövetkezett cerebro- és cardiovascularis eseményekkel.
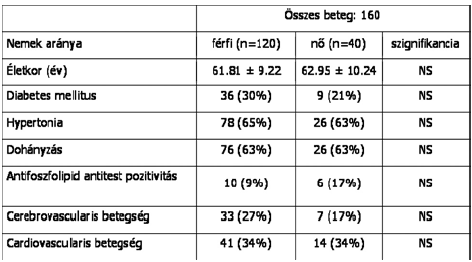
1. táblázat.
A vizsgált rizikófaktorok és társuló betegségek aránya a PAD betegek esetén nemek szerinti bontásban (I.).
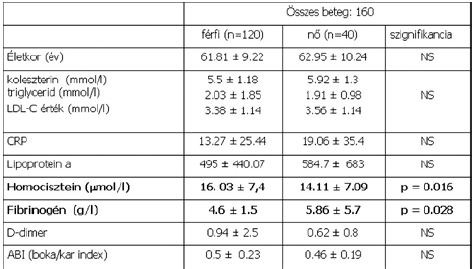
2. táblázat.
A vizsgált rizikófaktorok és társuló betegségek aránya a PAD betegek esetén nemek szerinti bontásban (II.).
A prospektív vizsgálat alatt nem volt kifejezett célunk, hogy a betegeket terápiás alcsoportokba sorolva, azokban a túlélést vizsgáljuk. Mivel ezen betegek a perifériás érbetegség kezelésére vonatkozó szakmai ajánlásoknak megfelelően, rizikófaktor befolyásolásán túl antithrombotikus (ASA-clopidogrel), szükség szerint statin kezelésben, illetve társuló betegségeiknek megfelelően antitenzív, esetleg acenokumarol terápiában részesültek, így e tekintetben nem vizsgáltuk kimondottan a túlélést, nem is lett volna ilyen szempontból releváns. Ugyanakkor a statinokról ismert az anti-inflammatorikus, valamint plakk stabilizáló hatás, így e tekintetben megnéztük azt, hogy akiknél fatális vascularis történés következett be, milyen arányú volt a statin szedés.
A prospektív tanulmány második része a boka-kar index prediktív értékének vizsgálatára terjedt ki, a társuló vascularis érintettség vonatkozásában.
Eredmények
A betegek átlagéletkora mindkét nem esetén meghaladta a 60 évet, (férfiak - 61.81 ± 9.22 év; nők - 62.95 ± 10.24 év), azonban a nemek megoszlását tekintve továbbra is jellemző a férfi dominancia, hiszen kezelt betegeink mintegy 60%-a férfi volt. Nemek szerinti bontásban az atherosclerosis klasszikus rizikófaktorait vizsgálva, mindkét nem esetén hasonlóan igen magas gyakorisággal fordult elő a dohányzás és társuló betegségként a hypertonia (1. táblázat). A két nem esetében a lipid-, és a gyulladásos paraméter szérum szintje, az LPa, valamint a D-dimer átlagértéke, illetve a boka-kar index nem különbözött szignifikánsan, ugyanakkor megfigyelhető, hogy ezek többsége, ha nem is sokkal, de magasabb volt a nők esetén. Jelentős, szignifikáns eltérés a fibrinogén (férfiak: 4.6 ± 1.5 g/l vs. nők: 5.86 ± 5.7 g/l; p = 0.028) és homocisztein (férfiak: 16.03 ± 7.4 mol/l vs. nők: 14.11 ± 7.09 mol/; p = 0.016) szintjének tekintetében adódott a két nem között (2. táblázat).
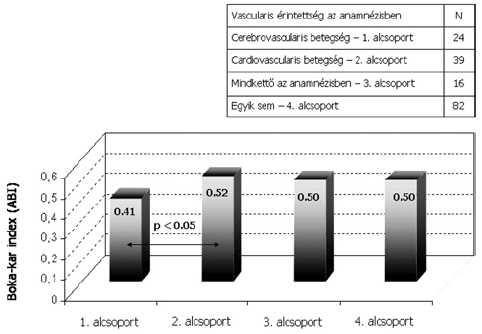
1. ábra.
A boka-kar index kapcsolata az anamnézisben szereplő vascularis érintettséggel.
A nemek szerinti bontáson kívül, azon szempont alapján is elemeztük a betegpopulációt, hogy a kórtörténetben milyen vascularis érintettség szerepel, hangsúlyt fektetve az ABI-val való esetleges kapcsolatra. Ilyen vonatkozásban az első alcsoportba tartozók esetén cerebrovascularis, a második csoportban lévőknél cardiovascularis érintettség, a harmadik csoport tagjainál mindkettő szerepelt az anamnézisben, míg a negyedik csoportba sorolt betegek esetén egyik sem szerepelt a kórtörténetben. A négy alcsoport átlagos boka-kar indexét összehasonlítva, azt kaptuk eredményül, hogy azon betegek, akiknél csak cerebrovascularis érintettség szerepelt az anamnézisben, bírtak a legalacsonyabb ABI-val és ez szignifikánsan alacsonyabb volt azon alcsoport boka-kar indexétől, akiknél csak cardiovascularis érintettség (0.41 vs. 0.52; p<0.05) volt jelen a kórtörténetben (1. ábra).
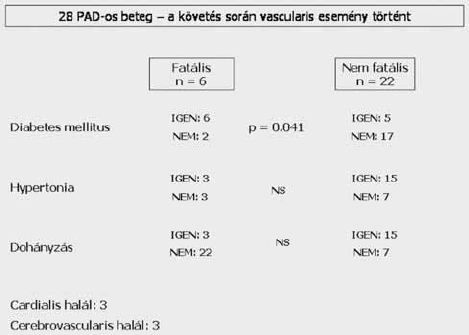
Vizsgálva, hogy az utánkövetési idő alatt kinél következett be újabb vascularis esemény, mely lehetett cerebro-, vagy cardiovascularis és e szempont alapján két alcsoportra osztva a betegpopulációt és azokban összehasonlítva a társuló betegségek, rizikófaktorok arányát, vagy korábbi vascularis esemény meglétét, azt találtuk, hogy az utánkövetés során a 160 betegből 28-nál történt valamilyen vascularis esemény. A 28 bekövetkezett vascularis esetből 22 volt nem fatális, míg 6 fatális kimenetelű volt. A hat halálestből 3 cardialis és 3 cerebrovascularis halál volt, egyéb okból nem következett be halálozás a követettek között. Az utánkövetési idő alatt vascularis eseményt elszenvedők között szignifikánsan magasabb volt a hypertoniások, a korábban cerebrovascularis eseményen átesettek és a statint nem szedők aránya (2. ábra).
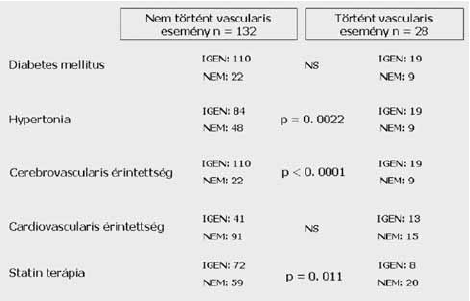
2. ábra.
Az utánkövetési idő alatt bekövetkezett vascularis események. A rizikófaktorok és a rizkóbetegségek aránya az egyes csoportokban.
Míg a vascularis eseményt elszenvedők csoportját, fatális kimenetel tekintetében tovább bontva, azt kaptuk eredményül, hogy közöttük szignifikánsan magasabb volt a diabeteses betegek aránya (3. ábra).
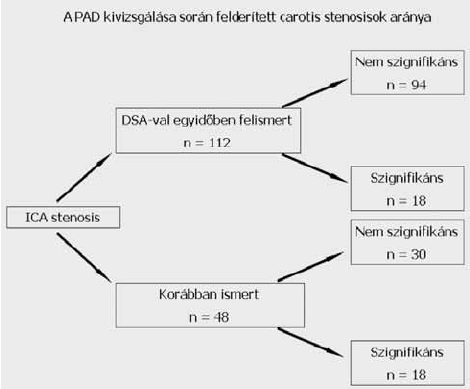
Igen érdekes adat, hogy a vizsgálatba bevont betegek mindössze 30 %-nál (n=48) történt kardiológiai, vagy neurológiai indikációval artéria carotis és transcranialis Doppler vizsgálat a mi kivizsgálásunkat megelőzően, valamint az, hogy az újonnan felismert szignifikáns carotis stenosisok aránya 11.2 %-nak (n=18) adódott (4. ábra).
3. ábra.
Az utánkövetési idő alatt bekövetkezett fatális vascularis események. A rizikófaktorok és a rizkóbetegségek aránya az egyes csoportokban.
4. ábra.
Az újonnan felismert szignifikáns carotis stenosisok aránya a PAD kivizsgálása során.
Megbeszélés
A perifériás artériás érbetegségek kezelésére vonatkozó széles körű, minden részletre kiterjedő transz-atlanti interdiszciplináris konszenzus nyilatkozatot, mely mintegy 14 szakmai szervezet együttműködésének eredményét foglalja magába, 2000. januárjában publikálták. A dokumentum a betegség epidemiológiájától kezdve egészen a kezelési lehetőségekig kiterjed (15), irányt mutatva ezzel napjaink belgyógyász-angiológusai számára. Egy újabb munkacsoport alakult 2004-ben, mely már 16 nemzetközi társaság küldötteit tömörítette. Hasonlóan elődeikhez, ugyanolyan részletességgel tárták fel a betegség epidemiológiáját, kezelési lehetőségeit, azonban nagyobb hangsúlyt fektettek a társuló betegségek közül a diabetesre (16). Az új konszenzus elsősorban a diagnózis és a kezelés kulcskérdéseire fókuszál. A TASC publikálása nagy jelentőségű volt a tekintetben, hogy ajánlásaival mintegy követendő útirányt jelölt ki a szakmabeliek számára a betegség kezelését tekintve, ugyanakkor rendszerezte az artériás érbetegségek igen heterogén csoportjait, kitérve a betegség előfordulási gyakoriságára is. Mindezekre szükség is volt, hiszen az artériás betegségeket jellemző nemzetközi epidemiológiai adatok igen eltérőek (1, 2). A PAD-ra jellemző 3-10 %-os tartomány relatív igen széles előfordulási gyakoriságot jelent, azonban valamennyi tanulmány megegyezik abban, hogy a 70 év feletti populációban meredeken emelkedik a betegség előfordulási aránya (3, 4, 5).
A három és fél éves utánkövetési idejű, mintegy 160 beteget magába foglaló tanulmányunk ugyan nem terjed ki a Magyarországon PAD tekintetében érintett teljes beteganyagra, azonban döntően az Észak-Kelet magyarországi régiót lefedve, egy jelentős hányadról nyújtva keresztmetszeti képet, hozzájárulhat a betegségre jellemző epidemiológiai adatbázishoz. Az általunk vizsgált populációban a betegek átlagéletkora mindkét nem esetén meghaladta a 60 évet és továbbra is a férfiak nagyobb arányát mutatta. Kétségtelen, hogy a nemzetközi adatok a nők egyre nagyobb arányú érintettségét hangsúlyozzák, azonban hasonlóan a nemzetközi viszonyokhoz, mindkét nem esetén közel hasonló gyakorisággal fordulnak elő az atherosclerosis klasszikus rizikófaktorai, úgy mint a dohányzás, a hypertonia, vagy a lipid eltérések (17, 18, 19).
Az atherosclerosis ismert rizikófaktorainak feltérképezésén túl, a vizsgálat egyik fontos szempontja a rizikófaktorok kapcsolatának elemzése volt, az anamnézisben talált, illetve a követés során bekövetkezett cerebro- és cardiovascularis eseményekkel, a nem invazív módon meghatározható boka-kar index prediktív értékének vizsgálata mellett. Ilyen vonatkozásban a nemek szerinti bontáson kívül, azon szempont alapján is elemeztük a betegpopulációt, és képeztünk alcsoportokat, hogy a kórtörténetben milyen vascularis érintettség szerepel, hangsúlyt fektetve az ABI-val való esetleges kapcsolatra. A négy alcsoport átlagos boka-kar indexét egymással összevetve, azt találtuk, hogy azon PAD miatt átvizsgált alcsoport ABI-ja volt a legalacsonyabb, akik anamnézisében cerebrovascularis esemény szerepelt, és azt, hogy ez még szignifikánsan alacsonyabb is volt azon csoport boka-kar indexénél, akiknél cardiovascularis betegség volt jelen a kórtörténetben, mindenképp az irodalmi adatokkal egyezően a PAD és a cerebrovascularis betegség együttes előfordulásának szoros kapcsolatát, illetve e vonatkozásban a PAD prediktív értékét jelzi (20, 21), valamint azt, hogy a PAD erősebb prediktora az egyidejű cerebrovascularis betegség jelenlétének, mint a coronaria érintettség (22). Hangsúlyozni szeretnénk továbbá a nem invazív módon vizsgálható, boka/kar index prediktív értékét, hiszen egyszerű detektálási lehetősége a tünetmentes PAD-nak, és amennyiben értéke 0,9 alatt van, a perifériás érbetegség diagnózisa felállítható. Több tanulmány igazolta, hogy a perifériás érbetegeknél prediktív értékkel bír a későbbi cerebro-, vagy cardiovascularis történések tekintetében (21). Az utánkövetési idő alatt bekövetkező újabb vascularis esemény szempontjából rizikófaktort a hypertonia, az anamnézisben szereplő cerebrovascularis esemény, valamint a statin kezelés elmaradása, azaz a kezeletlen hyperlipidaemia jelentett, míg a vascularis esemény fatális kimenetelét tekintve a diabetes megléte jelentett egyértelműen rizikóemelkedést.
A viszonylag magas, 10 %-os újonnan felismert szignifikáns artéria carotis stenosis arány az előző eredményekkel együtt a betegség egész érrendszert involváló voltára irányítják a figyelmet, és arra, hogy a perifériás artériás érbetegség, mint rendszerbetegség a coronariasclerosis mellett a carotis rendszert is érintheti és súlyos cardialis, valamint cerebrális eseményeket előidézve, akár a beteg halálához is vezethet.
Nem lehet elégszer hangsúlyozni, hogy mennyire fontos a perifériás artériás érbetegek idejében történő azonosítása, és esetükben az intenzív rizikófaktor befolyásolás, és agresszív antithrombotikus kezelés mellett, nem csak a perifériás artériákra kell koncentrálni, hiszen a körültekintő, és komplex terápiába beletartozik a cardio-, és a cerebrovascularis rizikó felmérése, követése és annak szükség esetén kezelése is (23, 24, 25).
Munkánkat végső soron mintegy kezdeményezésnek is szánjuk, hiszen ha több régióban is készül hasonló vizsgálat, akkor ezek eredményeit összegezve akár az egész országot jellemző helyzet is feltárható lesz.
Zárszó
Prospektív munkánkkal döntően a Hajdú-Bihar megyei viszonyokról próbáltunk szemléletes keresztmetszeti képet adni. Adatainkkal azonban a máig igen hiányos hazai adatbázis kiegészítésén túl, célunk az volt, hogy a figyelmet a népességen belül a vascularis halálozás tekintetében nagy rizikójú csoportra, a perifériás artériás érbetegekre irányítsuk, hangsúlyozva ezzel az idejében történő felismerés fontosságát és felhívva a figyelmet az egyszerű, nem invazív módon mérhető boka/kar index diagnosztikai értékére, lehetőséget adva ezáltal, az érintett betegek esetén idejében történő rizikócsökkentésre és kezelésre.
Irodalom
- Tóth K.: Artériás betegségek - epidemiológia In: Belgyógyászati angiológia. Szerk.: Meskó É., Farsang Cs., Pécsvárady Zs. Medintel Kiadó, Budapest. 1999, 235-240.
- Meskó Č.: A perifériás obliteratív artériás betegségek epidemiológiája s az ez irányú hazai adatok hiányosságának okai. Hippocrates /III/5/310 (2000).
- Criqui M., Fronek A., Barrett-Connor E., Klauber Mr., Gabriel S., Goodman D.: The prevalence of peripheral arterial disease in a defined population. Circulation. 71: 510-551. (1985).
- Hiatt W., Hoag S., Hamman R.: Effect of diagnostic criteria on the prevalence of peripheral arterial disease. The San Luis Valley Diabetes Study. Circulation. 91: 1472-1479. (1995).
- Selvin E., Erlinger T: Prevalence of and risk factors for peripheral arterial disease in the United States: results from the National Health and Nutrition Examination Survey, 1999-2000. Circulation. 110: 738-743. (2004).
- Fowkes F., Housley E., Cawood E., Macintyre C., Ruckley C., Prescott R.: Edinburgh Artery Study: prevalence of asymptomatic and symptomatic peripheral arterial disease in the general population. Int J Epidemiol. 20: 384-392. (1991).
- Coccheri, S., Palareti G.: The cardiovascular risk burden of intermittent claudication. Eur Heart J. 46-49. (2002).
- Garcia LA.: Epidemiology and pathophysiology of lower extremity peripheral arterial disease. J Endovasc Ther. 13: 3-9. (2006).
- Greenland P., Abrams J., Aurigemma GP., Bond MG., Clark LT., Criqui MH., Crouse JR., Friedman L., Fuster V., Herrington DM., Kuller LH., Ridker PM., Roberts WC., Stanford W., Stone N., Swan HJ., Taubert KA., Wexler L.: Prevention Conference V. Beyond secondary prevention: identifying the high-risk patient for primary prevention. Non-invasive tests of atherosclerotic burden. Circulation. 101: 16-22. (2000).
- Smith SC., Blair SN., Criqui MH., Fletcher GF., Fuster V., Gersh BJ., Gotto AM., Gould KL., Greenland P., Grundy SM.: Preventing heart attack and death in patients with coronary disease. Circulation. 92: 2-4. (1995).
- Newman AB., Shemanski L., Manolio TA., Cushman M., Mittelmark M., Polak JF., Powe NR., Siscovick D.: Ankle-arm index as a predictor of cardiovascular disease and mortality in the Cardiovascular Health Study. The Cardiovascular Health Study Group. Arterioscler Thromb Vasc Biol. 19: 538-545. (1999).
- Hooi JD., Kester AD., Stoffers HE., Rinkens PE., Knottnerus JA., van Ree JW.: Asymptomatic peripheral arterial occlusive disease predicted cardiovascular morbidity and mortality in a 7-year follow-up study. J Clin Epidemiol. 57: 294-300. (2004).
- McDermott MM.: Peripheral arterial disease: epidemiology and drug therapy. Am J Geriatr Cardiol. 11: 258-266. (2002).
- Caicoya Gómez-Morán M., Corrales CC., Lasheras MC., Cuello Rocas R., Rodríguez Alvarez T.: The association between a cerebrovascular accident and peripheral arterial disease: a case-control study in Asturias, Spain. Rev Clin Esp. 195: 830-835. (1995).
- Dormandy JA., Rutherford RB.: Management of peripheral arterial disease (PAD). TASC Working Group. TransAtlantic Inter-Society Consensus (TASC). J Vasc Surg. 2: 1-296. (2000).
- Norgren L., Hiatt WR., Dormandy JA., Nehler MR., Harris KA., Fowkes FG.: Inter-Society Consensus for the Management of Peripheral Arterial Disease (TASC II). J Vasc Surg. 45: 5-67. (2007). Suppl.
- Gabriel SA., Serafim PH., de Freitas CE., Tristao CK., Taniguchi RS., Beteli CB., Gabriel EA., Morad JF.: Peripheral arterial occlusive disease and ankle-brachial index in patients who had coronary angiography. Rev Bras Cir Cardiovasc. 22: 49-59. (2007).
- DeLoach SS., Mohler, ER.: 3rd Peripheral arterial disease: a guide for nephrologists. Clin J Am Soc Nephrol. 2: 839-846. (2007).
- Knowles JW., Assimes TL., Li J., Quertermous T., Cooke JP.: Genetic susceptibility to peripheral arterial disease: a dark corner in vascular biology. Arterioscler. Thromb. Vasc. Biol. 10: 2068-2078. (2007).
- Price JF., Tzoulaki I., Lee AJ., Fowkes FG.: Ankle brachial index and intima media thickness predict cardiovascular events similarly and increased prediction when combined. J Clin Epidemiol. 60: 1067-1075. (2007).
- Agnelli G., Cimminiello C., Meneghetti G., Urbinati S.: Low ankle-brachial index predicts an adverse 1-year outcome after acute coronary and cerebrovascular events. J Thromb Haemost. 12: 2599-2606. (2006).
- Cheng SWK., Wu LLH., Lau H., Ting AC., Wong J.: Prevalence of significant carotid stenosis in Chinese patients with peripheral and coronary artery disease. Aust N Z J. 69: 44-47. (1999).
- Behrendt D., Ganz P.: Endothelial function from vascular biology to clinical application. Am J Cardiol. 90: 40-48. (2002).
- Lanzer P.: Vascular multimorbidity in patients with a documented coronary artery disease. Z Kardiol. 8: 650-659. (2203).
- Szomják E., Dér H., Veres K., Kerekes Gy., Tóth J., Ifj. Péter M., Bakó Gy., Soltész P.: Perifériás érbetegeink klinikai adatainak elemzése, különös tekintettel a kor- és nembeli sajátosságokra, valamint az intervenciós radiológiai beavatkozások késői eredményeire. Magyar Belorvosi Archivum. 59: 260-266. (2006).
Dr. Szomják Edit
DEOEC, III.sz. Belgyógyászati Klinika;
Debrecen, 4004. Móricz Zsigmond krt. 22,
E-mail: Ez az e-mail-cím a szpemrobotok elleni védelem alatt áll. Megtekintéséhez engedélyeznie kell a JavaScript használatát.
Érbetegségek: 2010/3. - 27-32. oldal


