Terhesség az egyik legfontosabb varicositast okozó tényező. Jelenleg 33 beteg 38 végtagját értékeltük, akiknél előbb lézeres crossectomiát végeztünk, majd terhességet vállaltak és ezt követően kontroll ultrahang vizsgálaton vettek részt. A műtétre 2008 októbere és 2019 októbere között került sor. A műtét és a terhesség között 22.7 ± 20.49 hónap telt el. A beavatkozás 34 esetben a VSM-n, 2-ben a VSP-n és további 2-ben a VSM-n és elégtelen perforans vénán történt. A kezelt vénák átmérője 6.26 ± 3.25 mm volt. Az esetek többségében (70%) 1550 nm-es dióda lézert és radiál szálat használtunk. A szál vége eleinte 1.0, majd 0,5 cm-re volt a v. femoralistól. A saphena törzsekre leadott energia 100 J/cm, míg a SFJ melletti szakaszra ennek duplája volt. A terhesség előtt 26 esetben a SFJ a v. femoralis szintjében volt elzárva, míg 12 esetben 4-14 átlag 7.5 ± 3.73 mm hosszú csonk maradt vissza. A szülés után 18 esetben észleltünk recidiv varicositast (47.4%). Az elváltozások patológiája a következő volt: neovascularizáció - 6; acc. ant. varicositás - 5; perforans véna insufficiencia - 4 és rekanalizáció - 3 esetben. Ez azt jelenti, hogy 14/38 esetben (36.8%) a reicidiva forrása a SFJ-ban volt. Kevés irodalmi adat áll rendelkezésre a terhesség utáni recidivák arányáról, amelyik mintegy 30-60%-ra tehető. Eredményeink alapján a lézer crossectomia utáni recidiva arány elfogadható. Nem sikerült megítélnünk, hogy bármelyik módszer tudta volna befolyásolni a terhesség hatására kialakuló magas kiújulási arányt.
Érbetegségek: 2021/4. 97-101. oldal
Bevezetés
Számos epidemiológiai tanulmány igazolta, hogy a terhesség az egyik legfontosabb visszérbetegséget előidéző vagy súlyosbító tényező (1, 2, 3, 4, 5). Jelentős és erős összefüggés van az anamnézisben lévő szülés és a visszérbetegség előfordulása között (6).
Graviditás során számos tényező járul hozzá az alsó végtagi varicositas megjelenéséhez (1. ábra). Kézenfekvő mechanikai ok a v. cava inferior és v. iliakák kompressziója. Hasonlóan jól érthető a testsúly megnövekedésének szerepe. Nagyobb lesz a keringő vér mennyisége, és mint tudjuk a szervezet vér tartalmának túlnyomó része a vénákban helyezkedik el (7). Hormonális okokra utal az, hogy gyakran még a terhes méh jelentős méretváltozása előtt megjelennek a tágult visszerek. Volt olyan beteg is, aki azért jelentkezett vizsgálatra, mert az alsó végtagján hirtelen visszértágulatai jelentek meg. Csak ezt követően nyert igazolást a változás valódi oka. A progesteronról, amelyik a graviditás során igen magas értéket ér el, kimutatták, hogy tágítja a vénákat. Szerepe van az ösztrogén – progeszteron aránynak is. A szülés utáni visszér regresszióhoz fontos a hormonok szintjének jelentős csökkenése (8).

1. Táblázat.
Saját felmérésünk is azt mutatja, hogy a több terhesség nagyobb visszérbetegség gyakoriságot eredményez (5).
A graviditás során bekövetkező érelváltozások célja az uterus és ezáltal a magzat jobb oxigén és tápanyag ellátása. Az erek kitágulása folytán több vér áramlik ide. Úgy tűnik, az értágulatot létrehozó mechanizmusok azonban nem csak a célszervre hatnak, hanem a már eredendően a kétlábon járás miatt túlterhelt alsó végtagi felületes visszerekre is. Az alsó végtagi felületes vénák graviditás során létrejött tágulatát ultrahang vizsgálattal (UH) le is mérték (9, 10).
A graviditás, a kezelést vagy műtétet követő kiújulást jelentős mértékben elősegítő tényező, ezért a legtöbb nő vár a visszerek megoldásával a gyermekek szülése utáni időszakig (11, 12, 13). Ez az óvatosság csökkenti a varicectomia után, graviditás hatására fellépő kiújulások számát. Ezen kívül, más irányú tanulmányok, a terhesség bekövetkeztekor a gravidát kizárják az értékelésből. Valószínűleg ezek a tényezők okozzák, hogy sokszor említik ugyan a terhességet, mint a varicositas megjelenését elősegítő okot, de a műtét utáni kiújulást értékelő írások meglehetősen kis számban fordulnak elő az irodalomban. A lézeres visszérműtéti technika bevezetése óta különös figyelmet szentelünk az így operált betegek varix kiújulásának, így a terhesség szerepének is. Más szerzők más technikát alkalmazva értékelték ezt a szempontot (12, 14, 15).
Modern világunkban különböző okokból, de elsősorban a nők nagyobb munkahelyi és háztartási leterheltsége miatt, nehéz a betegek hosszabb távú követése. Jelen dolgozatunkban sikerült olyanok adatait összegyűjtenünk, akiknél lézeres crossectomia, majd terhesség és ezután UH-os ellenőrző vizsgálat történt.
Beteganyag
Értékelt betegeink sebészi beavatkozására 2008 október 1 és 2019 október 1 közötti időszakban került sor. Az időszak mintegy 2000 műtéte közül 33 beteg 38 végtagja volt alkalmas az értékelésre. A beavatkozás 19 bal és ugyanannyi jobb lábon történt. Egyazon beteg mindkét lábán 5 esetben végeztünk beavatkozást. Életkoruk 33.1 ± 4.16 év volt. A műtét és a terhesség közötti időtartam 22.7 ± 20.49 hónap volt. Összesen 34 esetben a v. saphena magna, 2 esetben a parva, 2 esetben magna és perforans véna kezelés történt. A kezelt saphena törzsek átmérője 6.26 ± 3.25 mm volt. Fokális dilatáció 8 esetben volt jelen, átlag 11.9 ± 1.72 mm-es méretben. A kezelt erek hossza 8 és 47 cm között, átlag 32,6 cm volt. Két esetben a visszérműtét és a kontroll UH vizsgálat között két terhesség volt.
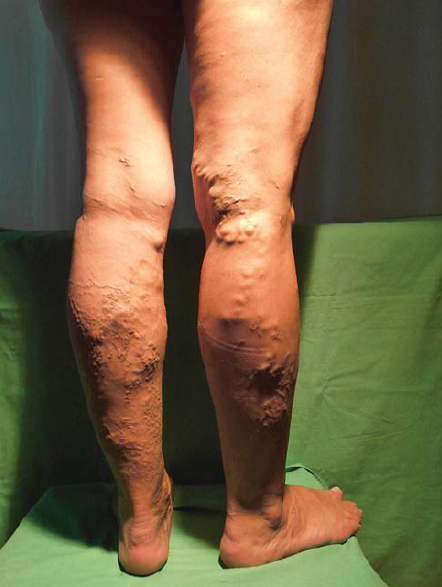
1. ábra.
Terhességi varicositas.
Módszerek
Az áttekintett mintegy 10 év alatt a műtéti technika lényegében változatlan volt, de kisebb módosításokat végeztünk. Az egyik módosítás az alkalmazott lézer fény hullámhosszának változása, ugyanis mintegy fele időben, 2013 december 31-ig Biolitec 980 nm-es, majd ettől kezdve KLS Martin 1550 nm-es dioda lézer készüléket használtunk. Ezeket 13 W teljesítményre állítottuk be. Eleinte, vagyis az esetek 30 %-ában linearis, majd az esetek 70 %-ában radialis lézer szálat (körkörösen sugárzó) használtunk. A szálat, az energia leadás közben manuálisan húztuk ki a v. saphena törzsből úgy, hogy a leadott energia mennyiség átlag 100 J/cm legyen. Ezt megelőzően 4 °C-ra hűtött 5 ml/cm mennyiségű tumescens oldatot injectáltunk az ér köré. A sapheno-femoralis junkció (SFJ) komplett elzárásához lézer crossectomiát alkalmaztunk. Ennek technikája négy részlet beavatkozást tartalmaz: (1) a lézer szálat a v. femoralishoz közel, az esetek 30%-ában 1,0 majd később 0,5 cm-re vezettük, (2) a SFJ közeli 3 cm-ben a szokottnál több, 10 ml/cm mennyiségű tumescens oldatot alkalmazunk, (3) ezt a 3 cm-es szegmentumot 2x nagyobb energia mennyiséggel kezeljük (200 J/cm), (4) minden beteget a műtét előttől kezdve 5 napon át LMWH trombózis profilaxisban részesítettünk (16, 17).
Az oldalágakat korábban Várady-technikával, Smetanakéssel, majd a tanulmány utolsó 4 évében 2% Aethoxysklerolt és levegőt tartalmazó hab szkleroterápiával kezeltük. A műtétet a beavatkozási helyeknek megfelelően felhelyezett célzott kompressziós kötéssel fejeztük be.
A beavatkozást potenciált lokál anaesthesiában (Fentanyl, Propofol, Dormicum) végeztük. A betegek érkezésüktől elbocsájtásukig összesen 4 órát töltöttek intézményünkben.

2. ábra.
A sapheno-femoralis junkció elzárása a v. femoralis szintjében.
Eredmények
A visszérműtét után, de még a terhesség előtt elvégzett UH vizsgálat minden esetben zárt junkciót és saphena törzset mutatott. A lézer fény hullámhosszának változása, vagyis a készülékek cseréje, a kezelt erek elhegesedésében változást nem okozott, az eredmény minden esetben megfelelő volt. Recidiv varicositast egyetlen esetben sem találtunk. A SFJ 26 végtagon a v. femoralis szintjében volt elzárva (68,4%) (2. ábra). Saphena csonkot 12 junkciónál (31.6%) észleltünk, amelyek hossza 7.5 ± 3.73 mm.
A szülés után 18 végtagon észleltünk C2 osztályú varicositast (47.4%), míg 52.6% varix mentes volt (3. ábra). Az elvégzett UH vizsgálat a 2. Táblázatban felsorolt recidiva formákat mutatta.
Nem fordult elő thromboembolia vagy bármely más súlyos szövődmény.
Visszér-fájdalmat jeleztek a betegek 29 végtag esetében, és ez volt az egyik lényeges ok, amely miatt még a terhesség előtt kérték a műtétet (29/38=76,1 %). A varicectomiát követően ez a panasz megszűnt. A terhesség után azonban átlag fél év múlva 16 végtagon ismét jelentkezett a fájdalom, vagyis a kiújult esetek 88,8%-ában.

2. Táblázat.
A varicositas kiújulásának pathológiai formái.
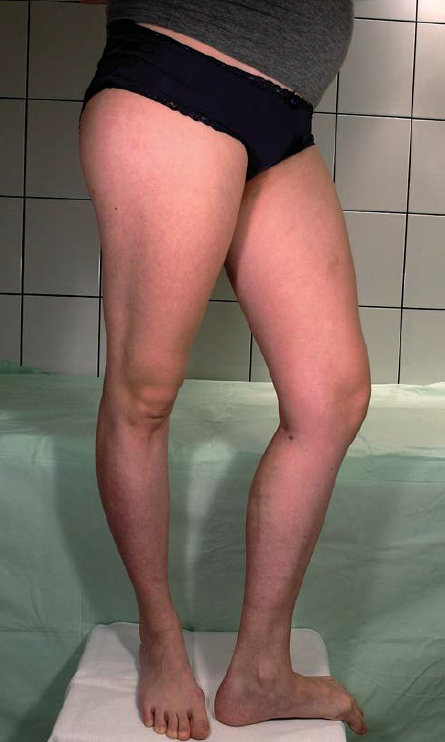
3. ábra.
Varicectomia utáni graviditás. Nincs kiújulás.
Megbeszélés
A varicositas műtét utáni kiújulásának lehetséges okai: a visszérbetegség progressziója, ellátatlanul hagyott, vagy nem megfelelően elzárt forrás ér, a műtéti területen kialakuló új érfonat képződés (neovascularizáció) (4. ábra), és végül, de nem utolsó sorban a graviditás okozta szervezeti változások (15). Ezen kívül előfordulhat nem valódi kiújulás, hanem ellátatlanul meghagyott varix, amelyet a beteg ugyanúgy sikertelenségnek tekint (18).
Érdemes figyelemmel lenni arra, hogy ezeknek a betegeknek nyilvánvaló varicositas hajlama van, hiszen egyszer már megjelent visszértágulat az adott végtagon. Ennek alapján egyetlen esetben sem lehetünk biztosak a kiújulásmentes késői eredményben (11, 15). Vagyis az esetek túlnyomó többségében a betegek évekig, évtizedekig vagy akár teljes további életükre varicositas mentesek. Sajnálatos módon nem tudjuk előre kiszámítani, hogy minden erőfeszítésünk ellenére kinél következik be belátható időn belüli kiújulás és kinél nem.
Tibbs szerint a kiújulás mindig kisebb fokú, mint az eredeti varicositas volt (19). Ezzel nem mindenki ért egyet, hiszen ez számos tényező függvénye, különösen a műtét óta eltelt idő számít. Ugyanakkor VSM tágulat esetén a beteg panaszát, a megfelelően elvégzett crossectomia a kiújulás ellenére, saját korábbi, kontrollált eseteinkben megszüntette vagy jelentősen csökkentette (20). Jelen esetben azonban a terhesség utáni kiújulást 88.8%-ban fájdalom kísérte.
Korábbi felmérésünk azt mutatta, hogy a kiújuláshoz vezető különböző tényezők között első helyen áll a terhesség. Ez már régóta ismert, és a visszérbetegek körében is közismert tény, ezért rendszerint a családtervezés lezárultával jelenetkeznek varicectomiára (19, 21, 22). Tehát viszonylag kevés beteg van, aki a terhesség vállalása előtt kéri a műtétet. Ez az egyik oka annak, hogy kevés publikáció vizsgálja a graviditás során jelentkező recidiva részletkérdéseit. A másik ok az, hogy bármely, más irányú tanulmány esetén a teherbe esetteket kizárják az értékel hetők közül.
Egy nagyon értékes tanulmány Fischer R. és mtsai munkája, ők 1638 hagyományos sebészi crossectomián átesett beteget vizsgáltak, akik közül 51 vállalt terhességet a beavatkozást követően. Ezután 28 esetben (54.9%) észleltek SFJ eredetű kiújulást (14). Dijkstra M.L. és mtsai a SFJ-ra szűkítő szalagot helyeztek fel, az enyhén kitágult, ép billentyűket tartalmazó junkció működésének rendezésére. A műtétet követően 36 beteg vállalt gyermeket, akik közül 12-nél (33.3%) alakult ki recidiv varicositas (23). Saját 2000 lézerműtétes esetünk közül 38 olyat vizsgáltunk, akik időközben gyermeket szültek. Közülük 14-ben észleltünk SFJ-ból származó kiújulást (36,8%).

4. ábra.
Neovascularizáció: a műtét hegében kis méretű, kanyargós erek jelennek meg.
Megfigyeléseinkből kiemelendő a terhesség során bekövetkező neovascularizációk magas aránya. Míg a nem gravidák esetében 2.0%-ban észleltük ezt a kiújulás formát, addig terhességgel összefüggésben ez a pathológiás folyamat, a kiújulások harmadában, az összes vizsgált terhességen átesett beteg 15.8%-ában következett be. A rövid idő alatt kialakult, számarányukban és méretükben is jelentős kiújulások a terhesség nagyon erős, recidivát előidéző hatására utalnak. A tanulmányok kis betegszámai alapján nem lehet a műtéttechnikai részleteket, esetleges előnyöket értékelni. Úgy tűnik a graviditással együttjáró fiziológiai változások jelentősen nagyobb arányban és gyorsabban idézik elő az újabb visszértágulatok megjelenését, mint amit egyéb okok alapján látunk. A terhesség egy meghatározott ok, amely egy jól körülírt időszakot jelent, amikor az előtte és utána észlelhető állapot jól dokumentálható. Ehhez jelentős segítséget nyújt az UH alkalmazása, amelyik lehetővé teszi a klinikailag még meg nem jelent, de már fenyegető elváltozások értékelését is. Meg kell jegyezni egy lényeges különbséget a graviditas és nem graviditás okozta kiújulások között. Míg nem graviditás okozta esetekben előforduló recidivák az UH kép alapján, a nyitott források vagy saphena törzs szakaszok alapján előre láthatók, addig a terhességi kiújulások esetén negatív lelet után következik be a varicositas megjelenése.
Úgy tűnik, hogy a terhesség során bekövetkező változások leginkább a visszérbetegség progressziójára, annak jelentős felgyorsulására hasonlítanak. Kevésbé a technikai hiányosságokra, vagyis az ellátatlan forrás ér, bent felejtett elégtelen saphena törzs, oldalág, vagy varicositas erősödésére, vagy a helytelenül megválasztott módszerre.
Következtetés
A graviditás bekövetkeztét megelőzően tökéletesnek látszó, visszértágulat és forrás mentes esetekben is kiújulás lehetséges. Tehát nem megjósolható a terhesség kinek okoz recidivát és kinek nem. A lézeres crossectomia kiújulás tekintetében hasonlóan viselkedik, mint más műtéti eljárások. A graviditás nagyobb arányban vezetett neovascularizáció kialakulásához, mint egyéb, recidivához vezető tényezők. A terhességnek nagyobb kiújulást okozó hatása van, mint a sokat vizsgált műtéti technikáknak vagy hibáknak. A terhességi kiújulás fő okának a graviditás során bekövetkező fiziológiás változások tűnnek. A terhességi kiújulás tényének ismerete fontos nemcsak a kollégák, hanem a betegek részére is.
Irodalom
- Rabe E, Pannier F. Epidemiology of chronic venous disorders. In. Handbook of venous disorders. Ed: Gloviczki P. Arnold, London, 2009. p 105-10.
- Lee AJ, Evans CJ, Hau CM Allan PL, Fowkes FGR. Pregnancy, oral contgraception, hormone replacement therapy and the occurence of varicose veins: Edinbourgh vein study. Phlebology 1999; 14:111-7.
- Bergan JJ. Risk factors, manifestations and clinical examination of the patient with primary venous insufficiancy. The Veinbook. Elsevier, Amsterdam, Boston, Heidelberg, 2007, p 119-24
- Brake M, Chung S. Lim CS, Shepherd AC, Shalhoub J, Davies AH: Pathogenesis and etiology of recurrent varicose veins. J Vasc Surg 2013; 57:860-8.
- Bihari I, Tornóci L, Bihari P.: Epidemiological study on varicose veins in Budapest. Phlebology 2012; 27(2):77-81.
- Ismail L, Normahani P, Standfield NJ, et al. A systematic review and meta-analysis of the risk for development of varicose veins in women with a history of pregnancy. J Vasc Surg Venous Lymphat Disord. 2016 Oct;4(4): 518-524.e1. doi: 10.1016/j.jvsv.2016.06.003. Epub 2016
- Monos E. A vénás rendszer élettana. Semmelweis Kiadó, Budapest, 2010.
- Goldman MP, Weiss RA (editors): Sclerotherapy. Treatment of varicose and telangiectatic leg veins. Sixth ed, Elsevier, Edinbourgh, London, New York, 2017
- Boivin P, Cornu-Thenard A, Charpak Y. Pregnancyinduced changes in lower extremity superficial veins: An ultrasound scan study. J Vasc Surg 2000; 32:570-4.
- Gardenghi LA, Dezotti NRA, Marcelo Bellini Dalio MB, et al. Lower limb venous diameters and haemodynamics during pregnancy and postpartum period in healthy primigravidae. Phlebology 2016 doi:10.1177/02683 55516671586
- Dodd H, Cockett FB. The pathology and surgery of the veins of the lower extremity. Churchill Livingstone, Edinbourgh, London, 1976
- Ramelet AA, Perrin M, Kern P, Bounameaux H. Phlebology. 5th ed. Elsevier 2008.
- Browse NL, Burnand KG, Irvine A, Wilson NM. Diseases of the veins. Arnold, London, 1999
- Fischer R, Chandler JG, Stenger D, and al. Patient characteristics and physician-determined variables affecting sapheno-femoral reflux recurrence after ligation and stripping of the great saphenous veins. J Vasc Surg 2006; 43:81-7.
- Perrin M, Guex JJ, Ruckley CV et al: Recurrent varices after surgery (REVAS), a consensus document. Cardiovasc Surg, 2000, 8:233-45.
- Bihari I, Zernovicky F, Dragic P, Ayoub G, Bokros S, Bihari P: Flush closure of the sapheno-femoral junction with laser. JTAVR 2018;3(2) Dec 02, 2019. DOI: 10.24019/jtavr.69
- Bihari I, Zernovicky F, Dragic P, Bokros Sz, Ayoub G, Bihari A: Crossectomia lézerrel. In: Phlebológia újabb fejezetei. szerk: Bihari I, A+B Kiadó, 2018, Budapest, 196-203.
- Sömjén Gy: Maradvány és kiújult varixok. in: Phlebológia újabb fejezetei. szerk: Bihari I., A+B Kiadó, 2018, Budapest, 216-221.
- Tibbs DJ: Varicose veins and related disorders. Butterworth – Heineman, Oxford, London, Boston, 1992
- Bihari I: A véna saphena magna megőrzése. in: Phlebológia újabb fejezetei. szerk: Bihari I., A+B Kiadó, 2018, Budapest, 165-170.
- Vass Gy: Az alsó végtag vénás betegségei. Medicina, Budapest, 1963.
- Nemes A: Terhesség és vénamegbetegedés, in: A vénás betegségek és kezelésük, szerk: Nemes A, Medicina, Budapest, 1986, 267-273 old.
- Dijkstra ML, Khin NY, Coroneos JC, Hazelton S, Lane RJ: The effect of pregnancy on venous valve repair to the sapheno-femoral junction for varicose veins. Obstet Med 2014; 7(2) 84–89
Dr. Bihari Imre, Dr. George Ayoub, Dr, Bihari Péter
Érbetegségek: 2021/4. 97-101. oldal