Az elmúlt néhány évtizedben gyorsanható parenteralis gyógyszereket, kis dózisú, nem frakcionált heparint (UFH), vagy kis molekulasúlyú heparinokat (LMWH) használtak a vénás thromboemboliák (VTE) megelőzésére. A vénás és artériás trombózisok hosszantartó kezelését K-vitamin-antagonistákkal (VKA) végezték. Ezek hatásos gyógyszerek, alkalmazásuk mégis számos kellemetlenséggel jár. A heparinok csak injekcióban adhatók és thrombocytopeniát (HIT) okozhatnak. Ha VKA-t alkalmazunk, a véralvadást gyakran kell monitorozni. Nemrégiben olyan új gyógyszereket fejlesztettek ki, amelyek direkt gátolják az aktivált X-es faktort (fXa), vagy a thrombint. A rivaroxaban és a dabigatran etexilat per oralisan adható, rendkívül hatékony a nagy ortopéd műtéteket követő VTE-k megelőzésében, minimális vérzéses szövődménnyel. Ezeket a gyógyszereket nem kell rutinszerűen monitorozni, nincs szükség thrombocytaszám meghatározásra, vagy dózis-kiigazításra. Ételekkel nincs, gyógyszerekkel alig van interakciójuk. A tanulmányban azokat a jelenleg rendelkezésünkre álló bizonyítékokat foglaljuk össze, amelyek az új antikoagulánsok alkalmazását alátámasztják. Nem kétséges, hogy a rivaroxaban és a dabigatran alkalmazásával a vénás és artériás trombózisok megelőzésében és kezelésében alapvető változások lesznek, új távlatok nyílnak.
Érbetegségek: 2011/1. 13-18. oldal
KULCSSZAVAK
trombózisprofilaxis, direkt fXa - inhibitorok, direkt thrombin-gátlók, rivaroxaban, dabigatran etexilat, oralis alkalmazás
Epidemiológia
A vénás tromboembólia (VTE) gyakori, alattomos, súlyos következményekkel járó betegség. A kezelés költségkihatása az egészségügyre, gazdaságra jelentős. Bizonyított tény, hogy a megelőzés olcsóbb, mint a kezelés.
Az Egyesült Államokban több mint 900 000 VTE fordul elő évente, közel 300 000-ren pedig tüdőembóliában (PE) halnak meg (1). Az Európai Unióban az évi halálozás 500 000, kétszer többen halnak meg ebben a betegségben, mint emlőrákban, prostatarákban, HIV-ben és közlekedési balesetben együttvéve (2).
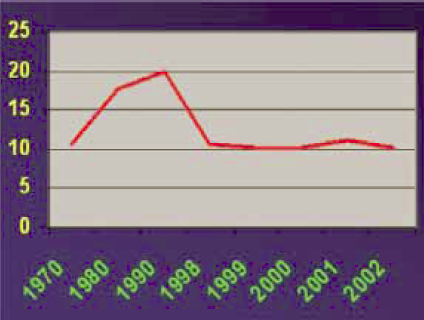
1. ábra.
A VTE halálozási arányai Magyarországon 100 000 lakosra számítva.
Magyarországon az ezredforduló tájékán a VTE-k okozta halálozás három periódusát lehetett megkülönböztetni. Ez a mortalitás 1970-1990 között feltűnően növekedett, 1991-1998 között fokozatosan csökkent, míg 1999-2000 között lényegesen nem változott (1. ábra). Hazánkban ma is minden évben legalább 1000 beteg hal meg PE-ban, vagy MTV-ben (3). Különösen kedvezőtlenek a magyar mortalitási arányok, ha a magyar adatokat a nyugat-európai adatokkal hasonlítjuk össze (2.ábra).
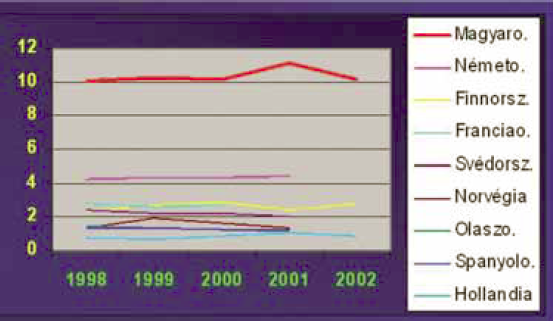
2. ábra.
A VTE halálozási arányai a nyugat-európai országokban 100 000 lakosra számítva.
A trombózisprofilaxis hatása ma már evidencia. Nálunk mégis a kórházban fekvő sebészeti betegek 15,6%-a, a belgyógyászati betegek 59,6%-a ma sem részesül kellő védelemben (4).
Érthető, hogy a VTE-k elleni küzdelemben a múltszázad közepétől egyre hatásosabb módszereket kerestek (1. táblázat). Az intenzív kutatások során vizsgált sok gyógyszer között sok ígéretes gyógyszer szerepelt, kevés jutott el a klinikai vizsgálatokig. Néhány új antikoaguláns azonban bizonyítottan jelentős hatással rendelkezik, a klinikumba is bekerült.
A tanulmány ezekről nyújt áttekintést.

1.táblázat.
A thromboprofilaktikus módszerek történeti áttekintése.
kerekített évszámok,
VKA= vitamin K antagonist,
UFH=unfractionated heparin,
GCS= graduated compression stockings,
IPC= intermittent pneumatic compression,
LMWH= low molecular-weight heparin
A gyógyszeres tromboprofilaxis filozófiája. Osztályozás
- A koagulációs faktorok koncentrációjának csökkentésével
Ez a K-vitamin ellenes anyagok alkalmazásával lehetséges. A K-vitamin felelős ugyanis egyes faktorok (II, VII, IX, X, XI, PC, PS) bioszintéziséért. Az ebbe a csoportba tartozó gyógyszerek közül legfontosabbak a kumarinok (Syncumar, Warfarin). Azanti-K-vitaminokat (VKA) a már kialakult VTE hosszú távú kezelésére, a rekurrens VTE és a postthrombotikus szindróma megelőzésére alkalmazzuk. Csak orálisan adhatók. Hatásuk elnyújtott. Túldozírozásuk vérzést okoz. Gyakori laboratóriumi ellenőrzést és dózismódosítást igényelnek. Számos gyógyszerrel, étellel interakcióba kerülhetnek. - Az alvadási faktorok gátlásával
Az ide sorolható szerek 3 szempont szerint osztályozhatók.- Osztályozhatjuk az antikoagulánsokat aszerint, hogy az alvadási kaszkád megindulását,terjedését, vagy a kaszkád végpontját gátolják. A szöveti faktor/fVIIA-ra ható szerek a véralvadás megindulást, a fIX- vagy a fXa-inhibitorok az alvadás propagációját, végül a trombinra ható antikoagulánsok a fibrinháló kialakulását akadályozzák.
- Az antikoagulánsokat direkt, vagy indirekt inhibitor csoportba is sorolhatjuk. A direkt gátlók közvetlenül kötődnek a gátolandó enzimhez. Az indirekt inhibitorok ezzel szemben először egy, a plazmában jelenlévő kofaktorhoz - antitrombinhoz, vagy heparin - kofaktor II-hőz – kötődnek, ezen keresztül hatnak magára az alvadási enzimre.
- Végül megkülönböztethetünk peroralis és parenteralis alvadásgátlókat.
A trombózis profilaxisra használt legfontosabb alvadásgátlók a heparin csoport gyógyszerei: a nem frakcionált, standard heparin (UFH), a kis molekulasúlyú heparinok (LMWH-k) és a fondaparinux. A heparinok a véralvadás terjedését gátolják, indirekt inhibitorok és injekcióban adhatók. Jelenleg a világon mindenütt elsősorban LMWH-t használnak a VTE-k megelőzésére.
A közelmúlt antikoagulánsai. Sikerek és kudarcok
Fondaparinux (Arixtra Glaxo Smith Kline) a heparin család harmadik generációjához tartozik. A heparin lánc legrövidebb szegmentje, egy pentaszaharid, ami kizárólag antitrombinhoz kötődik. Az így létrejött konformációs változás miatt háromszázszorosra nő az alvadásban kulcsszerepet játszó fXa gátlása (5). Kevesebb vérzést okoz, mint az LMWH, nem allergizál (szintetikus, gyári készítmény) a thrombocytákat gyakorlatilag nem befolyásolja. Naponta csak egyszer, sc. kell adni. Az USAban nagy kockázatú ortopéd műtétek tromboprofilaxisára regisztrálták. Egyes országokban általános sebészeti és belgyógyászati betegek tromboprofilaxisára, VTE-k kezdeti kezelésére, nem ST szegment elevációval járó myocardialis infarktus (NSTEMI) antikoaguláns kezelésére is törzskönyvezték.
Idraparinux. Indirekt fXa gátló, a fondaparinux hipermetilált formája. Nagyon hosszú plazma felezési ideje (80 óra) miatt elég hetente egyszer alkalmazni sc. A VAN GOGH vizsgálatok során mélyvénás trombózis (MVT) kezelésére az idraparinux ugyanolyan hatású volt, mint a standard kezelés ( LMWH sc., vagy UFH iv., majd warfarin p.os), PE kezelésére azonban a standard kezelést találták hatásosabbnak (6). Az AMADEUS vizsgálatban pitvar fibrillációban, stroke megelőzésében vizsgálták, de a tanulmányt abbahagyták, mert súlyos vérzéseket okozott, különösen idős, vagy vesekárosodott betegeken és nem volt antidotuma (7). A gyógyszer fejlesztését abbahagyták.
Idrabiotaparinux. Az idraparinux nemrégiben kifejlesztett biotinilált változata. Hatása ugyanolyan elhúzódó, mint az idraparinuxé. Egyetlen különbség, hogy az antidotumát megtalálták. Iv. adott avidinnel antikoaguláns hatását gyorsan fel lehet függeszteni. A klinikai vizsgálatok folyamatban vannak (8).
Ximelagatran (Exanta Astra Zeneca). Néhány évvel ezelőtt, mint ígéretes perorális direkt trombin inhibitort engedélyezték Európában, nagy ortopéd műtéteket követő VTE-k megelőzésére. Később kivonták a világpiacról, mert májkárosodást okozott. A májfunkciós próbák a betegek 8%-ánál kóros értékeket mutattak és három halálos eset is előfordult (1 hepato-renális szindróma, 2 májkóma) (9).
Napjaink új antikoaguláns gyógyszerei
Mind oralis gyógyszerek: tabletták, vagy kapszulák. Támadáspontjuk alapján két csoportba oszthatók.
- Direkt Xa faktor inhibitorok: "xabánok". Olyan antitrombotikumok, amelyek közvetlenül hatnak a véralvadásban kulcsszerepet játszó Xa faktorra, anélkül, hogy mint mediátort antitrombint használnának. A véralvadás gátlása a X-es faktoron keresztül rendkívül hatásos: 1 fXa molekula inaktiválásával 1000 molekula trombin képződése akadályozható meg. Ide tartozik: rivaroxaban, apixaban, edoxaban.
- Direkt trombin inhibitorok. Közvetlenül - heparin kofaktor II felhasználása nélkül - kapcsolódnak a trombinhoz, ezzel a fibrinogén fibrinné történő átalakulását akadályozzák. Injekcióban adható direkt trombingátlókat - lepidurint, bivaluridint, argatrobant - eddig is alkalmaztak a klinikumban, heparin indukált thrombocytopenia (HIT) kezelésére. Kapszulában adható új direkt trombingátló a dabigatran etexilát.
Rivaroxaban (Xarelto Bayer Schering and Johnson&Johnson) Direkt, specifikus szelektív fXa gátló tabletta. Mind a szabad, mint a trombusban kötött fXa-t gátolja. Ugyanakkor a primer véralvadáshoz elegendő mennyiségű trombin marad. Fix dózisban adható, nincs szükség monitorozásra, dózis-módosításra. A tabletta bevételét követően már 3 óra múlva hatni kezd és a hatás 8-12 órán keresztül tart. Biohasznosulása 80-100%. Ismételt adagjai sem kumulálodnak. Extrém testsúly mellett is hatásos. Ételek nem befolyásolják hatását, gyógyszerekkel minimális interakciója van (naproxen, ASA, clopidogrel). A vesén keresztül 1/3 része változatlan formában ürül. A metabolizálódó 2/3 rész egyik fele a vizelettel, másik fele a széklettel távozik.
Négy nagyszabású, nemzetközi vizsgálatban (RECORD I-IV), 12 500 betegen bizonyították hatását, nagy VTE kockázattal járó ortopéd műtétek során. Enoxaparinnal összehasonlítva a rivaroxaban szignifikánsan csökkentette a MVT/PE-k előfordulását térdprotézisbeültetés (TKR) és csípőprotézis –beültetés (THR) után. Ugyanakkor, az enoxaparinhoz hasonlóan, csak minimális (0,5-0,6%) vérzéses szövődményt észleltek. Antidotumként NovoSeven (humán rekombináns fVIIa) szerepelhet, de eddig még soha sem kellet adni. Májkárosodást a vizsgálatok során nem találtak (10, 11, 12).
Két, fázis III vizsgálatban (EINSTEIN) a rivaroxaban hatását ( napi 1 tabl) a már kialakult MVT kezelésében értékelték. A gyógyszert a hagyományos kezeléssel (UFH, vagy LMWH, majd VKA) hasonlították össze. PE, recurrens MVT, vagy VTE okozta haláleset a rivaroxabannal kezeltek 6%-án, a hagyományos kezelésben részesült betegek 9,9%-án fordult elő (13).
Nemrégiben ismertette a Bayer gyár a ROCKET AF tanulmány eredményeit. Ebben a randomizált, kettős vak, fázis III vizsgálatban több, mint 14 000 nem-valvuláris pitvar-fibrillávcióban szenvedő beteg kapott napi 1x20mg mérsékelt fokú veseelégtelenségben napi 1x15mg rivaroxabant, vagy illesztett dózisú (INR:2,5) warfarint. A rivaroxaban legalább olyan hatékonyan csökkentette a stroke és a szisztémás embolizáció rizikóját, mint a warfarin.
Jelenleg tanulmányozzák a rivaroxaban hatását ST elevációval járó, vagy nem járó myocardialis infarctusban (ATLAS vizsgálat) és hospitalizált belgyógyászati fekvő betegeken (MAGELLÁN vizsgálat).
Kanadában és Európában a gyógyszert egyelőre csípő-, vagy térdprotézis beültetésre kerülő betegek thromboprofilaxisára engedélyezték. Az Egyesült Államokban az FDA még további információkat vár. Az alkalmazás előírásait mutatja a 2. táblázat.
Németországban a rivaroxaban 2010-ben "az év gyógyszere" lett. Ugyancsak a rivaroxaban kapta a 2010-es nemzetközi Galenus díjat, ami a biofarmakológiai kutatás egyik legmagasabb kitüntetése.

2.táblázat.
A rivaroxaban alkalmazása.
Apixaban (Brystol-Myers-Squibb & Pfizer). Jelentős biohasznosulással rendelkező orális, direkt fXa gátló. Felezési ideje 12 óra. Felszívódását ételek nem befolyásolják. Antikoaguláns hatása előre megjósolható. A vesén keresztül a vizelettel (25%) és a széklettel ürül ki. Tromboprofilaktikus hatását ortopédiai betegeken mutatták ki. Az ADVANCE-2 vizsgálatban az apixabant (2x2,5 mg, kezdve a műtét után 12-24 órával) a standard enoxaparin profilaxissal (1x40mg kezdve a műtét előtt 12 órával) hasonlították össze, 1973 térdízület-implantációra kerülő betegeken. MVT, PE, VTE okozta halálozás az apixaban csoportban15%- ban, az enoxaparin csoportban 24%-ban fordult elő (p<0,0001). Kisebb vérzés mindkét csoportban egyformán kevés esetben (4% ill.5%) alakult ki. Hepatotoxicitásra utaló jelet nem észleltek (14, 15). Jelenleg is tanulmányozzák az apixaban hatását akut coronaria szindrómában (APPRAISE-1) és stroke megelőzésében (ARISTOTELE, AVERROES) Edoxaban (Daiichí Sankyo). Japánban kifejlesztett szelektív fXa gátló, jó orális biohasznosulással. THR-, és TKR-ra kerülő betegek fázis III vizsgálatában (STARS E-3) szignifikánsan jobb tromboprofilaktikus hatása volt, mint az enoxaparinnak. Kis vérzést - egyforma arányban - alig észleltek.
Májkárosodás nem fordult elő (16). 40 országban, 450 klinikán, 7500 betegen jelenleg vizsgálják az edoxaban hatását recurrensVTE kezelésére és megelőzésére (HOKUSAI VTE). Ugyancsak folyamatban van egy másik nagyszabású, 16 500 beteget felőlelő, fázis III vizsgálat (ENGAGE AF-TIMI48), amelyben pitvarfibrillációs betegeken tanulmányozzák az edoxaban stroke és szisztémás embolizáció megelőzésére kifejtett hatását. Az edoxabant eddig Japán engedélyezték két betegcsoportban (THR, TKR).
Dabigatran etexilate (Európában: Pradaxa, Kanadában, Egyesült Államokban: Pradax , Boehringer- Ingelheim). Új orális direkt trombin gátló gyógyszer. Az indirekt trombin gátlókkal szemben nem kötődik plazma proteinekhez, antikoaguláns hatása jobban meghatározható. A thrombocyta 4-es faktorhoz (PF 4) sem kötődik, nem befolyásolja a vérlemezke gazdag trombinból kiszabaduló thrombocytákat, amelyek a normális véralvadáshoz szükségesek. Viszont a fibrinhez kötött trombint inaktiválja. Biohasznosulása 5%. A fix dózist tartalmazó kapszula gyorsan kezd hatni (30 perc-2 óra alatt), folyamatos antikoaguláns hatást nyújt. Nem kell monitorozni, nem kell dózist módosítani. Amint felszívódik, a májban aktív metabolittá, dabigatránná alakul át. A gyógyszer 80%-a a vesén át ürül ki, súlyos vesekárosodásban ezért nem szabad adni. Ugyancsak kontraindikált súlyos májkárosodásban. Ételek nem befolyásolják. Kinidint szedő betegeken ellenjavallt. Interakció más gyógyszerekkel is van, ezek: amiodaron, más alvadásgátlók, NSAID, klaritromicin, rifampicin, verapamil.
Két nagy klinikai vizsgálat (RE-NOVATE, REMODEL) bizonyította, hogy a dabigatran etexilat ugyanolyan jó hatású csípő-, és térd-protézis beültetéses betegek thromboembóliás szövődményeinek megelőzésében és ugyanolyan biztonsággal adható, mint az enoxaparin (17, 18). Észak-Amerikában csak nagyobb adag dabigatran etexiláttal (1x250 mg) érték el a "non inferiority" (egyenértékűséget alátámasztó) kritériumot enoxaparinnal (2x30 mg) összehasonlítva, kisebb adag (1x150 mg) dabigatránnal azonban nem (19).

3.táblázat.
Az LMWH és az új gyógyszerek összehasolítása.
Egyedülálló, a világ 44 országában, 951 klinikai centrumban 18 133 pitvarfibrillációs betege végzett RE-LY klinikai vizsgálat. Magyarországról 172 beteg került beválasztásra. A tanulmány eredményei bizonyították, hogy napi 2x150 mg dabigatran etexilat 34%- kal, szignifikánsan (p<0,001) csökkenti a stroke és a szisztémás embolia kialakulásának kockázatát warfarinhoz képest, anélkül, hogy növelné a nagy vérzések kockázatát. Kisebb adag, napi 2x110 mg dabigatran etexiláttal is hasonló jó eredményeket lehetett elérni, miközben a nagy vérzések aránya a warfarinhoz képest látványosan csökkent (p=0,0003) (20).
Nemrégiben ismertették a RE-COVER vizsgálat eredményeit. Ebben a vizsgálatban az akut VTE-ban szenvedő betegeken a hat hónapon át tartó hagyományos warfarin kezelés (INR:2-3) és a napi 2x150 mg dózisban adott dabigatran kezelés eredményeit hasonlították össze. A dabigatran csoport 1274 betege közül 30 (2,4%), a warfarin kezelésre randomizált 1265 beteg közül 27 (2,1%) esetben alakult ki recurrens VTE. A vérzéses szövődmények és a rendellenes májfunkciós leletek aránya a két csoportban egyforma volt (21). Jelenleg vizsgálják a dabigatrán hatását akut coronaria-szindrómában.
A dabigatránt ortopéd betegek (THR, TKR) postoperatív thromboprofilaxisára, valamint pitvarfibrillációs betegeken stroke és szisztémás embolia megelőzésére törzskönyvezték Európában és Kanadában. Legújabban az Egyesült Államokban az FDA is engedélyezte erre a célra.
Megbeszélés
Az ACCP (American College of Chest Physicians) nemzetközileg elfogadott ajánlása szerint bizonyítottan trombózis profilaktikus hatása van a nem frakcionált heparinnak (UFH), a kismolekulasúlyú heparinnak (LMWH) és a fondaparinuxnak. Világszerte elsősorban LMWH-val végzett prevenció áll az első helyen. Azonban, két olyan új antikoagulánst napjainkban már alkalmaznak a klinikumban, amelyek sok szempontból előnyösebbek, mint az LMWH (3. táblázat).

4.táblázat.
Három új antikoaguláns öszehasonlítása.
Ezek tablettában vagy kapszulában szedhető gyógyszerek, a betegek nyilvánvalóan jobban elfogadják, mint az injekciós kezelést. Monitorozásra, dózismódosításra nincs szükség. Ételekkel nincs interakciójuk és csak néhány gyógyszerrel nem szabad őket együtt adni.
Az új gyógyszerek jellegzetességeit hasonlítja össze a 4. táblázat. Ezeket először a legnagyobb thromboembólia kockázattal járó, ortopéd műtétek során próbálták ki. Megfelelő profilaxis nélkül a csípő- és térdprotézis beültetésre kerülő betegek felében alakul ki VTE. Ezeknek a betegeknek a dabigatran legalább olyan jó, a rivaroxaban pedig szignifikánsabb jobb védelmet nyújtott, mint az LMWH, - releváns vérzések kialakulása nélkül.
A vizsgálatok végső célja, hogy az új gyógyszerek felváltsák a hagyományos, standard VKA (Syncumar, Warfarin) terápiát a VTE kezelésében, pitvarfibrillációs betegeken pedig a stroke és a szisztémás embolizáció megelőzésében.
Néhány terápiás kérdés még pontosabb tisztázásra szorul. Ilyen a két gyógyszer helye speciális betegcsoportokban: csökkent vese-, májfunkciós esetekben, várandós nőkön, gyermekeken. Inkább elméleti, mint gyakorlati hátrányt jelent, hogy nincs specifikus antidótumuk, mivel mind a rivaroxabannak, mind a dabigatrannak relative rövid felezési ideje van. Nem elhanyagolható a gyógyszerek ára, a költség - hatékonyság sem.
Nem kétséges azonban, hogy az új antithrombotikus gyógyszerek megjelenésével a vénás és artériás trombózisok megelőzésében és kezelésében alapvető változások lesznek, új távlatok nyílnak.
Irodalom
- Heit,J.A.,Cohen,A.T.,Anderson,F.A.Jr.et al.:Estimated annual number of incident and recurrent, non-fatal and fatal venous thromboembolism (VTE) events in the US. Blood, 10:910. (2005)
- Cohen, A.T.,Tapson,V.F.,Bergmann,J.F. et al.: Venous thromboembolism risk and prophylaxis in the acute hospital care setting (ENDORSE study): a multinational cross-sectional study. Lancet, 371:387-394.(2008)
- Sándor,T.: A vénás thromboembóliák epidemiológiája Magyarországon. Magyar Orvos, 15:43-46 (2007)
- Losonczy,H.,Tar,A., az ENDOSE-2-HUNGÁRIA vizsgálói: Az ENDORSE-2-HUNGÁRIA vizsgálat eredményei. Orv. Hetil.,151:843-852 (2010)
- Sándor,T.: Áttörés a thrombosisprofilaxisban. A pentasacharid korszak hajnalán. Érbetegségek, 9:113- 119. (2002)
- Buller,H.R.,Cohen,A.T.,Davidson,B. et al.: Idraparinux versus standard therapy for venous thromboembolic disease. N. Engl. J. Med., 357:1094-104. (2007)
- Bousser,M.G.,Bouthier,J.,Buller,H.R. et al.: Comparison of idraparinux with vitamin K antagonists for prevention of thromboembolism in patients with atrial fibrillation: a randomized, open-label, non-inferiority trial. Lancet, 371:315-21 (2008)
- Buller,H.R.,Destors,J.M.,Gallus,A.S. et al.: Idrabiotaparinux a biotinylated long-actinganticoagulant in the treatment of deep venous thrombosis (EQUINOX study): safety, efficacy and reversibility by avidin. Blood 112:32 (2008)
- Lee, W.M.,Larrey,D.,Olsson,R. et al.: Hepatic findings in long-term clinical trials of ximelagatran. Drug Saf. 28: 351-370 (2005)
- Eriksson,B.I.,Borris,L.C.,Friedman,L.J. et al.: Rivaroxaban versus enoxaparin for thromboprophylaxis after hip arthroplasty. N. Engl. J. Med. 358:2765-75 (2008)
- Lassen,M.R.,Ageno,W.,Borris,L.C. et al.: Rivaroxaban versus enoxaparin for thromboprophylaxis after total knee arthroplasty. N. Engl. J. Med., 358:2776-86 (2008)
- Kakkar,A.K.,Brenner,B,Dahl,O.R. et al.: Extended duration rivaroxaban versus short-term enoxaparin for prevention of venous thromboembolism after total hip arthroplasty: a double-blind, randomized, controlled tial. Lancet, 372:31-39 (2008)
- Buller,H.R.,EINSTEIN-DVT Study Group: Once daily treatment with a direct oral factor X inhibitor rivaroxaban (BAY 59-7939) in patients with acute symptomatic deep venous thrombosis: the EINSTEIN-DVT dose finding study. Eur. Heart J., 27 (suppl):761 (2006)
- Lassen,M.R.,Raskob,G.E.,Gallus,A.: Apixaban versus enoxaparin for thrombo-prophylaxis after knee replacement (ADVANCE-2): A randomized double blind trial. Lancet, 375: 807-815 (2010)
- Fareed,J., Hull,R.: Apixaban to prevent venous thromboembolism after knee replacement. Lancet, 375:779-780 (2010)
- Raskob,G.,Cohen,A.T.,Eriksson,B.I. et al.: Oral direct factor Xa inhibition with edoxaban for thromboprophylaxis after elective total hip replacement. Thromb. Haemost., 104: 421-653 (2010)
- Eriksson,B.I.,Dahl,O.E.,Rosencher,E. et al.: Dabigatran etexilate versus enoxaparin for prevention of venous thromboembolism after total hip replacement: a randomized, double-blind, non-inferiority trial. Lancet, 370:949-56 (2007)
- Eriksson,B.I., Dahl,O.E.,Rosencher,E. et al.: Oral dabigatran etexilate vs. subcutaneous enoxaparin for prevention of venous thromboembolism after total knee replacement: the RE-MODEL randomized trial. J. Thromb. Haemost., 5:2178-85 (2007)
- Ginsberg,J.S.,Davidson,B.L.,Comp, P.C. et al.: The oral thrombin inhibitor dabigatran etexilate vs. the North –American enoxaparin regimen for prevention of venous thromboembolism after knee arthroplasty surgery. J. Arthroplasty, 24:1-9 (2009)
- Connoly,S.J., Ezerkowitz,M.D.,Yusuf,S. et al.: Dabigatran versus Warfarin in Patients with Atrial Fibrillation. N. Engl. J. Med., 361: 1139-1151 (2009)
- Schulman,S.,Kearon,C.,Kakkar,A.K. et al.: Dabigatran versus Warfarin in the Treatment of Acute Venous Thromboembolism. N. Engl. J. Med., 361: 2342-52 (2009)
Dr. Sándor Tamás
Semmelweis Egyetem, II.Sebészeti Klinika
H 1125 Budapest, Kútvölgyi út 4.
e-mail: Ez az e-mail-cím a szpemrobotok elleni védelem alatt áll. Megtekintéséhez engedélyeznie kell a JavaScript használatát.
Érbetegségek: 2011/1. 13-18. oldal