A carotis endarterectomia (CEA) napjainkban az egyik leggyakrabban és legsikeresebben végzett érműtét. Az utóbbi időben megjelent közlések a fokozott rizikójú betegcsoportokban még ennél a műtétnél is kedvezőbb eredményekről számolnak be a percutan stent-plastica alkalmazásával.
A Semmelweis Egyetem Ér-és Szívsebészeti Klinikáján 2005. június 1. - 2006. október 1. között 424 carotis stent-plastica (CAS) történt. 249 asymptomaticus és 175 tünetes esetből 9-ben végeztünk akut tünetek, halmozott TIA, progresszív stroke miatt intervenciót.
3 beteg halmozott TIA, 3 igazolt stroke állapotában volt, míg 3 esetben nem volt pontos információnk, hogy a betegnek progresszív, vagy már definitív stroke-ja van. Hat esetben a stenosis rövidszakaszú eredési, míg 2 esetben hosszúszakaszú volt. Az 1 korai postoperatív esetünkben a műtéti területtől distalisan alakult ki a lumen redukciót okozó plaque-ruptura. Egy, már a beavatkozáskor is stroke-os beteget veszítettünk el a beavatkozás utáni napokban. Mindkét, ismerten stroke-os betegünk tünetei mérséklődtek, mozgásuk javult. A többiek tünetmentessé váltak. Bár esetszámunk nem túl nagy és az irodalomban megjelent közlemények is csak kevés esetről számolnak be, az egyedi esetekre szabott döntés és körültekintően elvégzett gyors beavatkozás megfelelő eredményt hozhat ebben a nagykockázatú betegcsoportban.
Érbetegségek: 2007/1. 31-34. oldal
KULCSSZAVAK
carotis, stroke, stent
Bevezetés
A carotis endarterectomia (CEA) napjainkban az egyik leggyakrabban és legsikeresebben végzett érműtét. Az utóbbi időben megjelent közlések azonban hasonlóan jó, sőt a fokozott rizikójú betegcsoportokban még kedvezőbb, eredményekről számolnak be a percutan stent-plastica alkalmazásával. Az egyik legveszélyeztetettebb betegcsoport az instabil neurológiai állapotú, akut, tünetes, halmozott tranziens ischaemiás attackot (TIA) produkáló, vagy akut stroke-ot szenvedetteké. Ellátásuk időpontjának és módjának megválasztása nagymértékben befolyásolja a kezelés kimenetelét. A carotis műtétek eredményessége ebben a betegcsoportban igen nagy szórást mutat.
Módszer
A Semmelweis Egyetem Ér-és Szívsebészeti Klinikáján 2005. január 1. és 2006. október 1. között 424 CAS történt. 249 asymptomaticus és 175 tünetes, esetből 9-ben végeztünk akut tünetek, halmozott TIA, progresszív stroke miatt intervenciót. Az akut tüneteket okozó esetek közül 1 restenosis, 1 postoperatív akut plaque ruptura és 7 primer, scleroticus elváltozás volt. A nemek szerinti megoszlás 1:1 volt, és az átlagéletkor is megegyezett (67,2 év). A kísérőbetegségek száma azonban a férfiak között már több volt.
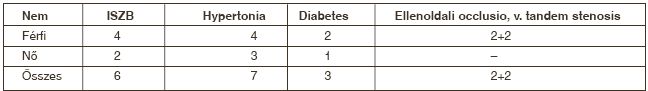
Három beteg halmozott TIA, 3 igazolt stroke állapotában volt, míg 3 esetben nem volt pontos információnk, hogy a betegnek progresszív, vagy már definitív stroke-ja van. Hat esetben a stenosis rövidszakaszú, eredési, míg 2 esetben hosszúszakaszú volt. Az 1 korai postoperatív esetünkben a műtéti területtől distalisan alakult ki a lumen redukciót okozó plaqueruptura.
A beavatkozást az a. femoralis punctiójából, helyi érzéstelenítésben, heparin védelemben végeztük. Eseteinkben különböző típusú filtereket és stenteket használtunk (MoMa, FilterWire, Ultrasoft, Pricese Rx, Wallstent, NexStent stb). Törmeléket 3 filterben találtunk. A kezelést követően az intenzív osztályon elhelyezett betegek egy adagban telítő dózisú, 4x75mg Clopidogrelt kaptak, agyi keringésjavító infúzió adása mellett enyhe cerebralis dehydrálást végeztünk (100 ml glutaspar). Tenziójukat monitoroztuk. 12-24 óra múlva a betegeket mobilizáltuk. Egyéb gyógyszereik mellett napi 75mg Clopidogrel és Aspirin kombinált szedését írtuk elő, legalább 3-6 hónap időtartamra.
Eredményeink
Egy beteget veszítettünk el a beavatkozás utáni napokban. A CEA-t követően stroke-ot szenvedett betegnél a distalisan kialakult plaque-ruptura stenttel való fedése nem hozott javulást neurológiai állapotában, néhány nap múlva exitált. Egy betegnél észleltünk hypotoniát, egy másiknál pedig asystoliát a beavatkozás során, de ezek az alkalmazott kezelés hatására rendeződtek. Mindkét ismerten stroke-os betegünk tünetei mérséklődtek, mozgásuk javult. A többiek tünetmentessé váltak. Egy betegünk, aki a beavatkozást követően tünetmentessé vált, myocardialis infarctusban hunyt el az első 30 napon belül. Bár esetszámunk nem túl nagy, de az irodalomban megjelent közlemény is csak 28 esetről számol be, 1 halál, 2 ischaemiás stroke, 1 intracerebralis haemorrhagia eseménnyel.
Megbeszélés
Az extracranialis carotis megbetegedés okozta stroke prevenciójában az '50-es évek második felétől a carotis endarterectomia (CEA) az alapvető kezelési mód. Progresszív, randomizált, multicentrikus tanulmányok bizonyították, hogy a carotis endarterectomia (CEA) hatékonyabb a stroke prevenciójában a gyógyszeres kezelésnél, mind a tünetes, mind a tünetmentes súlyos carotis szűkületes betegeknél (NASCET, VACSS, ACAS). Eredményei kiválóak, a perioperatív stroke <5%, a halálozás <2%. Legutóbb az ACST adatainak közlésekor vált ismertté, hogy a CEA az asymptomaticus, 70%-os elváltozásoknál, a 75 évnél fiatalabb betegekben az 5 éves stroke rizikót 12%-ról 6%-ra csökkentette. Ezek a kedvező számok a fokozott rizikójú, sebészi beavatkozásnál nagy kockázatot jelentő betegcsoportnál azonban lényegesen magasabbak lehetnek. A fejlődő percutan endovascularis technika révén az elmúlt években javuló eredményeket elérő carotis stentplastica (CAS) alternatív megoldást nyújthat ilyenkor. A korábbi, kedvezőtlen eredményeket hozó vizsgálatok után (4) az utóbbi időben közzétett vizsgálatok (SAPPHIRE, 22) már igen jó eredményekről számolnak be. A kezdeti összehasonlító tanulmányokban a magasabb szövődményarány a védőeszközök és a stent alkalmazás hiányával magyarázható, valamint azzal, hogy a CEA tanulmányokhoz képest a betegcsoportok sokkal nagyobb rizikójúak voltak. A CAVATAS vizsgálatban már nem volt lényeges eltérés a CEA és a CAS között, de mindkét beavatkozás viszonylag magas szövődménnyel járt (7). Az eredmények főleg a több rizikóval bíró betegek esetén kedvezőbbek a CAS csoportban. A SAPPHIRE egyértelműen jobb eredményeket hozott a CAS csoportban, főleg a tünetes, valamint a coronaria betegek és diabetesesek között (23).
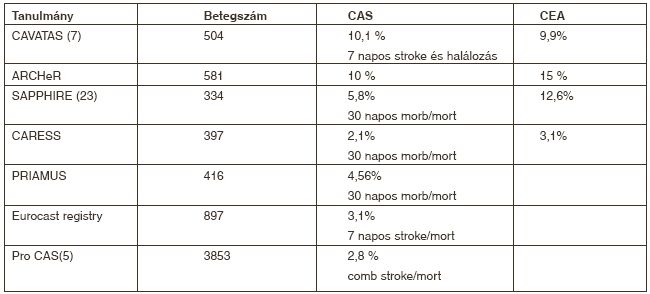
A Cochran review adatai alapján - összehasonlítva az egyre inkább teret foglaló endovascularis terápia (CAS) eredményeit a CEA-val - metaanalízis során megállapították, hogy a két eljárás hasonló eredményekkel jár a periprocedurális stroke és halál kockázatát, valamint a hosszú távú kimenetet tekintve is (a 30 napos halálozási és stroke esetén odds ratio 1,26, confidence interval [CI] 0.82-1.94) az 1 éves utánkövetésnél odds ratio 1,36, 95% [CI] 0.87-2.13). A védőeszközök alkalmazása azonban jelentősen tovább csökkentette a szövődmények számát a CAS csoportban (a 30 napos stroke vagy halálozást 5,3 - 10%-ról 1,8 - 5,2%-ra) (6, 24).
Előnye a műtéti megoldással szemben:
- nem igényel altatást,
- nincs perifériás idegsérülés,
- nincs metszés, és pl. haematoma lehetőség a nyakon,
- rövidebb a kórházi tartózkodás,
- magasan elhelyezkedő, hosszú, sebészileg nehezen hozzáférhető stenosis is ellátható,
- restenosisnál és fibromuscularis dysplasiánál is jól alkalmazható,
- a diagnosztikával egyszerre végezve gyorsabban kivitelezhető, megszervezhető.
Hátránya:
- több az embolisatiós szövődmény (gyakran néma területen) (21),
- a hosszú távú eredmények nem ismertek,
- a korábbi közlések alapján a restenosis arány gyakoribbnak tűnik,
- kontrasztanyag allergia stb.
Az akut elváltozások akut beavatkozást igényelnek, mint például:
- a carotis interna dissectiója a lumen instabilitása miatt,
- akut stroke, embolisatiós vagy hypoperfusiós eredettel,
- gravis stenosis, fluctuáló tünetekkel, hypoperfusió miatt,
- postoperatív akut reocclusió.
A megjelent közleményeknek azonban igen kis száma foglalkozik az akut tünetek esetén való alkalmazásával, és azok közül is leginkább a dissectio ellátását említik (20, 25), és általában csak esetismertetések. Két nagyobb tanulmány 17-23 beteg adatait ismerteti (8, 10, 12, 13, 14, 15). A stroke-ot szenvedett, 70-90% közötti szűkületes és csak gyógyszeresen kezelt betegekben az azonos oldali stroke rizikója 30 napon belül 3,3%, 3 éven belül, pedig 28,3%. Akut stroke esetén a carotis rekonstrukció időpontjának megválasztása fontos a várható szövődmények miatt, mint a hyperperfusió okozta intracerebralis vérzés (1, 16), agyoedema és a stroke rosszabbodás, illetve halál. A korai reperfusió csökkentheti ezen szövődmények előfordulását. Akut stroke esetén a thrombolysis és CAS kombinációja 56%-os eredményt hozhat, szemben a csak gyógyszeres kezelés 26%-ával (17, 19).
A neurológiai instabilitás mellett fokozza az akut beavatkozás rizikóját:
- a 80 év feletti kor,
- a coronaria betegség,
- súlyos neurológiai tünetek,
- oedema a CT-n,
- hosszú, multiplex stenosis,
- gyakorlatlan team,
- bradycardia hajlam, carotis sinus hyperaesthesia (9).
Az amúgy is nagy kockázatú betegcsoportban csak a következők megléte esetén tartjuk elvégezhetőnek a beavatkozást:
- megtartott tudatállapot,
- kis kiterjedésű infarctus,
- enyhe, vagy közepes neurológiai deficit
- 6 órán belüli kezelés,
- CAS és ha kell, thrombolysis a korai stádiumban,
- gyakorlott team,
- védőeszköz alkalmazása: 1. filter, 2. proximalis occlusio (MoMA).
Nagyfokú stenosis, vagy lágy plaque esetén a proximalis blokkolás (MoMa) alkalmazása javasolt a fokozott embolisatiós veszély kivédésére (21, 23, 24). A stenosis mértéke mellett az echolucens plaque-ok is fokozhatják az embolisatiós szövődmények számát (3, 18), amit az indikáció felállításánál mérlegelni kell. A döntést mindig egyedileg az adott esetre szabva kell meghozni. A megfelelően meghozott döntés és elvégzett beavatkozás hozhat csak kellő eredményt ebben a nagy kockázatú betegcsoportban.
Konklúzió
Akut esetekben javasoljuk a CAS választását a CEA-val szemben.
Majdnem mindig, ha nincs kontraindikációja, főleg a következő esetekben: fokozott rizikójú beteg, mint ISZB, hypertonia - (kisebb AMI, illetve hyperperfusiós syndroma veszély), ellenoldali carotis érintettség, occlusió - (rövidebb hypoperfusiós, illetve kirekesztési idő).
Az akut tünetek, halmozott TIA, vagy progresszív stroke esetén az azonnali - védőeszköz használatával végzett - percutan transluminalis stent angioplastica gyors és kedvező megoldásnak látszik.
Irodalom
- Abou-Chebl A., Yadav J.S., Reginelli J.P., et al.: Intracranial hemorrhage and hyperperfusion syndrome following carotid artery stenting: risk factors, prevention, and treatment. J. Am. Coll. Cardiol. May 5; 43(9): 1596-1601. (2004).
- Anzuini A., Briguori C., Roubin G.S., Rosanio S., Airoldi F., Carlino M., Pagnotta P., Di Mario C., Sheiban I., Magnani G., Jannello A., Melissano G., Chiesa R. and Colombo A.: Emergency stenting to treat neurological complications occurring after carotid endarterectomy. J. Am. Coll. Cardiol. Jun 15; 37(8): 2074-2079. (2001).
- Biasi G.M., Froio A., Diethrich E.B., Deleo G., Galimberti S., Mingazzini P., Nicolaides A.N., Griffin M., Raithel D., Reid D.B. and Valsecchi M.G.: Carotid Plaque Echolucency Increases the Risk of Stroke in Carotid Stenting: The Imaging in Carotid Angioplasty and Risk of Stroke (ICAROS) Study. Circulation, 110(6): 756-762. (2004).
- Carotid Angioplasty and Stenting With and Without Cerebral Protection: Clinical Alert From the Endarterectomy Versus Angioplasty in Patients With Symptomatic Severe Carotid Stenosis (EVA-3S) Trial Stroke, 35(1): e18-20. (2004).
- Theiss W.P., Hermanek K., Mathias R., Ahmadi L., Heuser F.-J., Hoffmann R., Kerner F., Leisch H., Sievert S., von Sommoggy and for the German Societies of Angiology and Radiology Pro- CAS: A Prospective Registry of Carotid Angioplasty and Stenting Stroke, 35(9): 2134-2139. (2004).
- Cremonesi C., Setacci A., Bignamini L., Bolognese F., Briganti G., Di Sciascio D., Inzitari G., Lanza L., Lupattelli S., Mangiafico C., Pratesi B., Reimers S., Ricci G, de Donato U., Ugolotti A., Zaninelli and Gensini G.F.: Carotid Artery Stenting: First Consensus Document of the ICCS-SPREAD Joint Committee Stroke, 37(9): 2400 - 2409. (2006).
- Endovascular versus surgical treatment in patients with carotid stenosis in the Carotid and Vertebral Artery Transluminal Angioplasty Study (CAVATAS): a randomised trial. Lancet, 2.357(9270): 1729-1737. (2001).
- Geisler B.S., Rother J., Kucinski T., Zeumer H., Eckert B.: Emergency carotid artery stenting in persistent hemodynamic deficit associated with severe carotid stenosis. Am. J. Neuroradiol. 26(3): 549-52. (2005).
- Gupta R., Horowitz M., Jovin T.G.: Haemodynamic instability after carotid artery angioplasty and stent placement: a review of literature. Neurosurg. Focus 18(1). E6. (2005).
- Hayashi K., Kitagawa N., Takahata H., Morikawa M., Yoshioka T., Shabani HK., Kitange G., Ochi M., Kaminogo M., Shibata S.: Endovascular treatment for cervical carotid artery stenosis presenting with progressing stroke: three case reports. [Review] [16 refs. Surg. Neurol. 58(2): 148-54. Discussion 154. (2002).
- Hobson R.W. 2nd, Howard V.J., Roubin G.S.: Credentialing of surgeons as interventionalists for carotid artery stenting: experience from the lead-in phase of CREST. J. Vasc. Surg. 40(5): 952- 957. (2004).
- Jovin T.G., Gupta R., Uchino K., Jungreis Ch.A., Wechsler L.R., Hammer M.D., Tayal A., Horowitz M.B.: Emergent Stenting of Extracranial Internal Carotid Artery Occlusion in Acute Stroke Has a High Revascularization Rate. Stroke, 36(11). 2426-2430. (2005).
- Kim S.H., Qureshi A.I., Levy E.I., Harel R.A., Siddiqui A.M., Hopkins L.N.: Emergency stent placement for symptomatic acute carotid artery occlusion after endarterectomy. Case report. J. Neurosurg. 101: 151-153. (
- Kim Y.S., Garami Z., Mikulik R., Molina C.A., Alexandrov A.V., CLOTBUST Collaborators: Early recanalization rates and clinical outcomes in patients with tandem internal carotid artery/middle cerebral artery occlusion and isolated middle cerebral artery occlusion. Stroke, 36: 869-871. (2005).
- Mori I.K.T., Izumoto H., Watanabe M., Majima K.: Emergency carotid artery stent placement in patients with acute ischemic stroke. Am. J. Neuroradiol. 26(5): 1249-58. (2005).
- Morrish W., Grahovac S., Douen A., Cheung G., Hu W., Farb R., Kalapos P., Wee R., Hudon M., Agbi C., Richard M.: Intracranial hemorrhage after stenting and angioplasty of extracranial carotid stenosis.[see comment] Comment in: AJNR Am. J. Neuroradiol. 23(3): 503-4. PMID: 11901031. (2002).
- Nedeltchev K., Brekenfeld C., Remonda L., Ozdoba C., Do D.D., Arnold M., Mattle H.P., Schroth G.: Internal carotid artery stent implantation in 25 patients with acute stroke: preliminary results. Radiology. 237(3): 1029-37. (2005).
- Reiter M., Bucek R., Effenberger I., Boltuch J., Lang W., Ahmdi R., Minar E., Schillinger M.: Plaque Echolucency Is Not Associated With the Risk of Stroke in Carotid Stenting. Stroke, 37(9): 2378-2380. (2006).
- Rochemont R.D., Sitzer M., Neumann-Haefelin T., Harmjanz A., Berkefeld J.: Endovascular recanalization of acute atherothrombotic carotid artery occlusion holds up progressive stroke. Neuroradiol. 46:583-586. (2004).
- Sbarigia E., Battocchio C., Panico M.A., Zaccagnini D., Salvatori F.M., Argentino C.: Endovascular management of acute carotid artery dissection with a waxing and waning neurological deficit. J. Endovascular. Therapy 10(1): 45-8. (2003).
- Vos J.A., van den Berg J.C., Ernst S.M.P.G., Suttorp M.J., Overtoom T.T.C., Mauser H.W., Vogels O.J.M., van Heesewijk H.P.M., Moll F.L., van der Graaf Y., Mali W.P.T. and Ackerstaff R.G.A.: Carotid Angioplasty and Stent Placement: Comparison of Transcranial Doppler US Data and Clinical Outcome with and without Filtering Cerebral Protection Devices in 509 Patients. Radiology, Febr 1, 234(2): 493-499. (2005).
- Yadav J., Wholey M., Kuntz R. et al.: Protected Carotid-Artery Stenting versus Endarterectomy in High-Risk Patients. N. Engl. J. Med. 351: 1493-150. (2004).
- Yadav J J.S.: Carotid stenting in high-risk patients: design and rationale of the SAPPHIRE trial. Cleve Clin. J. Med. 71. Suppl 1: S45-46. (2004).
- Zahn R., Ischinger T., Mark B., Gass S., Zeymer U., Schmalz W., Haerten K., Hauptmann K.E., von Leitner E.-R., Kasper W., Tebbe U., Senges J. and for the Arbeitsgemeinschaft Leitende Kardiologisch Embolic Protection Devices for Carotid Artery Stenting: Is There a Difference Between Filter and Distal Occlusive Devices? J. Am. Coll. Cardiol. 45(11): 1769-1774. ((2005).
- Zaidat O., Alexander M.J., Suarez J.I., Tarr R.W., Selman W.R., Enterline D.S., Smith T.P.: Early Carotid Artery Stenting and Angioplasty in Patients with Acute Ischemic Stroke [Clinical Studies] Neurosurgery. 55(6): 1237-1243. (2004).
Dr. Járányi Zsuzsanna
Ér- és Szívsebészeti Klinika
1122 Budapest, Városmajor u. 68.
Érbetegségek: 2007/1. 31-34. oldal