A műérrel végzett rekonstrukciós műtétek egyik ismert posztoperatív szövődménye a perigraft reakció, a késői, graft körüli folyadékgyülem. Betegünknél 26 évvel a PTFE graft segítségével végzett femoropoplitealis bypass műtétét követően, az áthidalás distalis végében, a térdizület mediális oldalán késői, krónikus gyulladás szövettani képét mutató perigraft reakció, folyadékgyülem alakult ki, mely valószínűleg a PTFE graft elégtelen beépülésének, illetve a térdmozgás krónikus irritatív hatásának a következménye. Ismertetett esetünk kapcsán a perigraft folyadékgyülemek típusait, szövettani jellegzetességeit, a pathogenesisben szerepet játszó faktorokat és a kezelés elveit tekintettük át.
Érbetegségek: 2006/4. 135-138. oldal
Bevezetés
A femoropoplitealis és cruralis érszakasz sebészetében rekonstrukciós lehetőséget kínál a desobliteratio (thrombendarteriectomia) direkt érvarrattal, vagy foltplasztikával, az áthidalás és az interpositio. Az utóbbi három rekonstrukciós típus esetén általában saját véna, vagy műanyag kerül felhasználásra. A műanyag lehet dacron, vagy teflon polimer (PTFE).
Kiterjedtebb megbetegedés, elzáródás esetén a legjobb módszer a femoropoplitealis, vagy femorocruralis vena saphena felhasználásával készített áthidalás. A legjobb hosszútávú eredményeket adja akár megfordított, akár in situ saphena bypass végzése esetén. Műeret csak a vena saphena hiánya (például varicectomia után), vagy alkalmatlansága esetén célszerű alkalmazni. Térd felett akár dacron, akár teflon, míg térd alá kerülő distalis anastomosis esetén a PTFE használható távolabbi nyitvamaradás reményében (13), a fogadó területen lehetőleg vénainterpositummal, vagy vénafoltra varrva az anastomosist (14). Műér alkalmazása esetén a távoli nyitvamaradás esélyei lényegesen rosszabbak, mint vena saphena felhasználásakor (3), illetve műér elzáródása gyakrabban okoz kritikus végtag ischaemiát (5) és gyakrabban igényel sürgető revaszkularizációt (9). Várható bypass-nyitvama radások 5 év után véna felhasználásával: 78-87%, PTFE supragenualis esetben: 67-83%, míg PTFE infragenualis helyzetben: 56-75% [14].
Korai és késői posztoperatív szövődményekről beszélhetünk. Az érsebészeti műtétek szövődményszintje magasabb, mint az általános sebészetben. Utóvérzés, korai reocclusio, szeptikus szövődmények miatt kerülhet sor reoperációra. Ugyanakkor az operált betegek 20-30%-ánál hónapokkal, évekkel, évtizedekkel később ismételt műtét válik szükségessé általában késői reocclusio, álaneurysma, késői fertőzés, illetve késői graft körüli folyadékgyülem miatt. Ez utóbbi lehet krónikus, steril perigraft seroma, valamint infekt folyadékgyülem. Az ilyen jellegű szervizműtétek, "redo" műtétek aránya egy adott érsebészeti osztály beteganyagában meghaladhatja a 10-15%- ot (12).
Esetismertetés
Az 53 éves férfibeteg anamnézisében 1969-ben a bal láb II-es és IV-es ujjának ablációja, illetve bal oldali lumbalis sympathectomia szerepel. Ekkor diagnosztizálták Buerger - kórját. 1971-ben jobb oldali lumbalis sympathectomia és bal oldali femoralis thrombendarteriectomia történt. 1979- ben a végtag keringésének javítása érdekében bal oldali femoropoplitealis bypass műtétet végeztek PTFE graft segítségével. A műtétet követően több alkalommal alakult ki a graft elzáródása, melynek kapcsán a képződött thrombus a proximalis anastomosison keresztül az arteria femoralisba beterjedve súlyosbította a panaszokat. Ezért 5 alkalommal elvégzett thrombendarteriectomiát követően, 1986-ban proximalisan a graft ligációját végezték el. Azóta érsebészeti műtétre nem került sor, dysbasiás panaszai jelenleg nincsenek, a végtag keringése kompenzált. Az utóbbi fél évben a térdhajlatban lassan növekedő, fájdalmatlan, jókora tojásnyi terime jelent meg, mely miatt képalkotó vizsgálatok történtek.
A bal térd MR vizsgálata (2005. 09. 19.) a térdízület medialis oldalán, a graft poplitealis végének környezetében orsó alakú, cranio-caudalis kiterjedésében 10-12 cm nagyságú, dorso-medial irányba előboltosuló terimét írt le, mely körbeveszi a graftot (1. ábra).
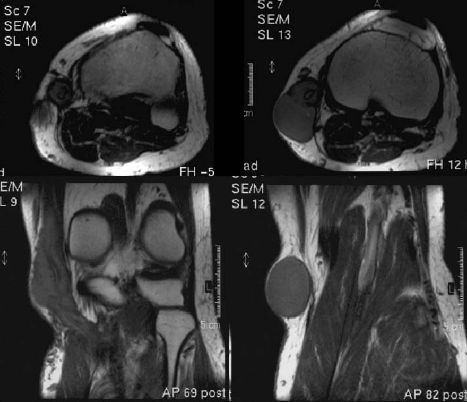
1. ábra. A bal térd MR vizsgálata a térd medialis oldalán perigraft reakciót igazolt a femoropopliteális PTFE graft distalis része körül.
Az MR-angiographia (2005. 10. 07.) szerint bal oldalon az arteria iliaca externa - arteria femoralis határterületében kaliber ingadozás van. Ebben a magasságban van a graft proximalis vége, melyben keringés nem észlelhető. A graft proximalis végén korábban ligatura történt, a képeken deformáltan ábrázolódik. A vélemény szerint a femoropoplitealis bypass proximalis végén elzáródott, a graftban aktív keringés nem mutatható ki.
A műtétnél (2005. 11. 07.) a térd medialis oldalán vezetett metszésből került feltárásra a körülbelül 6 cm-es fluktuáló terime, melynek megnyitásakor abból zöldes, megtört váladék ürült. Az üreg közepén a 26 évvel ezelőtt beültetett PTFE graft volt látható (2. ábra).
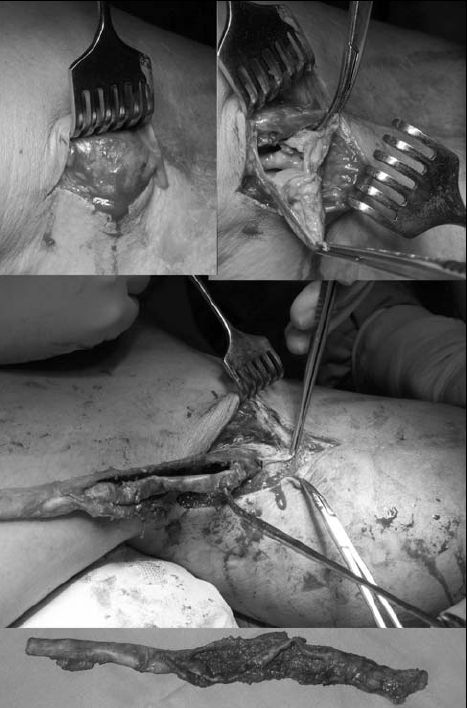
2. ábra. A femoropoplitealis PTFE graft distalis végében 26 évvel a műtét után kialakult késői perigraft folyadékgyülem sebészi feltárása.
A graft distalis harmadát egészen a poplitea anastomosisig sarjszövetes hüvely vette körbe. Maga az anastomosis intact volt. A comb középső harmadában explorálva a graftot már ép viszonyok voltak láthatók, ezért csak ettől distalisan került - drain visszahagyása mellett - a graft és a sarjszövettel teli hüvely eltávolításra.
A posztoperatív szak eseménytelenül zajlott, a sebgyógyulás szövődménymentes volt.
A szövettan a graft körül krónikus gyulladásos reakciót, hegesedést, helyenként lymphocytás beszűrődést véleményezett.
Megbeszélés
Műér beültetése esetén jól ismert szövődmény a krónikus perigraft seroma (CPS) képződése, mely tiszta, steril folyadékgyülem nonsecretoricus, fibrosus pseudomembrannal körülvéve. A folyadék biokémiai, illetve elektroforetikus analízis alapján szérum. Hisztopatológiai szempontból a graft szegényesen inkorporált a környező szövetbe, felszínét degenerált fibrin-protein mátrixból álló fibrosus réteg, illetve éretlen fibroblastok borítják. Sem akut, sem krónikus gyulladás jelei nem jellemzőek. A pseudomembran nonsecretoricus sejtjei főként fibroblastok (6). A krónikus perigraft seroma általában a graft localis defektusa következtében jön létre. Nagyobb folyadékgyülemeknek localis discomfort, vagy akár graftocclusio is lehet a következménye (7). A perigraft seroma pathogenesise összefüggésbe hozható humoralis fibroblast inhibitornak a perigraft fibroblastok érését és proliferációját gátló hatásával, mely szegényes graft beépülést eredményez. Valószínűleg maga a graft indukálja a szervezet inhibitor termelését (1). Mindezidáig azonban ezen aszeptikus, késői komplikáció pathogenesise tisztázatlan. Számos faktor szerepe felmerült. Így például a graftot körülvevő szövetek fiziko-kémiai irritációja, mechanikai trauma (a graft folyamatos mozgása a szöveti ágyban, vagy esetleg elégtelen szöveti fixatio okozta túl nagy rés a műér körül), látens, vagy manifeszt renalis insufficiencia szintén exsudatiót eredményezhet a graft körül. A seroma, illetve a pseudomembran, valamint az érintett graftszakasz részleges, vagy teljes eltávolítása és más típusú műérrel történő helyettesítése (92%-os gyógyulási ráta (6) kínálja a végleges gyógyulás legjobb esélyét (6, 18). A perigraft seroma ismételt punkciója magában hordozza a másodlagos fertőződés veszélyét, illetve nem jelent definitív megoldást (18). Azonban más szerzők szerint idősebb, nagy rizikójú betegeknél körültekintő várakozás mellett alkalmanként elérhető a resolutio többszöri aspiratio segítségével, vagy anélkül (6).
A folyadékgyülem lehet infekt is. Rettegett posztoperatív szövődmény a graft fertőződése. A szeptikus szövődmények mértéke viszonylag magas (2-6%), melynek oka lehet az eleve károsodott vérellátás, a nagyobb feltárás igénye, meglévő gangraena és önmagában az idegen anyag beültetésének ténye. A műér fertőződése kialakulhat korán (általában az első hónapon belül), illetve későn, amikor a szervezetben egy meglévő gócból haematogen, vagy lymphogen úton gyulladás alakul ki a már gyógyult területen (12). A beültetett graft a műtét után akár sok-sok évvel később is locus minoris resistentiaeként viselkedve fertőződhet (14). A fertőzés az anastomosist "szétrágva" infekt álaneurysmát (16), akár az életet is veszélyeztető szeptikus vérzést, a graft elzáródását (10, 14), infekt folyadékgyülemet, váladékozó sipolyt, gócként szerepelve szeptikus mikroembolizációt idézhet elő. Esettanulmány számol be egy infekt femoralis álaneurysmáról, mely purulens térdízületi arthritist és a láb talpi felszínének multiplex kis kiterjedésű nekrotikus lézióit idézte elő (2). A graft fertőződése a fibroblastok növekedésének gátlása révén a graft szöveti integrációjának zavarát, infekt perigraft folyadékgyülemet eredményezhet (8).
Amint látható, a szeptikus szövődmény képes előidézni a bevezetőben említett többi szövődményt is. Ezáltal a graftot érintő fertőzések végső soron általában a műér eltávolítását teszik szükségessé még akkor is, ha ezzel a kívánt vérellátási többletet is megszüntetjük.
A graft fertőződése esetén megkísérelhető annak megtartása, ha az nyitva van, az anastomosis intakt és a beteg nem szeptikus. A graft anyagát tekintve megkísérelhető annak megőrzése saját véna, illetve PTFE esetén, de nem tanácsos, ha anyaga Dacron. Thrombotizált infekt graft, vérzés, szisztémás szepszis esetén a graft eltávolítása kötelező [15]. A terület drenálása, illetve széles spektrumú antibiotikus kezelés bevezetése elengedhetetlen. A keringés műtéti helyreállítása csak végtagmentési indikációval jön szóba, lehetőleg saját véna felhasználásával, extraanatomikusan vezetett bypass képzésével (14). Tanulmány bizonyítja végtag-fenyegető ischemia esetén az extraanatomikusan vezetett, az infekt területet megkerülő rekonstrukció hatékonyságát (4). Infekt artériás graftok esetén azok komplett eltávolítása és autogén anyaggal végzett revaszkularizáció, vagy extraanatomikusan vezetett bypass képzése helyett bizonyos esetekben megkísérelhető a fertőzött műér részleges eltávolítása és annak új PTFE szegment segítségével történő pótlása, mely egyszerűsíti a kezelést és továbbra is biztosítja a végtagrész keringését (11).
Ami a szövődmények diagnosztikáját illeti, elmondható, hogy graft occlusio során elégséges az angiographia elvégzése, amennyiben nincs gyanú infekcióra, vérzésre, pseudoaneurysmára, illetve perigraft reakcióra. Ellenkező esetben CT (17), illetve egyéb képalkotó vizsgálatok, mint UH, MR elvégzése szükséges.
Ismertetett esetünk jól példázza az érpótlás kapcsán előforduló lehetséges posztoperatív szövődmények közül a műér elzáródását, illetve a graft körüli folyadékgyülem kialakulását. Betegünknél a femoropolitealis PTFE bypass műtétet követően a lehetséges szövődmények közül találkoztunk reocclusióval, mely miatt több alkalommal került sor ismételt műtétre, illetve 26 évvel a graft behelyezését követőn annak distalis végében késői, krónikus gyulladás szövettani képét mutató perigraft reakció, folyadékgyülem alakult ki, mely valószínűleg a PTFE graft elégtelen beépülésének, illetve a térdmozgás krónikus irritatív hatásának a következménye. Tekintettel arra, hogy a végtag keringése a graft proximalis végének régebb óta történt ligaturája, a graft aktív keringésének hiánya mellett is kompenzált volt, további revaszkularizációra nem került sor.
Irodalom
- Ahn, S. S., Machleder, H. I., Gupta, R., Moore, W. S.: Perigraft seroma: clinical, histologic, and serologic correlates. Am. J. Surg., 154:173-8. (1987)
- Arvanitis, D. P, Dervisis K. I., Georgopoulos, S. H., Weiher, U. E, Argeitis, V. P.: Purulent arthritis of the knee joint and septic microembolism of the foot as postoperative complications of an infected femoral anastomosis aneurysm. Vasa, 30:129-31. (2001)
- Ballotta, E., Renon, L., Toffano, M., Da Giau, G.: Prospective randomized study on bilateral above-knee femoropopliteal revascularization: Polytetrafluoroethylene graft versus reversed saphenous vein. J. Vasc. Surg., 38:1051-5. (2003)
- Baxter, B. T., Mesh, C. L., McGee, G. S., McCarthy, W. J., Pearce, W. H., Flinn, W. R., Yao, J. S.: Limb-threatening ischemia complicated by perigenicular infection. J. Surg. Res., 54:163-7. (1993)
- Berglund, J., Bjorck, M., Elfstrom, J.: SWEDVASC Femoropopliteal Study Group.: Long-term results of above knee femoro-popliteal bypass depend on indication for surgery and graft-material. Eur. J. Vasc. Endovasc. Surg., 29:412-8. (2005)
- Blumenberg, R. M., Gelfand, M. L., Dale, W. A.: Perigraft seromas complicating arterial grafts. Surgery, 97:194-204. (1985)
- Borrero, E., Doscher, W.: Chronic perigraft seromas in PTFE grafts. J. Cardiovasc. Surg. (Torino), 29:46-9. (1988)
- Henke, P. K., Bergamini, T. M., Watson, A. L., Brittian, K. R., Powell, D. W., Peyton, J. C.: Bacterial products primarily mediate fibroblast inhibition in biomaterial infection. J. Surg. Res., 74:17-22. (1998)
- Jackson, M.R., Belott, T. P., Dickason, T., Kaiser, W. J., Modrall, J. G., Valentine, R. J., Clagett, G. P.: The consequences of a failed femoropopliteal bypass grafting: comparison of saphenous vein and PTFE grafts. J Vasc Surg., 32:498- 504;504-5. (2000)
- Littmann I., Lakner G.: Érműtétekkel kapcsolatos szövődmények. In.: Sebészeti műtéttan, szerk.: Littmann I., Berentey Gy. Medicina, Budapest, 1988. 716-19.
- Miller, J. H.: Partial replacement of an infected arterial graft by a new prosthetic polytetrafluoroethylene segment: a new therapeutic option. J Vasc Surg. 17:546-58. (1993)
- Nemes A.: Az artériasebészet szövődményei. In: Sebészet, szerk.: Gaál Cs. Medicina, Budapest, 1999. 784-5.
- Nemes A.: Femoropoplitealis és cruralis érszakasz sebészete. In.: Sebészet, szerk.: Gaál Cs. Medicina, Budapest, 1999. 776-7.
- Nemes A.: Perifériás verőér-megbetegedések. In.: Sebészeti útmutató 2001. MEDITION, 129-36.
- Piano, G.: Infections in lower extremity vascular grafts. Surg. Clin. North Am., 75:799-809. (1995)
- Seabrook, G. R., Schmitt, D. D., Bandyk, D. F., Edmiston, C. E., Krepel, C. J., Towne, J. B.: Anastomotic femoral pseudoaneurysm: an investigation of occult infection as an etiologic factor. J. Vasc. Surg., 11:629-34. (1990)
- Vogelzang, R. L., Limpert, J. D., Yao, J. S.: Detection of prosthetic vascular complications: comparison of CT and angiography. AJR, Am. J. Roentgenol., 148:819-23. (1987)
- Vollmar, J. F., Guldner, N. W., Mohr, W., Paes, E.: Perigraftreaction after implantation of vascular prostheses. Pathogenesis, clinical picture and treatment. Int. Angiol., 6:287-93. (1987)
Dr. Papp Róbert
Pécsi Tudományegyetem, OEC
Általános Orvostudományi Kar, Sebészeti Klinika
7624 Pécs, Ifjúság u. 13.
Érbetegségek: 2006/4. 135-138. oldal