A krónikus nyiroködéma szövődményeként észlelt és értékelhető tüneteket minden esetben figyelemfelkeltő jelzésként kell értékelni. A szövődmények jelentkezhetnek bőrbetegségek vagy általános tünetek formájában, amelyek a nyiroködéma megfelelő kezelése esetén meggyógyíthatlak, reverzibilisek.
Amennyiben a nyiroködémát nem kezelik, az ödéma súlyosbodásával olyan tünetek alakulhalnak ki, amelyek a kezelés ellenére sem gyógyíthatók - irreverzibilisek. Azért fontos a szövődmények ismerete, hogy azokat megelőzhessük, és időben kezelhessük.
A kezeletlen krónikus nyiroködémában kialakult szövődmények jelentősége:
- A szövődmények kialakulása egy ördögi kört produkál azáltal, hogy a nyirokkeringés további megterhelésével súlyosbítja a fennálló ödémát.
- Szenvedést, megterhelést jelentenek a betegnek (láz, fájdalom).
- Ujabb "önálló kórképeket" alakítanak ki az ödémás végtagon (ekcéma, myeosis, angiomák).
- Új fertőzési kapukat alakítanak ki, és az ödémás végtag veszélyeztetettsége ezzel fokozódik (nyirok-fisztula, papillomatózis, hyperkeratózis).
- A szövődmények olyan tünetekkel járhatnak, melyek rontják a beteg beilleszkedési lehetőségét a napi életbe (nyirokfisztula, odorózus bőrtünetek).
- A malignus angiomatózus tumorok az életet veszélyeztetik.
- A szövődmények, melyek kórházi kezelést igényelnek (erysipelas, nedvedző ekcémák, tumorok) növelik a kezelési költségeket.
Érbetegségek: 1994/2. 23-27. oldal
KULCSSZAVAK
lymphoedema, szövődmények, therapia
Az ödéma klinikai értelemben egy látható és tapintható tünet - és nem diagnózis. Az ödéma mint meghatározás tehát csak azt jelenti, hogy folyadék szaporodott fel a sejteken belüli vagy kívüli térben.
Az ödémák fehérjeszegény és fehérjedús formákra oszthatók fel. Ezen cikkben csak a fehérjedús ödémaformáról beszélünk, amikor az ödémafolyadék fehérjetartalma két gramm% felett van. Valamennyi ödémaformánál - kardiá- lis-ödéma, hypalbuminémiás ödéma stb. - megállapítható, hogy a kiváltó ok különböző, de az ödéma végső oka a nyirokérrendszer működési elégtelensége."
A valódi nyiroködéma nem ritka betegség. A primer nyiroködéma szubklinikus formában nők körpben 12,4%-ban, férfiak körében 1,8%-ban bizonyítható. A secunder nyirok-ödéma leggyakoribb oka a radikális tumor műtét, és irradiáció. Például a mellrák sebészi és radiológiai kezelése után a betegek 42%-ánál alakul ki secunder nyiroködéma a felső végtagon. A kismedencei tumor radikális operációinál pedig a nyiroködéma kialakulásának a lehetősége mintegy 70% [7], A különböző szövődmények változó gyakorisággal alakulnak ki a krónikus nyirok-ödéma talaján, pl. az erysipelas igen gyakran (60%), míg az angiosarcoma rendkívül ritkán (0,1% alatt).
A lymphológia elhanyagolt szakterülete az orvostudománynak, ezért a gyakorló orvos számára talán nem. szükségtelen, hogy egy tervezett cikksorozatban bemutatásra kerüljenek a lymphológia legfontosabb fejezetei. Rendhagyó módon a cikksorozatot nem a nyirokerek anatómiájának, fiziológiájának és pathofiziológiájának a bemutatásával kezdem, hanem a krónikus nyiroködéma szövődményeinek az ismertetésével.
Nyiroködéma szövődményeként értékelhetők azok a klinikai tünetek és kórképek, amelyeknek kialakulása a nyiroködémával, mint elsődleges betegséggel bizonyíthatóan összefüggésbe hozhatók.
A krónikus nyiroködéma szövődményeinek jelentősége többoldalú. A szövődmények a nyiroködémás betegnek további szenvedést, orvosi, esetleg kórházi kezelést jelentenek, általában költséges, hosszantartó orvosi beavatkozásokat és gyógyszeres kezelést tesznek szükségessé. A szövődmények minden esetben tovább rontják a nyirokkeringést és ezáltal fokozzák a nyiroködémát. Ezzel a körforgással a beteg egyre súlyosabb helyzetbe kerül, a nyiroködéma stádiuma romlik. A szövődmények ismerete tehát szükséges, hogy korai felismerésükkel a kezelést időben elkezdhessük és a súlyos szövődmények kialakulását megakadályozhassuk.
A különböző típusú szövődmények gyakoriságáról nincs adatunk. Ilyen irányú felmérések sajnálatos módon azért nem készülhetnek, mert a lymphoedémás betegek még ma is tájékozatlanok betegségük természetéről. Általában abban a tévhitben élnek, hogy a nyiroködéma kezelhetetlen, azzal együtt kell élnünk, és ezért nem fordulnak orvoshoz.
A leggyakoribb szövődmények: Tájékozódásul olyan adatokat ismertetünk, amelyek külföldi szerzők statisztikai értékelésében jelentek meg.
- Erysipelas: 65%.
- Ekzema: 80%.
- Mycosisok: 60%.
- Hyperkeratosis: 70%.
- Papillomatosis cutis lymphostatica: 80%.
- Nyirokfisztula: 40%.
- Pleuralis és/vagy abdominalis nyirokgyülem: 0,1%.
- Haemangio-lymphangioma: 40%.
- Pseudo-Kaposi féle sarcoma: 20-30%.
- Lymphangiectasia: 40%.
- Sárga-köröm: 0,1%.
- Haemangio-Lymphangiosarcoma (Stewart-Treves Syndroma): 0,1%.
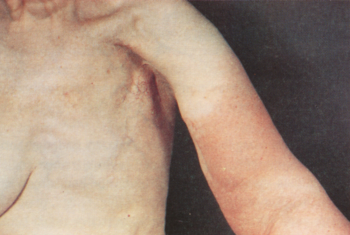
1. ábra
Secunder nyiroködéma a bal karon. Erysipelas, lángnyelvszerű erythema, narancshéj tünet.
- Erysipelas: Gyakori szövődmény. Nem ritka, hogy nemcsak streptococcusok, hanem staphylococcus és Gramnegatív kórokozók is részt vesznek a folyamat kiváltásában. A betegség hirtelen kezdődik, hidegrázás, magas láz kíséretében. A gyakran más okból már gyulladt, ekcémás bőrön az erysipelas korai felismerése nehéz vagy lehetetlen (1. kép).
A krónikus nyiroködéma által kialakított helyi immundeficiencia miatt gyakran manifesztálódik haemorrhagiás, bullosus, gangrenózus kórforma. A nyirokpangás és a krónikus cellulitis miatt az erysipelas recidivál.
Kezelés: Folyamatban lévő fiziotherápia felfüggesztése, megfelelő dózisban penicillin. A kompressziós pólyák alkalmazása folytatandó. Atípusos kórlefolyás esetén széles spektrumú antibiotikum parenteriálisan, Gram-pozitív és Gram-negatív kórokozók ellen is. - Ekzema: változó klinikai intenzitással szinte minden nyiroködémás betegnél kialakul. Ennek az az oka, hogy az elégtelen nyirokkeringés miatt a bőrfelszín pH-ja, mikrofló- rája megváltozik, csökken a védőlipid réteg, károsodottak a hámsejtek, így könnyen kialakul dermatitis és ekzema. A mikrobás ekzemához társuló pyodermák (impetigo) súlyosbítják az állapotot.
Kezelés: Bőrápolás, megfelelő pH-jú szappanokkal és externákkal. Steroid tartalmú krémek, agresszív külső kezelések kerülendők. - Mycosisok: Interdigitális mycosis az alsó végtagon, változó intenzitással, valamennyi krónikus nyiroködémás betegnél előfordulhat.
Nemcsak a Trichophyton és Candida speciesek okozhatják az eróziókat, hanem igen gyakran bakteriális fértőzés is társul a folyamathoz. Ilyenkor a tünetek hirtelen féllángolnak, odorózussá válnak, a gombaellenes kezelés önmagában elégtelennek bizonyul, vagy rontja a folyamatot.
Az interdigitális eróziók az erysipelasban fertőzési kapuként szerepelnek.
Kezelés:
A lábujjak izolálása, dezinficiens hintőporok alkalmazása, a lábbelik fertőtlenítése, tünetek esetén antimycoticus kezelés, ami bakteriális társfertőzés esetén baktériumellenes kezeléssel egészítendő ki. - Hyperkeratosis: Elsősorban a mechanikus irritációnak kitett helyeken jelenik meg (sarok, talpélek, lábujjak összefekvő területei), de kialakulhat szabad bőrfelszíneken is.
A nyomásnak kitett területeken clavusra emlékeztető, fájdalmas, nehezen leválasztható hyperkeratotikus masszák fejlődnek ki. A jelenségnek az a magyarázata, hogy a rossz vérellátású, ödémás hámsejtek elszarusodása kóros. A hyperkeratosis a bőridegek nyomása következtében a járást fájdalmassá teszi, ezáltal az amúgyis korlátozott mozgás tovább szűkül. A szabad bőrfelszíneken kialakuló nagylemezes para-hyperkeratosis a napi tisztálkodással nem távozik el. A szarulemezek alatt megrekedt vegyianyagok irritatív dermatitist, a mikrobák pyodermát, mycosist okoznak és az erysipelas kialakulásában behatolási kaput jelentenek. Kezelés:
Óvatos és folyamatos kémiai szaruoldás, mert az erőltetett szaruleválasztás nem kívánt gyulladáshoz vezet. A clavusok sebészi eltávolítása ellenjavallt. - Papillomatosis: A különböző nagyságú növedékek papillomatozussá teszik a bőrfelszínt. Kialakulásának az a magyarázata, hogy a krónikus nyiroködémát jellemző gyulladásban a felszabaduló mediátorok, a különböző növekedési faktorok, a fehérjedús szövetfolyadék a vér és nyirokerek proliferációját és a hámsejtek burjánzását okozzák (2. kép).
Szövettani vizsgálattal látható, hogy a kiszélesedett hám alatt a papillomatózus növedék gerincében van a tágult, kanyargós nyirokér, a kötőszövet ödémás, megnövekedett mennyiségű degenerált kötőszöveti rost veszi körül a bimbószerű vérér kezdeményeket [4].
A papillák közötti mély árkok baktérium és gombarezervoárok. Ezért az állapot erysipelas, pyodermák kiindulási forrása lehet.
A macerált bőr, a mikrobák lebontási termékei rendkívül bűzössé teszik az elváltozást, ami a beteg társadalmi beilleszkedését lehetetlenné teheti.
Kezelés: Komplex konzervatív kezelés az ödémamentesítés érdekében. Egyedi elbírálás alapján a szövetmassza műtéti eltávolítása is szóbajön. - Nyirokfisztula: Akkor alakul ki, ha a nyirokpangás következtében a bór alatt nyirokkal telt, endothellel bélelt ciszternák jönnek létre, amelyek felett a nyomás hatására az elvékonyodott bór megnyílik (3. kép). A fisztulán keresztül így állandó nyirokcsorgás alakul ki [9], A fisztula két fő veszélye az állandó fehérjevesztés, az elcsorgó fehérjedús nyirok következtében, valamint a fisztula nyílásán keresztüli fertőzés veszélye.
Kezelés:
A konzervatív ödémamentesítő kezelés hatására a fisztula spontán záródhat, miután a ciszterna a centrum felé kiürül. Szükség esetén a ciszterna zárása elektromos koagulációval történhet.
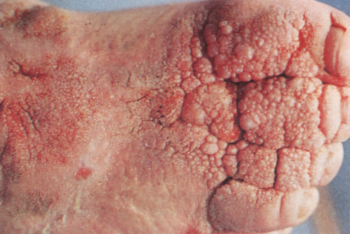
2. ábra
Papillomatosis cutis lymphostatica. Három évtizede fennálló primer nyiroködéma. A papillák közötti árkokban megtelepedett mikrobák kiinduási kaput jelentenek az erysipelashoz.

3. ábra
Nyirokfisztula a lábszáron. Két évtizede fennálló primer nyiroködéma. Subcutan nyirokciszternából a bőrfisztulán át ürülő nyirok jelentős fehérjeveszteséget jelent.
- Pleurális és abdominális nyirokgyiilem: Ritka szövődmény. Primer nyirokelfolyási zavar esetén is kialakulhat, de secunder módon is megjelenhet mellkasi vagy hasi térszűkí- tő folyamat következtében [5], Kezelés:
Pontos diagnózis, cytológia, a nyirokkeringési zavar tisztázása. - Lymphcingiectasia: gyakori szövődmény. Annak következtében alakul ki, hogy a nyirokelfolyási zavar miatt a dermális kollektorok és iniciális nyirokerek a visszatelődés következtében kitágulnak.
A tágult nyirokűrök felett a bőr sima, fénylő. A cisztózus képletek a bőr felszínén félgömbszerűen előemelkednek, secunder nyiroködémában gyakoribbak, mint primer nyiroködémában [6, 8], Szövettani vizsgálattal jól felismerhetőek az endothel bélésű kavernózus nyirokjáratok. Endothel sejt atípia nincs. Perivascularis sejtek (pericyták, myofibroblas- tok) nem szaporodtak fel. Gyulladásos sejtelemek nincsenek.
Kezelés: Komplex konzervatív nyiroködéma ellenes kezelés. - Haemangio-lymphangioma: Kialakulásában azok az angiogén faktorok játszanak szerepet, amelyek a nyiroködémás kötőszövetet jellemző krónikus gyulladásban termelődnek.
A gyulladás során képződött szabadgyökök, a leukocyták degranulálódása és a lymphocyták aktiválódása következtében a felszabaduló növekedési faktorok és cytokinek sejt-proliferációt előidéző és angiogenetikus hatása ismert [2, 3]. A krónikus nyiroködémás végtagon a lymphangiomák a bőrből kiemelkedő tömött tapintatú tumorok formájában jelennek meg. A néhány mm-től 1-2 cm nagyságú tumorok bőrszínűek, a tumort borító megvastagodott bőr enyhén keratotikus [1].
Szövettani vizsgálattal láthatók a duzzadt endothel borítású vérér-bimbók, labirintusszerű nyirokjáratok, angiolymphatikus shuntök. A duzzadt, lumenbe domborodó endothel sejteket orsó alakú, esetenként több rétegű, pericyta-burok veszi körül, extravazális vörös vérsejtek ritkán láthatók, elvétve, igen mérsékelt kerek sejtes beszűrődés van. Atípia nincs, oszló sejtalakok ritkák.
Kezelés: Komplex konzervatív nyiroködéma ellenes kezelés, egyedi esetekben a pedunkulált tumorok sebészi eltávolítása szóba jön. - Pseudo-Kaposiféle sarcoma: A nyiroködémás végtagon megjelenő vörösesbarna színű, 0,5-1,5 cm nagyságú félgömbszerű tumorok, Kaposi-féle sarcomára emlékeztetnek [10]. Klinikailag általában jellemző, hogy a tumorokat fedő, elvékonyodott bőr rupturája következtében vörösvérsejttel festenyzett nyirokcsorgás látható. A haemangio-lymphangiomatozus burjánzás a krónikus nyiroködémában képződött angiogén faktorok hatására alakul ki [3]. Szövettani vizsgálattal a bőr nyirok-, és vérereinek megszaporodása, endothel proliferáció észlelhető. A Kaposi-féle sarcomát jellemző hasadékszerű vérűrök, az endothel sejtek és a megszaporodott számú pericyták poly- morfiája hiányzik. Oszló sejtalak rendkívül ritka, elvétve láthatók extravazális vörösvérsejtek. A perivascularis gyulladásos infiltrátum igen mérsékelt. Prognózisa jó, ha a nyirok-ödémát kezelik.
Kezelés: Komplex konzervatív nyiroködéma ellenes kezelés.

4. ábra
Haemangio-lymphangiosarcoma(Stewart-Treves syndroma) 25 éve fennálló primér nyiroködéma talaján kialakult malignus daganat, inkurabilis.
- Haemangio-lymphangiosarcoma: (Stewart-Treves syndroma)
A kórképet Stewart és Treves mastectomiát követő krónikus lymphödémában írták le [11, 12], Ismertek olyan primer nyiroködémás esetek is, melyekben az igen rossz prognózisú malignus tumor kialakult [13]. Az érintett végtagon megjelenő tumorok gyorsan növekednek, az exophyta növedékeket gyors kifekélyesedés jellemzi [4. kép]. Szövettanilag a tumort alkotó kerek, ovális, polimorf tumor sejtek szolid tömeget alkothatnak, vagy alveoláris struktúrákat, vascularis kötegeket utánozhatnak. A nagyfokú polymorfia mellett számos oszló alak és argyrophil rostozat felszaporodása jellemző.
Kezelés:
A tumor incurabilis, 1-2 év alatt lethalis kimenetelű.
Irodalom
- Allen, E. V., Barker, N. W. and E. A. Hities Jr.: Peripheral vascular diseases. W. B. Saunders Company, Philadelphia, p. 444. (1955)
- Bradley, J. R., D. R. Johnson and J. S. Pober: Endothelial activation by hydrogen peroxide. Am. J. Pathol. 142 1958-1609. (1993)
- Daróczy, J.: Angiomatous tumors in chronic Lymphedema. 14th International Congress of Lymphology. Szept. 20-26.. Washington, D. C. Congress Anstracts. (1993)
- el-Gammal, S., Schulz-Ehrenburg, U. et al.: Veranderungen der peripheren Lymphstrombahn bei Papillomatosis cutis lymphostatica. Phlebol. 22: 148-55. (1993)
- Emberson, P. A.: Yellow nails, Lymphoedema, and pleural efflusions. Thorax, 21: 247-53. (1993)
- Fisher, A, M. Orkin: Acquired Lymphangioma (Lymphangiectasis). Arch. Derm. 101: 230-4. (1970)
- Földi, M. und S. Kubik: Lehrbuch der Lymphologie. Gustav Fisher Verlag, Stuttgart-Jena-New York, p. 229-245. (1991)
- Heuvel, N. V., Stolz, E. and Notowicz, A.: Lymphangiectases of the vulva in a patient with lymph node tuberculosis. Int. J. Dermatol. 18: 65-66. (1979)
- Johnson, W. T.: Cutaneous chylous reflux. Arch. Dermatol. 115: 464-66. (1979)
- Landthaler, M., Langehenke, H. et al: Akroangiodermatitis Mali (pseudo-Kaposi) an gelahmten Beinen. Hautarzt, 39: 304-307. (1988)
- Marsch, W. Ch.: Das Stewart-Treves-Syndrom: ein Hemangiosarkom bei chronischem Lymphödem: Hautarzt, 38: 82-87. (1987)
- 1Slewart, F. W. and Treves, N.: Lymphangiosarcoma in postmastectomy lymphedema: A report of six cases in elephantiasis chirurgica. Cancer, 1: 64-68. (1948)
- Wendt, T., H. Kietmann et al: Progressives Lymphangiokeratom und Angiosarkom (Stewart-Treves Syndrom) bei kongenitalem Lymphödem. Hautarzt, 39: 155-160. (1988)
Dr. Daróczy Judit
Kun utcai Kórház, 1081 Bp., Kun u. 4.
Érbetegségek: 1994/2. 23-27. oldal