A carotis endarterectomia a stroke megelőzésében széles körben elfogadott és alkalmazott műtéti eljárás, azonban létjogosultsága az akut cerebrovaszkularis elégtelenség kezelésében vitatott. A "penumbra" koncepció bevezetésével, valamint az új neuroradiológiai képalkotó eljárások (2D-TCD, CT, MRI) elterjedésével bővültek az agy ischaemiáról szerzett ismereteink. Ennek köszönhetően néhány szerző figyelme újra a stroke műtéti kezelésére irányult, akut carotis rekonstrukciót javasolnak progreszív stroke képében jelentkező instabil érelváltozások (szubtotális elzáródás, disszekció, lebegő thrombus, kifekélyesedett plakk) esetén.
A szerzők 1991-97 között 24 megtartott tudatú, progresszív neurológiai tüneteket mutató betegnél összesen 25 sürgős helyreállító érműtétet végeztek. A betegek felvételekor haladéktalanul sor került az ideggyógyászati, carotis duplex scan, érsebészeti és CT vizsgálatra. A CT egyetlen esetben sem mutatott vérzéses kórképet, 2 betegnél azonban friss iszkémiás elváltozást igazolt. 17 műtétre a non invazív diagnosztika alapján, angiográfía nélkül került sor. A sürgős beavatkozást 1 esetben bifurcatio embolia, 1 ízben trauma, 15 alkalommal kritikus sztenózis, 5 esetben korai posztoperatív és 3 betegnél az angiográfía után fellépő carotis thromltózis tette szükségessé.
Valamennyi beavatkozásra intraluminalis shunt védelmében került sor. A szerzők ismertetik az általuk alkalmazott műtéti eljárásokat. Az operált 24 betegből 21 tünetei egészen vagy csaknem teljesen megszűntek, 1 páciens maradt hemiplégiás, egy állapota rosszabbodott és 1 beteg lialt meg a beavatkozást követően. A posztoperatív CT egyetlen esetben sem írt le friss eltérést vagy vérzéses transzformációt. A szerzők véleménye szerint, válogatott esetekben a progresszív stroke képében jelentkező érelváltozások sürgős műtéti kezelése indokolt és jó eredménnyel végezhető.
A közlemény az 1997. évi Keszthelyi Angiológiai Napokon elnyerte a Magyar Angiológiai és Érsebészeti Társaság I. díját.
Érbetegségek: 1998/2. 55-68. oldal
KULCSSZAVAK
carotis, progresszív stroke, crescendo TIA, endarter ectomia
Bevezetés
A carotis endarteriectomia negyven éve elfogadott, az agyi és retinalis ischaemiás laesiók kezelésében széles körben alkalmazott érsebészeti beavatkozás. Az utóbbi évek nagy randomizált nemzetközi vizsgálatai (NASCET, Casanova, ECST, ACAS) pontosan kijelölték helyét és szerepét a cerebrovaszkuláris betegségek másodlagos megelőzésében. Továbbra is ellentmondásos maradt azonban tünetképző, operálható érelváltozás mellett e műtéti eljárás alkalmazásának létjogosultsága a stroke akut fázisában, progresszív neurológiai tünetek esetén. Átfogó, randomizált, nagy beteganyagot felvonultató tanulmány e témában sem a nemzetközi, sem a hazai irodalomban nem lelhető fel. Az olvasható sporadikus közlemények hasonló arányban számolnak be sikerekről és kudarcokról. Az ischaemiás agyi infarktus akut reperfúziója okozta vérzéses szövődményektől való félelem miatt a hazai érsebészek között elfogadott nézet, hogy akut stroke állapotában a carotis endarteriectomia végzése ellenjavallt. Kivételt csak olyan ritka esetek képeznek, mint a carotis interna sérülése, az angiográfia vagy carotis endarteriectomia után kialakult stroke (1). A Magyar Stroke Társaság 1995. decemberében tartott Konszenzus Konferenciájának anyaga (2) az akut stroke ellátásban még csak meg sem említi a carotis esetleges sürgős műtéti revaszkularizációjának lehetőségét, jóllehet a thrombolysis alkalmazásának külön fejezetet szentel. A thrombolysis elterjedésével egyidőben azonban több külföldi centrumban terelődött újra figyelem az akut és korai carotis endarteriectomia felé, s számoltak be biztató eredményekről (3, 4, 5, 6). Tanulmányunkban a revaszkularizáció elméleti kérdései és az irodalmi adatok áttekintése után saját tapasztalatainkat ismertetjük.
Progresszív stroke
A progresszív stroke (stroke in evolution, deteriorating, incomplete stroke) a stroke folyamatosan súlyosbodó formája, a vascularis neurológia leggyorsabb beavatkozást igénylő tünetcsoportja. Maga az elnevezés a kóreredetre nem, csupán a kezdetben észlelt neurológiai deficit romlásának időbeli lefolyására utal. Magába foglalja a carotis rendszer nyaki szakaszának szűkületei okozta ischaemiás infarktusokat éppúgy, mint az intracerebralis, subarachnoidalis vérzéseket vagy a vénás thrombosisokat. Az állapotromlás lehet egyenletes, lépcsőzetes vagy hullámzó. Ide sorolható a folyamatosan súlyosbodó akut cerebrovascularis deficit és a halmozott vagy crescendo TIA egyaránt. Halmozott TIA az azonos neurológiai tünetek ismétlődése, crescendo TIA esetén az azonos tünetek intenzitásukban fokozódnak. Az ischaemiás eredetű progresszív stroke természetes lefolyása során a betegek csupán 33%-a javul, 41%- ban a betegek állapota változatalan marad, 12%-ban romlik 1 hónapon belül, a korai halálozás mértéke 14% (7).
Az akut carotis revaszkularizáció kórélettani alapjai
Az elmúlt években jelentősen változtak a carotis stenosis szövődményeként kialakult focalis cerebrális ischaemiás történés pathomechanizmusáról vallott nézetek. A cerebrális vasospasmus koncepcióját a hemodinamikai insufficientia elmélete váltotta fel, napjainkban vezető mechanizmusnak a plakkból származó embolizációt tartjuk. A hemodinamikai elmélet ugyan nem dőlt meg, de csupán az esetek 10-15%- ban érvényes (6). Az emberi agy normális működése esetén a cerebral blood flow (CBF) viszonylag állandó, magas szintet mutat, melynek értéke 50 ml/100 g/min. A regionális perfúzió akár 50-100%-os növekedést is mutathat az átlagértékhez képest, az agy egyes területeinek anyagcseréjétől függően. Az auto-reguláció. melynek alapja az arteriolák falában lévő izomsejtek myogén válasza az intramuralis nyomással szemben, a cerebrális perfúziós nyomás jelentős változása mellett is viszonylag egyenletes szinten képes tartani a CBF-t. A nyomás emelkedése artériás vasoconstrictiót eredményez, míg nyomáscsökkenés esetén vasodilatatio lép fel. A carotis stenosis okozta perfúziós nyomáscsökkenés ellenére tehát a CBF változatlan marad a rezisztencia erek autoregulációs dilataciója révén, vagyis az agy vértartalma, a cerebral blood volume (CBV) emelkedik csakúgy, mint a CBV/CBF arány. A perfúziós nyomás további csökkenése (60 Hgmm alatt) az autoreguláció kimerülését és a CBF következményes zuhanását eredményezi, mely nem feltétlenül jár az agyi anyagcsere károsodásával, mert növekszik az agyszövet oxigén extrakciós frakciója (OEF). Ha a perfúziós nyomás tovább esik, akkor kialakul az ideiglenes deficit, ha nem állítják időben helyre a keringést, véglegessé válik (8).
Ojemann és mtsai (7) az ischaemiás küszöbérték vizsgálata során azt tapasztalták, hogy több órás CBF csökkenés is tolerálható tartós károsodás kialakulása nélkül. Emberben a CBF 6-10 ml/100 g/min értékét tekintik küszöbértéknek a membrán károsodás szempontjából. A szürkeállományban a kritikus áramlás mértéke 10-12 ml/100 g/min (8). EEG változások már a CBF 16-18 ml/100 g/min értékénél bekövetkeznek, az EEG görbék fokozatosan ellaposodnak. Feltételezhetően ez az a tartomány, amikor az ischaemiás károsodás még reverzibilis, hacsak a CBF csökkenése nem áll fenn túl hosszú ideig. A reverzibilis károsodás területén, az ún. penumbra zónában a szöveti anyagcsere mérséklődik, a sejtek struktúrájukat még megőrzik, de különböző szintű funkciózavaruk már kialakul. A keringés időben történő helyreállítása a penumbraterület energiaszintjének javulását és teljes funkcionális restituciót eredményez, míg az állapot romlása szövetelhaláshoz vezet (9). Ezért rendkívül fontos a revaszkularizáció minél korábbi elvégzése (terápiás ablak). A CBF 12-15 ml/100 g/min alatti értékénél eltűnik a kiváltott kérgi válasz, az inkomplett ischaemia következtében súlyosbodó laktát-acidózis alakul ki, mely egy bizonyos szintet meghaladva az astrocyták ruptúrájához, az endothelium necrosisához és a neuronok ischaemiás pusztulásához vezet. Számos állatkísérlet, melynek során az a. cerebri média (ACM) ideiglenes occlusiójával kiváltható ischaemiás agyi károsodásokat vizsgálták, alátámasztotta a sürgős revaszkularizáció létjogosultságát. Azt mutatták ki. hogy az occlusiót követő 4-6 órán belül elvégzett revaszkularizáció lényegesen csökkentette a következményes infarktus területének nagyságát (7). A stroke ellátás és az érsebészeti gyakorlat során szerzett tapasztalatok közül az alábbiak szólnak operálható elváltozás esetén a keringés sürgős helyreállítása mellett:
- A collateralis keringéstől függően az emberi agy tartósan képes elviselni akár 18 ml/100 g/min, azaz a kritikus ischaemiás küszöb alatti CBF értékkel járó ischaemiát. Jól fejlett Willis kör és nyitott ACM esetén a carotis interna teljes occlusióját követően a visszafordíthatatlan neurológiai tünetek gyakran csak 1-2 óra elteltével mutatkoznak. A beteg sorsa nagyban függ a lehetséges intracranialis collateralis kapcsolatoktól.
- Világszerte számos beteget operálnak viszonylag sikeresen ideggyógyászati tünetekkel járó, tompa vagy áthatoló carotis sérülés miatt. Az esetek 34%-ában a beteg neurológiailag tünetmentesen gyógyul. (10, 11).
- Angiográfiát vagy endarteriectomiát követően kialakult stroke esetén világszerte nagy számban végeznek sikeres műtétet, illetve reoperációt, elérve a súlyos neurológiai tünetek teljes regresszióját.
- 4. A carotis interna akut thrombózisa technikailag többnyire sikeresen operálható feltéve, hogy a beavatkozás röviddel a thrombosis kialakulása után történik. Több szerző a sikeres thrombectomia után a betegek súlyos neurológiai tüneteinek drámai javulását közölte (12, 13, 14).
Az akut stroke műtéti kezelésével kapcsolatos közlemények
1963-ban Breutman és mtsai (15) 900 carotis műtét eredményeit elemezve 6 akut esetben dokumentáltak posztoperatív cerebralis vérzést. Megállapították, hogy a vérzéses infarktust a friss ischaemiás laesio reperfúziója okozta.
Wylie és mtsai (16) 1964-ben 5. a stroke kialakulásától számított 3-9 napon belül operált betegről számoltak be, akiknél halálos intracranialis vérzés lépett fel.
1964-ben Young és mtsai (17) 4 beteget operáltak progresszív stroke állapotában, közülük a műtétet követően 2 állapota javult.
1965-ben De Bakey és mtsai (18) 62 akut műtét adatait ismertették. 38 betegük (61,3%) állapota lényegesen javult, 16 beteg (25,8%) állapota nem változott. 3 állapota (4,8%) romlott és 5 betegük (8,1%) halt meg a műtéti beavatkozást követően. 1965-ben Hunter és mtsai (19) 21 beteget operáltak a carotis interna proximalis szakaszán elhelyezkedő súlyos ste- nosis vagy occlusio okozta akut neurológiai deficit miatt. Véleményük szerint az enyhe vagy közepes fokú ideggyógyászati tüneteket okozó szűkületek esetén a műtétet az akut szakban haladéktalanul el kell végezni. Teljes occlusió esetén az akut műtétet nem tartották eredményesnek, mivel az agyi infarktus már kialakult. 1966-ban Gonzales és Lewis (20) 3 olyan betegről számolt be, akiknél a friss ischaemiás területben a műtétet követően vérzéses agyi infarktus alakult ki.
1969-ben Rob és mtsai (21) 91 akut stroke miatt operált beteggel kapcsolatos eredményeiket tették közzé. Rob a kezdeti látványos sikerek ellenére az akut műtétek rutinszerű végzését leállította, mivel progresszív stroke esetén csak a betegek kis hányadánál (47,2%) tudtak javulást elérni, és jelentős számban alakult ki posztoperatív intracerebrális vérzés. A sürgősséggel elvégzett carotis embolectomiát azonban hasznosnak találták azokban az esetekben, amikor a tüneteket pitvarfibrilláció vagy mitralis vitium műtéte után elszabadult embolus okozta, de csak korai felismerés esetén.
A Blaisdell és mtsai (22) nevéhez fűződő EAO Study (Joint Study on Extracranial Artériái Occlusion) 1969-ben jelent meg, és 42%-os műtéti mortalitásról számolt be abban az esetben, ha az endarteriectomiát a súlyos, akut stroke kialakulását követő 2 héten belül végezték el.
Breutman, Wylie, Gonzales, Lewis közleményei és maga az EAO Study nagy mértékben felelős ezért a konzervatív szemléletért, mely akut stroke eseteiben nemcsak a sürgős műtéti beavatkozást, de még az angiográfia végzését is ellenjavallja. Ennek a klinikai koncepciónak támogatást nyújtott Meyer (24) korábbi közleménye, aki majomkísérletekben bizonyította, hogy a reperfúzió az ischaemiás cerebrális infarktus vérzéses transzformációját eredményezi. A jelenséget azzal magyarázta, hogy az ischaemiás agyterület keringésének és nyomásviszonyainak helyreállítása a károsodott kapillárisok permeábilis falán keresztül az anaemiás infarktust vérzésessé transzformálja.
Fischer (25) és Paulson és mtsai (26) ezzel szemben megállapították, vérzéses infarktust nemcsak az occludált a. cerebri média reperfusiója, hanem önmagában az ACM occlusiója is okozhat. Mindkét esetben a vérzés kialakulásában fontos, ha nem döntő szerepe van a magas vérnyomásnak. Akárcsak Meyer tanulmányában, a többi vérzéses transzformációról szóló közleményben is a betegek és a kísérleti állatok jelentős fokú vérnyomás-ingadozásáról számoltak be. Noha a vérzéses agyi infarktus kialakulásának nem minden részletét ismerjük pontosan, azt már tudjuk, hogy a vérzés kialakulhat csupán agyi embolizáció következtében is. Fischer és Adams (25) 66 vérzéses infarktusban elhalálozott beteg boncolása során többségüknél csupán az agyi erek occlusióját észlelte. A fentiek alapján a carotis bifurkációban elhelyezkedő lágy thrombusból származó embólia a vérzéses infarktus kialakulásában legalább olyan fontos szerepet játszik, mint a korábban említett reperfúzió.
1971-ben Najafi és mtsai (12) 10 betegnél spontán stroke miatt végeztek akut carotis endarteriectomiát, melynek kapcsán 11 %-os mortalitásról számoltak be, Sundt és mtsai (27) is hasonló, 10%-os perioperatív stroke mortalitásról adtak számot. Arra a megállapításra jutottak, hogy fixált neurológiai deficit esetén az akut műtét kontraindikált, hacsak nem 1 -2 órán belül kerül sor a beavatkozásra. Ezzel tetéssel Thompson, Imparato, Hafner és Tew is egyetértett (28). Ezzel szemben Meyer és mtsai (23) súlyos neurológiai deficit és akut carotis occlusio eseteiben nem találták ilyen jónak a korrelációt az eredmények és a tünetek fennálásának ideje között.
1975-ben Ojemann és mtsai (7) 36 betegnél végeztek sürgős beavatkozást a carotis interna stenosisa vagy occlusiója miatt. Véleményük szerint rögzült, súlyos neurológiai tünetek és tudatzavar esetén az akut műtét ellenjavallt.
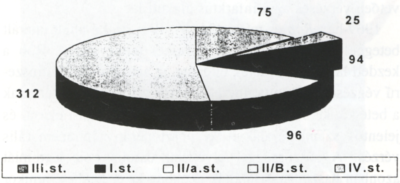
1. ábra.
Carotis rekonstrukciók klinikai állapot szerinti megoszlása, 1991-1997.
1976-ban és 1980-ban Goldstone és mtsai (28), 1981-ben Mentzer és mtsai (14), 1983-ban Mclntyre és mtsai (4), 1985-ben Lenzi és mtsai (29), Greenhalgh és mtsai (30), valamint Walters és mtsai (7) számoltak be jelentős számú sikeres akut revaszkularizációl. Dosick és mtsai (31) 1985- ben megállapították, hogy közepesen súlyos neurológiai tünetek esetén az akut műtét 4-6 héttel történő halasztása a betegek 26%-ánál jár recurrens stroke kialakulásával. 1988- ban Ojemann és mtsai (7), Goldstone és mtsai (9) számoltak be akut műtétekről és 16,2%-os, illetve 3,6%-os perioperatív mortalitásról. 1993-ban Fiorani és mtsai (6) pozitív CT lelet mellett is sikerrel végeztek sürgős carotis műtétet. 1996-ban kialakult ACM embólia esetén az endarteriecto- mia és thrombolysis sikeres együttes alkalmazásáról számoltak be 7 betegnél.
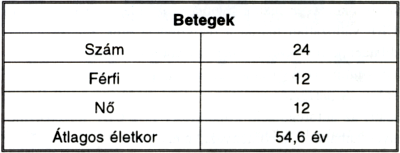
1. táblázat.
A progresszív stroke miatt operált betegek adatai.
Betegeink
A Központi Honvédkórház Érsebészeti Osztályán 1991 októbere és 1997 februárja között összesen 602 rekonstruktív carotis műtétet végeztünk. Betegeink klinikai állapot szerinti megoszlását az 1. ábrán szereplő kördiagram szemlélteti. A teljes sorozatra vonatkoztatott, összesített perioperatív stroke mortalitás és morbiditás 2,7% volt.
A fenti időszakban 24 betegen összesen 25 esetben végeztünk akut carotis rekonstrukciót progresszív stroke állapotában. Egy páciens mindkét oldali súlyos carotis stenosisának megoldására sürgősséggel került sor, mivel a beteg az ajánlott elektív műtéttől elzárkózott, s csak a fluktuáló neurológiai tünetek kialakulásakor egyezett bele a beavatkozásba. Betegeink főbb adatait az 1. táblázat mutatja be.
Valamennyi betegünk tudata megtartott volt. Spontán progresszív stroke 16 betegnél lépett fel, 1 beteg szenvedett áthatoló carotis sérülést, 5 esetben carotis endarteriectomia területének megfelelően alakult ki thrombosis és korai postoperatív stroke, 3 betegnél a súlyosbodó neurológiai tünetek carotis angiográfiát követően jelentkeztek. A 25 progresszív stroke közül 5 volt sorolható a crescendo TIA klinikai képébe, 20 alkalommal a tünetek fokozatos mélyülésével járó stroke in evolution alakult ki. Azok a betegeink, akiknél angiográfiát vagy műtétet követően alakult ki stroke, az észlelés időpontjában osztályunkon feküdtek. A többi beteg, két kivétellel, a tünetek kezdetét követő 6 órán belül érkezett otthonából, a belgyógyászati, illetve az ideggyógyászati osztályról. Egy beteg súlyosbodó hemitüneteinek kezdetét követő 48 óra múltán, egy másik pedig, akinél crescendo TIA lépett fel, csupán 5 nap múlva került osztályunkra. Mindkettőt előzőleg más intézetben obszerválták.
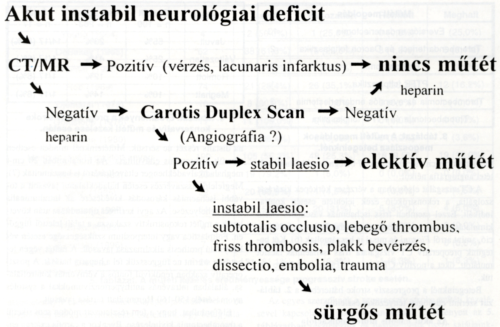
2 ábra.
Diagnosztikai algoritmus progresszív stroke esetén.
Diagnosztika progresszív stroke esetén
A kórházunkban működő regionális stroke centrum munkatársaival egyetértésben valamennyi akut cerebrovascularis inzultus miatt beszállított betegnél, az ideggyógyászati alapvizsgálat után sürgősséggel sor kerül a koponya CT és az osztályunkon végzett carotis duplex scan vizsgálatra. Amennyiben a computer tomográfia vérzéses kórképet kizár, és a carotis duplex scan a tüneteknek megfelelő lokalizációban instabil elváltozást mutat a carotis interna nyaki szakaszán, a beteget heparin adását követően, további idővesztés nélkül műtétre visszük. Súlyos tünetekkel járó carotis sérülés esetén azonnali műtéti explorációt végzünk. Postoperatív stroke kialakulásakor a műtéti terület sürgős duplex scan vizsgálata és a neurológiai tünetek alapján döntünk a reoperációról. Azok a betegeink, akiknél az angiográfia szövődményeként lép fel progresszív stroke, az invazív diagnosztikai eljárást megelőzően már átestek carotis duplex scan, transcranialis doppler és CT vizsgálaton. Ezért a neurológiai vizsgálat után késedelem nélkül elvégezzük a műtéti beavatkozást. Az angiográfia általában nélkülözhető, elsősorban bizonytalan ultrahang lelet és egyes speciális kórképek (pl. localis dissectio, trauma) esetén szolgálhat többletinformációval. Összesen 17 betegnél indikáltunk műtétet angiográfia nélkül.
A CT vizsgálat elsősorban a vérzéses kórképek kizárását szolgálja, a rekonstrukció ezek jelenléte esetén kontraindikált. Ezzel szemben friss ischaemiás vascularis laesio kimutatása esetén is sikeresen elvégezhető a revaszkularizáció, amint arról Fiorani és mtsai is beszámoltak (6). Két betegünk preoperatív CT vizsgálata friss ischaemiás laesiót mutatott, őket a pozitív CT lelet birtokában is műtétre vittük.
Betegeinknél a progresszív stroke hátterében a 2. táblázat szerinti etiológiai tényezőket észleltük.
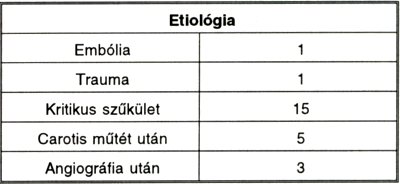
2. táblázat.
A kóroki tényezők megoszlása betegeinknél.
Az akut carotis műtét indikációja és technikai vonatkozásai
Progresszív stroke esetén a carotis rendszer extracranialis szakaszának alábbi elváltozásai képezhetnek műtéti indikációt:
- a carotis interna kritikus stenosisa (subtotalis occlusio),
- intraluminalis, lebegő thrombus,
- embólia a bifurcatióban,
- spontán lokális dissectio,
- trauma,
- a carotis interna akut thrombosisa.
A sürgős carotis endarteriectomia lényegében nem különbözik az elektív műtéttől, néhány fontos szempontot azonban érdemes kiemelni. A beavatkozás folyamán nagy gondot kell fordítani a vérnyomás stabilizálására. A feltárás során kerülni kell a bifurcatio érintését, rongálását, tapogatását az embolisatio veszélye miatt. Ha a carotis internában thrombusra számíthatunk, csak a bifurcatio alatt végezzünk kirekesztést, így kerülhető el, hogy az internára helyezett eszköz eltörje a thrombust. Az arteriotomiát mi az eversiós technikának megfelelően végezzük. Ojemann (7) az interna eredésénél ejtett hosszanti arteriotomiát javasol. Jó háttérnyomás esetén, a thrombus az interna felöl spontán megszületik. Ellenkező esetben sima végű szívókathéterrel húzható le. Ha ez sem járna sikerrel, akkor óvatos mozdulatokkal Fogarty kathetert vezetünk a koponyaalap irányába, és thrombectomiát végzünk, ügyelve arra, hogy a carotis interna distalis részét ne sértsük. Műtéteinknél minden esetben sikerült a thrombus eltávolítása. Az irodalomban 20 cm-t meghaladó alvadékhenger eltávolításáról is beszámoltak (7). Megfelelő visszavérzés esetén haladéktalanul javasolt a további ischaemiás károsodás kivédésére az intraluminalis shunt behelyezése. Az agyi keringés újraindítása után következik a műtét rekonstruktív szakasza, a talált lelettől függően. Foltplastica vagy interpositum szükségessége esetén vékony falú prothesis alkalmazása javasolt. A műtét végén lehetőség szerint ne függesszük fel a heparin hatását. A posztoperatív szakban rendkívül fontos a vérnyomás kontrollálása, általában intravénás antihypertenzivumokkal a systolés nyomásérték 150-160 Hgmm alatt tartása javasolt.
Előfordulhat, hogy a fent részletezett módon sem sikerül a thrombectomia kivitelezése. Ilyenkor a carotis externa endarteriectomiája és az interna plicatiója javasolt, a potenciális embólia forrásként veszélyt jelentő, hosszú vak tasak képződésének elkerülése céljából (7).
A 25 sürgős beavatkozás során, a talált lelet függvényében a 3. táblázatban részletezett rekonstruktív műtéti megoldásokat alkalmaztuk.

3. táblázat.
A műtéti megoldások megoszlása betegeinknél.
A kritikus szűkületek megoldásánál 1992 előtt thrombendarteriectomiát és Dacron foltplasztikát alkalmaztunk, az eversiós módszer bevezetése után csak eversiós beavatkozás történt. Minden akut thrombosis esetén sikerült a thrombectomia kivitelezése, a korai posztoperatív reocclusiók esetén az arteriotomiát, a distalis intima lépcső ellenőrzése után, PTFE folttal zártuk. Spontán, stenosis talaján kialakult carotis thrombosis esetén a thrombectomia után eversiós endar- teriectomiát végeztünk. Egy betegnél a bifurcatión ejtett hosszanti arteriotomiából direkt embolectomia történt.
Eredményeink
A korai posztoperatív szakban valamennyi esetben sor került neurológiai kontroll vizsgálatra, melyet CT vizsgálat követett. Intracerebrális vérzést nem észleltünk, a kontroll CT vizsgálat még annál a két betegnél sem mutatott vérzéses transzformációt, akiknél a beavatkozásra CT-vel igazolt friss ischaemiás laesio mellett került sor.
Beteget a műtéti beavatkozások során nem vesztettünk el. A beavatkozás után 12 beteg vált drámai javulás után tünetmentessé. 9 esetben a műtét lényeges javulást hozott, de enyhe fokú maradványtüneteket észleltünk. Egy beteg állapota nem változott, egy páciens neurológiai tünetei romlottak és egy beteg exitált comatosus állapotban a korai posztoperatív szakban.
A perioperatív stroke mortalitás 4%, a stroke morbiditás 8%, az összesített perioperatív stroke morbiditás és mortalitás (PSMM) értéke 12%. Ha az elemzésből kizárjuk az an- giográfia illetve a műtéti beavatkozás után kialakult progresszív stroke eseteit, az eredmények kedvezőtlenebb képet mtuatnak, a mortalitás 5,8%-nak, a PSMM 17,4%-nak adódik. A szövődmények aránya tehát lényegesen magasabb, mint az elektív beavatkozások esetén. Eredményeinket tárgyilagosan azonban csak akkor értékelhetjük, ha azokat a progresszív stroke konzervatív kezelésével elért eredményekkel és más szerzők adataival vetjük össze. Rosenberg (35) 1994-ben spontán progresszív stroke miatt 100 operált és 263 konzervatív kezelésben részesült beteg adatait gyűjtötte össze. Saját eredményeinket a harmadik oszlop mutatja. (4. táblázat.)
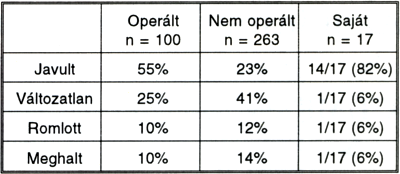
4. táblázat.
Eredmények a progresszív stroke konzervatív és műtéti kezelése esetén.
Az eredmények azt mutatják, hogy progresszív stroke és operálható carotis betegség mellett akut műtét esetén lényegesen nagyobb arányban várható javulás a betegek között, mint azoknál, akik konzervatív gyógyszeres kezelésben részesülnek. Emellett az operált csoportban kisebb volt a változatlan állapotú betegek aránya a nem operáltakhoz viszonyítva. A halálozás műtéti kezelés esetén sem volt magasabb, mint a nem operált csoportban.
Az egyes szerzőknek a progresszív stroke műtéti kezelésével kapcsolatos, irodalomban közölt eredményeit az 5. táblázatban részleteztük és hasonlítottuk össze sajátjainkkal (34).
Sikeresen operált betegeink aránya nemzetközi összehasonlításban jónak mondható. Posztoperatív morbiditási és mortalitási adataink kiállják az összehasonlítás próbáját. Az általunk operált betegek száma azonban nem tesz lehetővé statisztikai elemzést, mértékadó következtetések levonásához további tapasztalatok szükségesek.
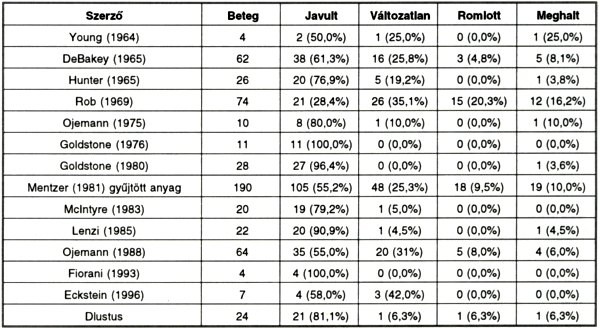
5. táblázat.
A műtéti kezelés eredményessége progresszív stroke esetén.
Megbeszélés
A progresszív stroke a vascularis neurológia leggyorsabb beavatkozást igénylő tünetcsoportja, melynek sikeres kezelése a kórok azonnali tisztázását és az annak megfelelő terápiás beavatkozás haladéktalan megkezdését feltételezi. Az akut tünetek hátterében az esetek egy részében a carotis rendszer extracranialis szakaszának operálható elváltozása áll. A carotis rendszer proximalis szakaszán kimutatott instabil vascularis laesio (kritikus szűkület, lebegő thrombus, dissectio, embolia, traumás occlusió) azonnali műtéti beavatkozást tesz szükségessé.
A korai revaszkularizáció helyreállítja az ischaemiás penumbra keringését és csökkenti a definitív necrosis nagyságát. Irodalmi adatok és saját tapasztalataink szerint a műtét sikere jelentős mértékben függ a beteg preoperatív neurológiai állapotától. Az első tünetek megjelenésétől számított néhány órán belül elvégzett akut beavatkozástól elsősorban megtartott tudat és mozgó ideggyógyászati kép esetén várható jó eredmény. Fixált neurológiai tünetekkel, tudatzavarral járó akut cerebrovaszkularis deficit fennállásakor a sürgős revaszkularizáció többnyire nem javít a beteg állapotán. A sürgős CT vizsgálattal igazolt intracerebralis vérzés műtéti kontraindikációt jelent csakúgy, mint a nagy kiterjedésű, tömegeltolódással járó ischaemiás cerebralis infarktus. Az akut carotis rekonstrukció az elektív beavatkozáshoz képest lényegesen magasabb, 6-20% közötti perioperatív stroke morbiditással és mortalitással jár. Az időben, megfelelő indikáció alapján végzett műtét a betegek 50-80%-ánál eredményezhet teljes vagy lényeges javulást.
Irodalom
- Nemes A.. Mogán I.. Nagy Z: Preventív érsebészet a stroke betegek ellátásában. In: Stroke ellátás (Ed) Nagy Z., Springer Hungarica, 1994.
- Konszenzus a cerebrovascularis betegségek ellátásában. A Magyar Stroke Társaság Konszenzus Konferenciájának anyaga. Agyérbetegségek, 1996. II.
- Piotrowsky, J. J.. Bernhard, V. M., Rubin, J. R. et al: Timing of endarterectomy after acute stroke. J. Vasc. Surg. 11: 45-52, 1990.
- Mclntyre, K. E., Goldstone, J.: Caroüd surgery for crescendo TIA and stroke in evolution. In: Cerebrovascular Insufficiency, Bergan J. J" Yao J. S. T. (Eds). New York: Grune and Stratton, 1983.
- Cuming, R., Perkin, G. D.. Greenhalgh. R. M.: Urgent carotid surgery. In Emergency Vascular Surgery, Greenhalgh R. M., Hollier L. (Eds). London, W. B. Saunders, 1992.
- Fiorani, P,. Sbarigia, E., Speziale, F. et al.: Emergency Carotid Surgery with Positive Computed Tomographic Scan. In Surgery for Stroke, Greenhalgh R. M. Hollier L. (Eds). London, W. B. Saunders. 1993
- Ojemann, R. G., Walters, B. B., Heros, R. C.: Emergency Surgery for Acute Stroke. In Surgery for Cerebrovascular Disease, Moore S. W. (Ed). New York, Churchill Livingstone, 1987.
- Schroeder, T. V.: Cerebral Blood Flow Measurements in Carotid Artery Disease. In: Surgery for Stroke, Greenhalgh R. N" Hollier L. (Eds). London, W. B. Saunders, 1992.
- Goldstone. J.: Emergency Sugery for Stroke in Evolution and Crescendo Transient Ischemic Attacks. In Surgery for Cerebrovascular Disease. Moor S. W. (Ed). New York, Churchill Livingstone, 1987.
- Brown. M. F., Graham, J. M.. Feliciano, D. V. et al: Carotis artery injuries. Am J. Surgery, 144 (6) 748-53, 1982.
- Under, S. W. Tucker, W. S., Mrdenza, M. A. et al.: Verletzungen der Artéria Carotis. Surgery 87, 477-87, 1980.
- Najafi, H" Javid, H., Dye. W. S. et al.: Emergency carotid thrombectomy. Arch Surg., 103, 610-14, 1971.
- Kwaan, J. H., Conolly, J. E., Shsrefkin, J. B.: Succesfull management of early stroke after carotid endarterectomy. Ann. Surg. 190, (5) 676-8. 1979.
- Mentzer, R. M, Finkelmeier, B. A.. Crosby. I. K. et al: Emergency carotis endarterectomy for fluctuating neurologic defi- cits. Surgery, 89 (1) 60-70, 1981.
- Breutman, M. E.. Fields, W. S" Crawford, E. S. et al: Cerebral hemorrhage in carotid artery surgery. Arch. Neurol. 9, 458-65, 1963.
- Wylie, E. J., Hein. M. F.. Adams. J. E.: Intracranial hemorrhage following surgical revascularisation for treatment of acute strokes. Neurosurgery, 21, 212-21, 1964.
- Young, J. R., Humpries, A. W., de Wolfe, V. G. et al.: Extracranial cerebrovascular disease treated surgically. Arch Surg 89, 848-54, 1964.
- DeBakey, M. E., Crawford, E. S., Cooley, D. A. et al.: Cerebral arterial insufficiency: One to 11 -year results following arterial reconstructive operation. Ann Surg 161, 921-27, 1965.
- Hunter, J. A., Julián. O. C., Dye, W. S. et al: Emergency operation for acute cerebral ischemia due to carotid artery obstruc- tion: Review of 26 cases. Ann Surg 162, 901-5, 1965.
- Gonzalez, L. L., Lewis, C. M.: Cerebral hemorrhage following succesful endarterectomy of the internál carotid artery. Surg Gynecol Obstet 123, 773-9, 1966.
- Rob, C. G.: Operation for acute completed stroke due thrombosis of internál carotid artery. Surgery, 65, 862-68, 1969.
- Blaisdell, W. F. Clauss, R. H., Galbraith, J. G. et al.: Joint Study of extracranial arterial occlusion. JAMA 209, 1889-98, 1969.
- Meyer, J. S.: Importance of ischemic damage to small vessels in experimentál cerebral infarction. J. Neuropathol Exp. Neurol 17, 571-580, 1958.
- Fischer, C. M., Adams, R. D.: Special reference to the mechanism of hemorrhagic infarction. J. Neuropathol Exp. Neurol 10, 92-101, 1951.
- Paulson, O. B.: Cerebral apoplexy (stroke): Pathogenesis, pathophysiology and therapy as illustrated by régiónál blood flow measurements in the brain Stroke, 2, 327-30, 1971.
- Sundt, T. M., Sandok, B. A., Whisnant, J. P.: Carotid endarterectomy - Complications and preoperaüve assesment of risk. Mayo Clin Proc 50, 301-9, 1975.
- Hafner, C. D., Tew, J. M.: Surgical management of the totally occluded internál carotid artery. Surgery, 89, 710-15, 1981.
- Goldstone, J., Effeney, D. J.: The role of carotid endarterectomy in the treatment of acute neurologic deficits.. Prog. Car- diovasc Dis 22, 415-421, 1980.
- Lenzi, G. L, Rasura, M., Ventura, M. etal: Surgical Treatment of unstable and acute cerebral ischemia. In Basis for a Classi- fication of Cerebral Arterial Disease Courbier R (Ed), Excerp- ta Med. Amsterdam, 1985.
- Greenhalgh, R. M., McCollum, C. N., Bourke, B. M. et al.: Urgent carotid surgery for progressing stroke. In: Basis for a Classification of Cerebral Arterial Disease. Courbier R (Ed). Excerpta Med. Amsterdam. 1985.
- Dosisk, J. M, Whaler, R. Cm., Gale, S. S. et al.: Carotid endarterectomy in the stroke patient - Computerized axial tomography to determine timing. J. Vasc. Surg. 2, 214-20, 1985.
- Eckstein, H. H., Laubach, H., Schaible, A. et al.: Carotis TEA und perioperative Thrombolyse: ein neuses Konzept in der Therapie des akutén ischaemischen Schlaganfalls. Langen- becks Arch. Chir. 113, 889-93, 1996.
- Eisner, L., Muller, F., Ammann, J. F.: Notfallmassige Caroti- sendaiterektomie im akutén Infarkt - Case Report und Litera- turübersicht. Swiss Surg. 2,5, 212-4, 1996.
- Baranyai Á., Dlustus B., Tóth Gy. és mtsai: A carotis rekonstrukció műtéti indikációja. Honvédorvos, 48, 2, 79-85, 1996.
- Rosenberg, N.: Handbook of Carotid Surgery, Churchill Livingstone, New York, 1994.
Dr. Baranyai Árpád
Központi Honvédkórház
Érsebészeti Osztály
Budapest
Érbetegségek: 1998/2. 55-68. oldal